DefinicionesArriba
1. Arritmias supraventriculares
1) Extrasístoles supraventriculares: tienen su origen fuera del nodo sinusal, pueden ser precoces o de sustitución y aparecen aisladas o en salvas.
2) Taquicardia supraventricular (TSV): todo ritmo de frecuencia >100/min con origen dentro de o por encima del haz de His
a) taquicardias auriculares (TA): taquicardias sinusales (taquicardia sinusal fisiológica, taquicardia sinusal inadecuada, taquicardia por reentrada), TA monofocal, TA multifocal, TA por macrorreentrada dependiente e independiente del istmo cavotricuspídeo (ICT), es decir flutter auricular (FLA) típico y atípico
b) taquicardias de la unión auriculoventricular (AV): taquicardia por reentrada del nodo AV (TRNAV) típica y atípica
c) taquicardia por reentrada auriculoventricular (TRVA) ortodrómica y antidrómica.
3) Fibrilación auricular (FA).
2. Arritmias ventriculares tienen su origen por debajo de la bifurcación del haz de His:
1) Extrasístoles ventriculares (EV): pueden ser precoces o de sustitución; monomorfas o polimorfas; aisladas o compuestas; pueden tener patrón de allorhytmia: bigeminismo (una extrasístole después de cada sístole normal) o trigeminismo (una extrasístole después de cada 2 sístoles normales).
2) Las arritmias ventriculares compuestas pueden tener forma de: dobletes, taquicardia ventricular no sostenida (TVNS; ≥3 EV seguidas); taquicardia ventricular sostenida (TVS).
3) Flutter ventricular.
4) Fibrilación ventricular (FV).
Clasificación básica de los ritmos ventriculares →tabla 2.6-1.
Clasificación según el pronóstico →tabla 2.6-2.
Basándose en criterios electrocardiográficos se distingue
1) TV bidireccional (alternancia de los complejos QRS de ejes opuestos)
2) TV pleomórfica: taquicardias monomorfas de morfología distinta en el mismo enfermo
3) TV tipo torsade de pointes →fig. 2.1-1
4) flutter ventricular: arritmia regular y rápida (~300/min), monomorfa, ausencia de línea isoeléctrica entre los complejos QRS (→fig. 2.1-1)
5) fibrilación ventricular: ritmo rápido, habitualmente >300/min, muy irregular con variabilidad del ciclo, morfología y amplitud de QRS (→fig. 2.1-1)
6) tormenta eléctrica: episodios de TV muy frecuentes (≥3 en 24 h) que requieren intervenciones terapéuticas; con mayor frecuencia se presentan en enfermos con cardioversor-desfibrilador implantado (CDI) y múltiples descargas adecuadas del CDI.
Las EV aparecen también en personas sanas, en las que no superan 50-200/24 h y raramente son compuestas.
Cuadro clínico e historia naturalArriba
1. Taquicardia supraventricular (TSV)
Los síntomas dependen de la frecuencia ventricular, de la enfermedad cardíaca de base, de la duración de la arritmia y de la susceptibilidad individual a la arritmia. Síntomas: palpitaciones, fatiga, mareos, sensación de disconfort torácico, disnea, desmayo o síncope, poliuria. Más a menudo tiene carácter paroxístico (aparece y desaparece de repente); menos frecuentemente tiene forma persistente (está presente de manera crónica alternando con ritmo sinusal, persiste durante >50 % del día). Si la TSV está relacionada con una enfermedad aguda u otra causa transitoria, habitualmente no vuelve a aparecer. No obstante, puede reaparecer con una frecuencia variable. Una TSV de larga duración y respuesta ventricular rápida puede provocar una taquimiocardiopatía.
2. Arritmias ventriculares
Las arritmias ventriculares en forma de extrasístoles en general son asintomáticas. Síntomas: sensación del "escape del corazón a la garganta o al estómago", dolor precordial punzante o palpitaciones. En general, los enfermos toleran mal el bigeminismo, sobre todo cuando el ritmo sinusal es bastante lento y cuando las EV son precoces y se acompañan de déficit de pulso. Un episodio de TV o de fibrilación ventricular provoca síncope o paro cardíaco.
DiagnósticoArriba
El tipo de arritmia se determina con el electrocardiograma. En cada paciente con arritmia determinar
1) el tipo de arritmia y su probable mecanismo mediante ECG o estudio electrofisiológico
2) la causa de la arritmia (la enfermedad de base)
3) los síntomas que la acompañan
4) el pronóstico, sobre todo el riesgo de MCS.
Hay que tener en cuenta los síntomas de la enfermedad cardíaca de base, la existencia de antecedentes familiares de MCS y los fármacos que toma el paciente.
Exploraciones complementarias
1. Electrocardiografía
1) ECG en reposo: prueba básica en la arritmia persistente; alentar a los pacientes que intenten someterse a ECG durante un episodio de palpitaciones.
2) La monitorización del ECG de 24 h con el método de Holter es útil si los episodios de la arritmia son frecuentes. En caso de arritmias ventriculares, permite contabilizar el número de extrasístoles en 24 h y su carácter (arritmia simple o compuesta, TVNS, TVS). Se debe realizar monitorización de 12 derivaciones para valorar los cambios en el intervalo QT o en el segmento ST.
3) Grabadora de eventos, tele-ECG: para detectar las arritmias que aparecen esporádicamente; grabadora implantable si hay síntomas de inestabilidad hemodinámica.
4) Ergometría: para el diagnóstico de cardiopatía isquémica y determinar si la arritmia empeora durante el esfuerzo.
5) Alternancia de la onda T: para valorar el riesgo de MCS en caso de arritmia ventricular. Recordar que arritmias idénticas en el ECG pueden suponer un riesgo vital o tener carácter benigno dependiendo de la enfermedad de base.
2. Estudio electrofisiológico (EEF): invasivo (en general asociado a la intervención terapéutica) o estimulación auricular transesofágica. Se utiliza para un diagnóstico preciso.
3. Ecocardiografía: para descartar una enfermedad cardíaca orgánica como causa de la arritmia y las complicaciones evolutivas.
Diagnóstico diferencial
1. Extrasístoles ventriculares vs. supraventriculares →tabla 2.6-3. Las arritmias ventriculares deben ser diferenciadas de las supraventriculares y, en caso de que el enfermo sea portador de un marcapasos o CDI, deben ser diferenciados de los ritmos estimulados.
2. Taquicardias QRS estrecho: casi siempre TSV. Diferenciación del mecanismo de la taquicardia →fig. 2.6-1 y fig. 2.6-2.
3. Taquicardias QRS ancho (TSV con bloqueo de rama del haz de His preexistente o con conducción aberrante; TSV con conducción por vía accesoria [taquicardia antidrómica], taquicardia mediada por marcapaso o TV) →fig. 2.6-3. En caso de dudas sobre si se trata de una TSV o TV → tratar como si fuera una TV. En caso de TV, la administración del fármaco utilizado en TSV iv. (en especial de verapamilo) puede provocar inestabilidad hemodinámica. La TV es la causa más frecuente de taquicardia con QRS ancho.
TratamientoArriba
En el tratamiento de las alteraciones del ritmo, aparte del tratamiento de la enfermedad de base y/o eliminación de los factores desencadenantes, se utilizan
1) maniobras que aumentan el tono vagal: maniobra de Valsalva (es más eficaz la versión modificada, en la que al final de la maniobra el enfermo se coloca en la posición horizontal con las extremidades inferiores elevadas), inducción de vómitos, inmersión de la cara en agua fría, masaje del seno carotídeo
2) fármacos antiarrítmicos
3) electroterapia: cardioversión eléctrica →Cardioversión eléctrica, desfibrilación →Desfibrilación cardíaca, implantación de CDI
4) ablación percutánea (por catéter venoso) y quirúrgica.
Fármacos antiarrítmicos
1. Clasificación de Vaughan-Williams. Clase Ia: quinidina, procainamida, disopiramida; clase Ib: lidocaína, mexiletina; clase Ic: flecainida, propafenona; clase II: β-bloqueantes; clase III: amiodarona, dronedarona, sotalol, bretilio, ibutilida, dofetilida, azimilida y tedisamil; clase IV: verapamilo, diltiazem.
2. Preparados y dosificación, contraindicaciones →tabla 2.6-4.
3. Los fármacos antiarrítmicos pueden tener un efecto proarrítmico, que se manifiesta como alteraciones del ritmo supraventriculares o ventriculares (p. ej. TV tipo torsade de pointes en caso de fármacos de la clase Ia y III), y alteraciones del automatismo y de la conducción (disfunción del nodo sinusal, bloqueos AV, casi todos los fármacos). El mayor riesgo arritmogénico se da en personas mayores con enfermedad cardíaca orgánica, especialmente con enfermedad coronaria avanzada y coexistencia de alteraciones electrolíticas (más a menudo hipopotasemia).
PERSPECTIVA CHILENA
La procainamida es la única clase Ia en Chile, disponible iv. La dronedarona, el bretilio, la ibutilida, la dofetilida, la azimilida y el tedisamil no están disponibles en Chile.
Métodos invasivos
1. Ablación percutánea: consiste en la destrucción del área del miocardio responsable de la formación o consolidación de la arritmia, utilizando catéter percutáneo.
Preparación para el procedimiento: suspender el medicamento antiarrítmico un tiempo correspondiente a 5 semividas del fármaco (en caso de amiodarona ≥4-6 semanas). Para el aislamiento de las venas pulmonares se requieren 3 semanas de tratamiento anticoagulante con AVK (INR 2-3) o ACOD.
Contraindicaciones: embarazo (por la necesidad de fluoroscopia), acceso vascular imposible, trombo intracardíaco.
Complicaciones (raramente): daño valvular, complicaciones tromboembólicas (entre otras ACV, embolismo pulmonar), perforación cardíaca con taponamiento, bloqueo AV, espasmo u oclusión coronaria.
2. Desfibrilador automático implantable (DAI). Es un dispositivo automático programable con las siguientes funciones: reconocimiento de taquiarritmias y bradiarritmias, desfibrilación de alta energía (hasta 30-40 J, más frecuentemente eficaces 10-20 J) para interrupción de la FV o de la TV de alta frecuencia, estimulación antiarrítmica para la interrupción de la TV (cómodo para el enfermo y muy eficaz), estimulación contra la bradicardia, registro del ECG con la posibilidad de recuperación del trazado en el momento de la incidencia de la arritmia, estimulación en la resincronización biventricular.
Contraindicaciones: TV o FV por causas claramente reversibles o transitorias (p. ej. las primeras 24 h del infarto agudo, miocarditis aguda); TV incesante; FV secundaria a la preexcitación; supervivencia esperada en buen estado <1 año; infección local o generalizada.
Complicaciones: similares a las de la implantación de marcapasos (→cap. 2.7) + las típicas para el CDI: descargas eléctricas inadecuadas por taquicardia sinusal, FA, taquicardia supraventricular, cuenta de las ondas T por el dispositivo; tormentas eléctricas (≥3 intervenciones durante 24 h por la taquiarritmia de recurrencia repetida).
Aparte del CDI con electrodo (electrodos) intracardíaco, actualmente se utilizan también CDI con electrodos subcutáneos y cardioversores-desfibriladores externos tipo chaleco.
Indicaciones generales
1. Tratamiento de emergencia de la taquicardia regular supraventricular →fig. 2.6-4.
Taquicardia supraventricular inestable → realizar cardioversión eléctrica.
2. Si los episodios de arritmia no se han documentado y el ECG entre los eventos no permite establecer el origen de la arritmia → se puede derivar al enfermo directamente a un estudio electrofisiológico (EEF) con eventual ablación, la cual permite conseguir la curación completa en muchos enfermos.
3. Enseñar al paciente las maniobras que aumentan el tono vagal.
4. Es posible dejar sin tratamiento antiarrítmico a los enfermos con función sistólica del ventrículo izquierdo preservada, con complejos QRS estrechos y sin signos de preexcitación en el ECG entre los episodios si son poco frecuentes y bien tolerados.
5. En caso de arritmia no documentada es posible comenzar tratamiento empírico con β-bloqueante. No administrar empíricamente fármacos antiarrítmicos de clase I o III.
6. Tratamiento de emergencia de las taquicardias ventriculares
1) TV polimorfa con intervalo QT normal → corregir las alteraciones electrolíticas y administrar tratamiento antiarrítmico (importante β-bloqueante iv.); en caso de necesidad también amiodarona o lidocaína, valorar la necesidad de coronariografía urgente y eventual revascularización. TV multiforme con intervalo QT prolongado → aparte de la corrección del nivel de potasio (valor objetivo 4,5-5,0 mmol/l) utilizar magnesio, electroestimulación cardíaca, isoprenalina, fenitoína o lidocaína.
2) Tormenta eléctrica en el enfermo con CDI → buscar la causa (isquemia miocárdica aguda, infarto de miocardio, alteraciones electrolíticas, efectos adversos de los fármacos o CDI mal programado), después optimizar la programación del CDI, utilizar β-bloqueante iv. y/ o amiodarona iv., sedación o anestesia general valorar la ablación.
3) Taquicardia ventricular hemodinámicamente inestable → realizar cardioversión eléctrica (preferiblemente también en la taquicardia de QRS ancho hemodinámicamente estable).
4) Taquicardia ventricular hemodinámicamente estable, también en enfermos con insuficiencia cardíaca o sospecha de isquemia miocárdica → se puede considerar amiodarona iv. La lidocaína es solo moderadamente eficaz en la TV monomorfa. Taquicardia ventricular bien tolerada sin enfermedad cardíaca orgánica → considerar la administración intravenosa de flecainida, β-bloqueante, verapamilo o amiodarona.
7. En caso de arritmias ventriculares, la base para el manejo es el diagnóstico de la enfermedad de base, el grado de daño miocárdico, el tipo de arritmia y sus síntomas, así como el riesgo de MCS.
8. Tratamiento crónico de arritmias ventriculares →fig. 2.6-5, fig. 2.6-6 y fig. 2.6-7.
TABLAS Y FIGURASArriba
Tabla 2.6-1. Clasificación de los ritmos ventriculares
|
Frecuencia del ritmo |
≥100/min |
Taquicardia ventricular |
|
<100/min |
Ritmo idioventricular acelerado |
|
Complejos QRS |
Idénticos |
Taquicardia monomorfa |
|
Diferentes |
Taquicardia polimorfa |
|
Duración |
≥30 s |
Taquicardia sostenida (TVS) |
|
<30 s, ≥3 QRS |
Taquicardia no sostenida (TVNS) |
|
Crónico (>50 % del día) |
Taquicardia incesante |
Tabla 2.6-2. Clasificación clínica de las arritmias ventriculares (según Bigger)
|
|
Benigna |
Potencialmente maligna |
Maligna |
|
Arritmia |
EV, TVNS |
EV, TVNS |
TVS, FV, EV, TVNS |
|
Enfermedad cardíaca |
Ausente o mínima |
Presente |
Presente |
|
Disfunción del VI |
Ausente |
Grado diverso |
Presente |
|
Riesgo de MCS |
Mínimo |
Grado diverso |
Presente |
|
EV — extrasístoles ventriculares, FV — fibrilación ventricular, MCS — muerte cardíaca súbita, TVNS — taquicardia ventricular no sostenida, TVS — taquicardia ventricular sostenida, VI — ventrículo izquierdo |
Tabla 2.6-3. Diferenciación de las extrasístoles ventriculares de los supraventriculares
|
|
Extrasistolia ventricular |
Extrasistolia supraventricular con aberración de la conducción |
|
Onda P’ precedente |
Ausente |
A menudo presente |
|
QRS |
>160 ms |
<120 ms |
|
Pausa compensatoria |
Más a menudo presente |
Más a menudo ausente |
|
Forma del QRS |
|
|
|
|
Tipo bloqueo de la rama izquierda |
V1 — bajada lenta de la S (>60 ms) |
V1 — pico rápido de la onda S (<60 ms) |
|
V6 — Q presente |
V6 — Q ausente |
|
Tipo bloqueo de la rama derecha |
V1 — monofásico o bifásico tipo Rr’ |
V1 — trifásico tipo rsR’ |
|
V6 — S >R |
V6 — S <R |
|
Salvo la onda P precoz (P’), que es un criterio fiable de la alteración, la presencia de las características enumeradas sugiere un determinado tipo de extrasistolia, pero no es un criterio diagnóstico. |
Tabla 2.6-4. Fármacos utilizados en el tratamiento de las alteraciones del ritmo cardíaco
|
Fármaco |
Dosificación |
Contraindicaciones y otras observaciones |
|
Emergentes |
Crónicos VO |
|
Fármacos de clase I |
|
Quinidina |
VO cada 1 h 200 mg hasta una dosis moderadora o que provoque efectos adversos, o hasta 2,0 g |
200-400 mg cada 6-8 h; preparado de liberación prolongada cada 12 h; en el síndrome de Brugada 600 mg/d |
Disfunción del nodo sinusal, bloqueo AV o intraventricular, ECI (especialmente después de un infarto de miocardio), disfunción del ventrículo izquierdo, IC
Nota: efectos adversos frecuentes. Riesgo de efecto arritmogénico en forma de TdP: importante monitorizar QTc y concentración de potasio |
|
Disopiramida |
– |
100-200 mg cada 6-8 h |
Disfunción sistólica del ventrículo izquierdo, IC, estado tras infarto de miocardio, disfunción del nodo sinusal, bloqueo AV e intraventricular, prolongación del QT (suspender en caso de QTc >500 ms), glaucoma, hipertrofia de próstata, miastenia
Nota: efectos adversos frecuentes asociados a la acción cardiodepresora y anticolinérgica |
|
Procainamida |
Dosis inicial: iv. 10-17 mg/kg (20-50 mg/min)
Dosis de mantenimiento: iv. 1-4 mg/min |
250-500 mg cada 4-6 horas (máx. 4,0 g/d) |
Disfunción del nodo sinusal, bloqueo AV o intraventricular, ECI (especialmente después de un infarto de miocardio), disfunción del ventrículo izquierdo, IC, síndrome de Brugada
Nota: reducción de la dosis justificada en caso de insuficiencia renal |
|
Lidocaína |
Dosis inicial: iv. 1 mg/kg, puede repetirse cada 5-10 min hasta una dosis de 200 mg
o (en caso de querer obtener un efecto rápido) 100 mg iv. en 2-3 min
Dosis de mantenimiento: iv. 1-4 mg/min |
– |
Hipersensibilidad al fármaco, bloqueo AV o intraventricular, daño hepático o renal grave, epilepsia, miastenia |
|
Mexiletina |
– |
150-300 mg cada 8-12 h |
Disfunción del nodo sinusal o bloqueo AV, disfunción del ventrículo izquierdo e IC grave |
|
Flecainida |
iv. 1,5-2 mg/kg en 10-30 min
VO 200-300 mga |
50-200 mg cada 12 h |
Cardiopatía estructural (especialmente tras un infarto de miocardio), síndrome de Brugada, valvulopatía hemodinámicamente importante, CrCl <50 ml/min (eventualmente reducción de la dosis), disfunción del nodo sinusal, bloqueo AV o intraventricular (QRS >130 ms)
Nota: evitar flecainida en enfermos con hipertrofia ventricular izquierda importante; suspender si el QRS aumenta en >25 % o es >150 ms |
|
Propafenona
iv.
VO |
iv. 1,5-2 mg/kg en 10 min
VO 450-600 mga |
150 mg cada 8 h, máx. 300 mg cada 8 h; preparado de liberación prolongada 225 mg cada 12 h (máx. 425 mg cada 12 h) |
ECI, disfunción ventricular izquierda, disfunción del nodo sinusal, bloqueo AV e intraventricular (QRS >130 ms), valvulopatía hemodinámicamente importante, síndrome de Brugada
Nota: evitar en enfermos con hipertrofia ventricular izquierda importante; suspender si el QRS aumenta en >25 % |
|
Fármacos de clase II |
|
Acebutolol |
– |
100-800 mg/d |
Disfunción del nodo sinusal o bloqueo AV, IC descompensada, hipotensión, asma |
|
Atenolol |
– |
25-50 mg 1 × d (máx. 100 mg/d) |
Disfunción del nodo sinusal o bloqueo AV, IC descompensada, hipotensión, asma, insuficiencia renal grave |
|
Bisoprolol |
– |
1,25-20 mg 1 × d |
Disfunción del nodo sinusal o bloqueo AV, IC descompensada, hipotensión, asma |
|
Esmolol |
iv. 500 μg/kg durante 1 min, a continuación 50-300 µg/kg/min |
– |
Disfunción del nodo sinusal o bloqueo AV, IC descompensada, shock, hipotensión, asma, insuficiencia renal |
|
Carvedilol |
– |
3,125-25 mg cada 12 h |
Disfunción del nodo sinusal o bloqueo AV, IC descompensada, hipotensión, asma |
|
Metoprolol
iv.
VO |
iv. 2,5-5 mg en 2 min, se puede repetir hasta 4 dosis |
Preparado de liberación prolongada: 25-200 mg 1 × d |
Disfunción del nodo sinusal o bloqueo AV, IC descompensada, hipotensión, asma |
|
Nadolol |
– |
40-320 mg 1 × d |
Disfunción del nodo sinusal o bloqueo AV, IC descompensada, hipotensión, asma
Nota: se debe modificar la dosis en caso de disfunción renal |
|
Propranolol
iv.
VO |
iv. 1 mg en 1 min, puede repetirse hasta 3 dosis cada 2 min |
10-40 mg 3 × d
Preparado de liberación prolongada: 60-160 mg 1-2 × d |
Disfunción del nodo sinusal o bloqueo AV, IC descompensada, hipotensión, asma |
|
Fármacos de clase III |
|
Amiodarona
iv.
VO |
iv. 5-7 mg/kg durante 1-2 h, después 50 mg/h hasta un máximo de 1,0-1,2 g/24 h por vía central o mediante bomba volumétrica; en condiciones de riesgo vital inminente, se pueden administrar 300 mg en 2-3 min |
Dosis de carga: 200 mg (a veces 400 mg) 3 × d durante 7-14 días, 200 mg 2 × d durante los siguientes 7-14 días; dosis de mantenimiento: habitualmente 200 mg/d, a veces 100 mg/d, raramente 300-400 mg/d |
Disfunción del nodo sinusal o bloqueo AV, hipersensibilidad al fármaco o al yodo, enfermedades tiroideas (especialmente hipertiroidismo), daño hepático, prolongación significativa del QT, embarazo o lactancia
Nota: está justificado suspender el fármaco cuando QTc >500 ms |
|
Dronedarona |
– |
400 mg cada 12 h |
IC, disfunción del nodo sinusal, bloqueo AV, enfermedad hepática, CrCl <30 ml/min, prolongación del QT, antecedentes de daño hepático o pulmonar inducido por amiodarona
Nota: está justificado suspender el fármaco cuando QTc >500 ms |
|
Dofetilida |
– |
125-500 µg cada 12 h (dosis dependiente del CrCl) |
Nota: debido al alto riesgo de TdP, el tratamiento debe iniciarse en el hospital |
|
Ibutilida |
iv. 1 mg en 10 min; puede repetirse después de 10 min |
– |
|
|
Sotalol |
– |
80-160 mg (excepcionalmente 40 mg) cada 12 h; en enfermos con CrCl 30-60 ml/min, el fármaco se administra 1 o 2 × d, pero a mitad de esta dosis |
Disfunción del nodo sinusal o bloqueo AV, hipertrofia ventricular izquierda importante, prolongación del QT, CrCl <30 ml/min, IC grave
Nota: efectos adversos típicos de los β-bloqueantes no selectivos y aumento del riesgo de TdP (cuando la dosis es mayor, hipertrofia ventricular izquierda, bradicardia, mayor prolongación del QT, hipopotasemia, deterioro de la función renal); interrupción justificada del fármaco cuando QTc >500 ms o prolongación del QTc >60 ms |
|
Fármacos de clase IV |
|
Diltiazem
VO |
– |
30-60 mg 3 × d; preparado de liberación prolongada: 90-360 mg 1 × d |
Disfunción del nodo sinusal o bloqueo AV, disfunción del ventrículo izquierdo e IC, hipotensión, síndrome de preexcitación |
|
Verapamilo
iv.
VO |
iv. 2,5-10 mg en 5 min |
40-120 mg 2-3 × d; preparado de liberación prolongada: 120-480 mg 1 × d |
Disfunción del nodo sinusal o bloqueo AV, disfunción del ventrículo izquierdo e IC, hipotensión, síndrome de preexcitación |
|
Otros |
|
Adenosina |
iv. 6 mg en 1-2 s; si no hay efecto, se puede suministrar bolo de 12 mg después de 1-2 min, eventualmente 18 mg |
– |
Hipersensibilidad a la adenosina, asma, disfunción del nodo sinusal o bloqueo AV, síndrome de Wolf-Parkinson-White (WPW) |
|
Digoxina
iv.
VO |
iv. 0,5 mg, puede repetirse 0,25 mg cada 6-8 h hasta una dosis máx. de 1 mg/24 h |
0,0625-0,25 mg 1 × d |
Disfunción del nodo sinusal o bloqueo AV, síndrome de preexcitación, MCH, TV, FV
Nota: es necesario controlar la función renal |
|
Ivabradina |
– |
5-7,5 mg 2 × d |
|
|
Ranolazina |
– |
500-1000 mg 2 × d |
|
|
Vernakalant |
Infusión iv. 3 mg/kg durante 10 min; si después de 15 min la FA persiste, repetir la administración del fármaco 2 mg/kg durante 10 min |
|
Hipotensión, síndrome coronario agudo, IC (NYHA III o IV), estenosis aórtica grave y prolongación del QT |
|
Antazolina |
iv. 100-250 mg |
– |
|
|
a Excepcionalmente como comprimido "a demanda".
Nota: la contraindicación en enfermos con disfunción del nodo sinusal, bloqueo AV o intraventricular no se aplica a los enfermos con sistema de estimulación cardíaca implantado.
AV — auriculoventricular, CrCl — aclaramiento de creatinina, ECI — enfermedad cardíaca isquémica, FA — fibrilación auricular, FV — fibrilación ventricular, IC — insuficiencia cardíaca, MCH — miocardiopatía hipertrófica, TdP — torsade de pointes, TV — taquicardia ventricular
Según las guías de la ESC 2015 (arritmias ventriculares) y 2020 (fibrilación auricular), ACC/AHA/HRS 2015 (arritmias supraventriculares) y 2017 (arritmias ventriculares) y el acuerdo de la EHRA 2018 (fármacos antiarrítmicos), modificado |
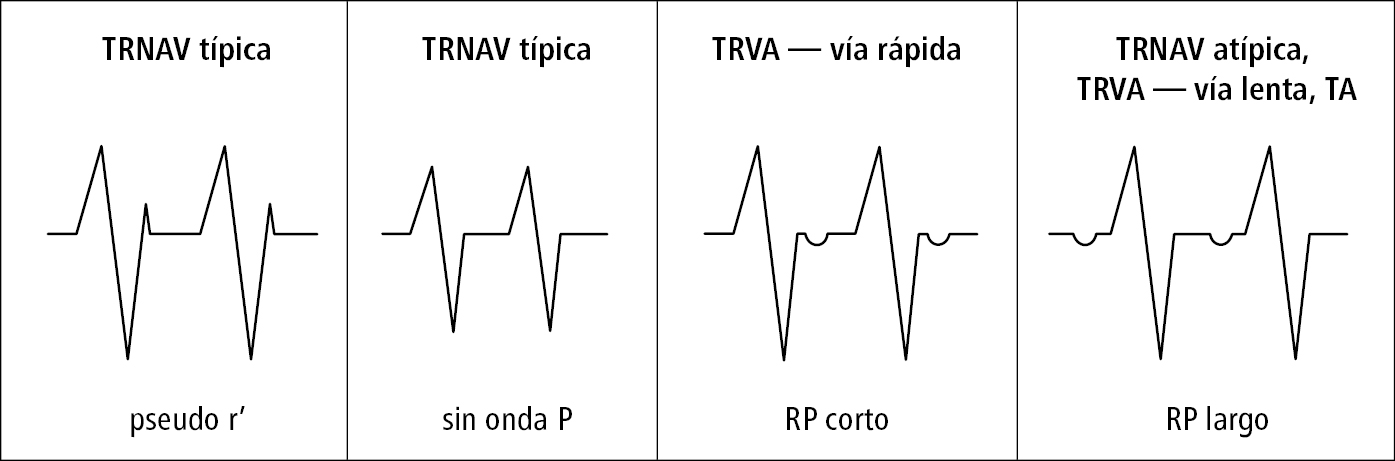
Fig. 2.6-1. Diagnóstico diferencial de las taquicardias supraventriculares basado en la relación entre las ondas P y los complejos QRS
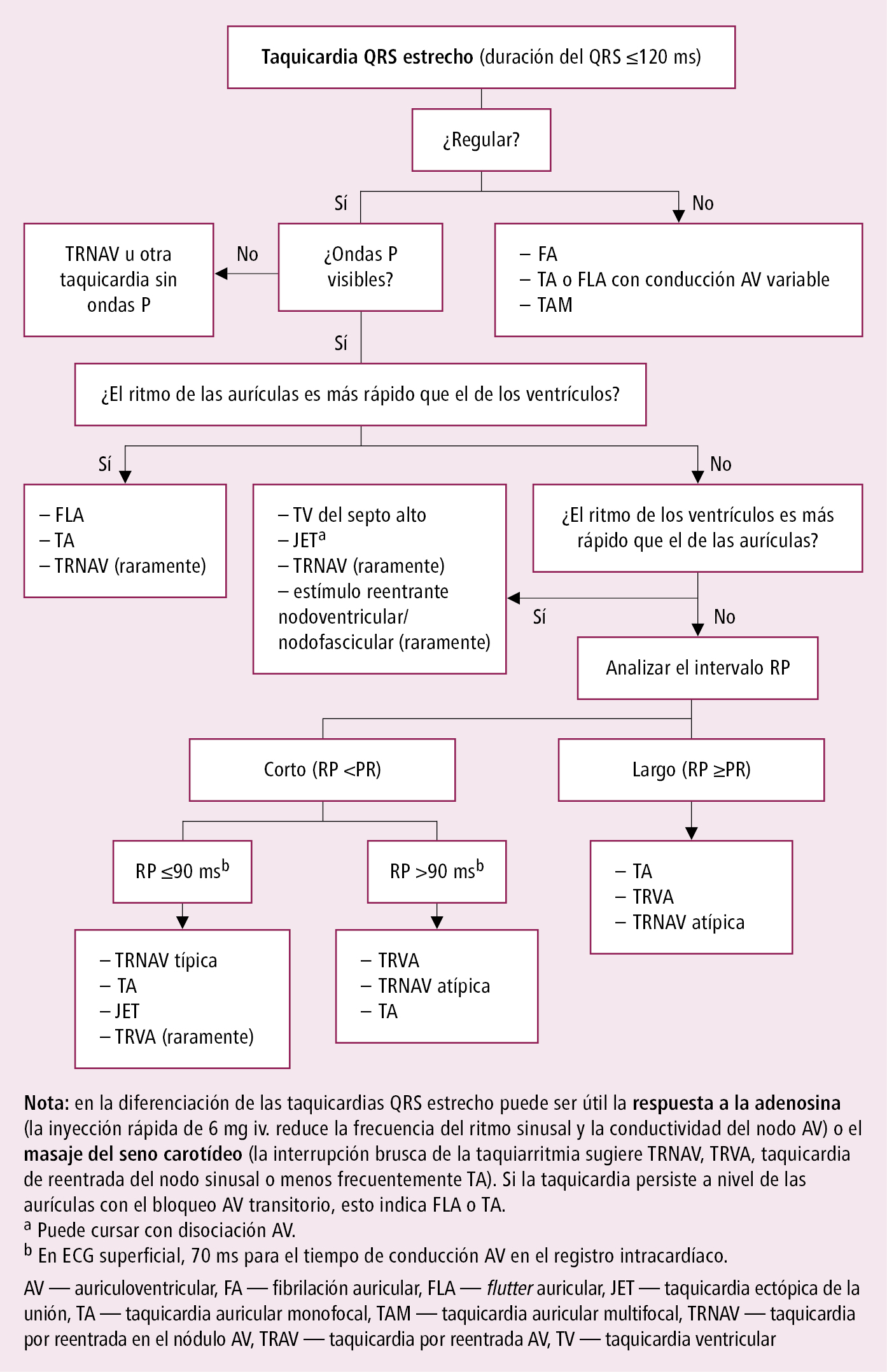
Fig. 2.6-2. Diagnóstico diferencial de las taquicardias con complejos QRS estrechos (a partir de las guías ESC 2019, modificado)
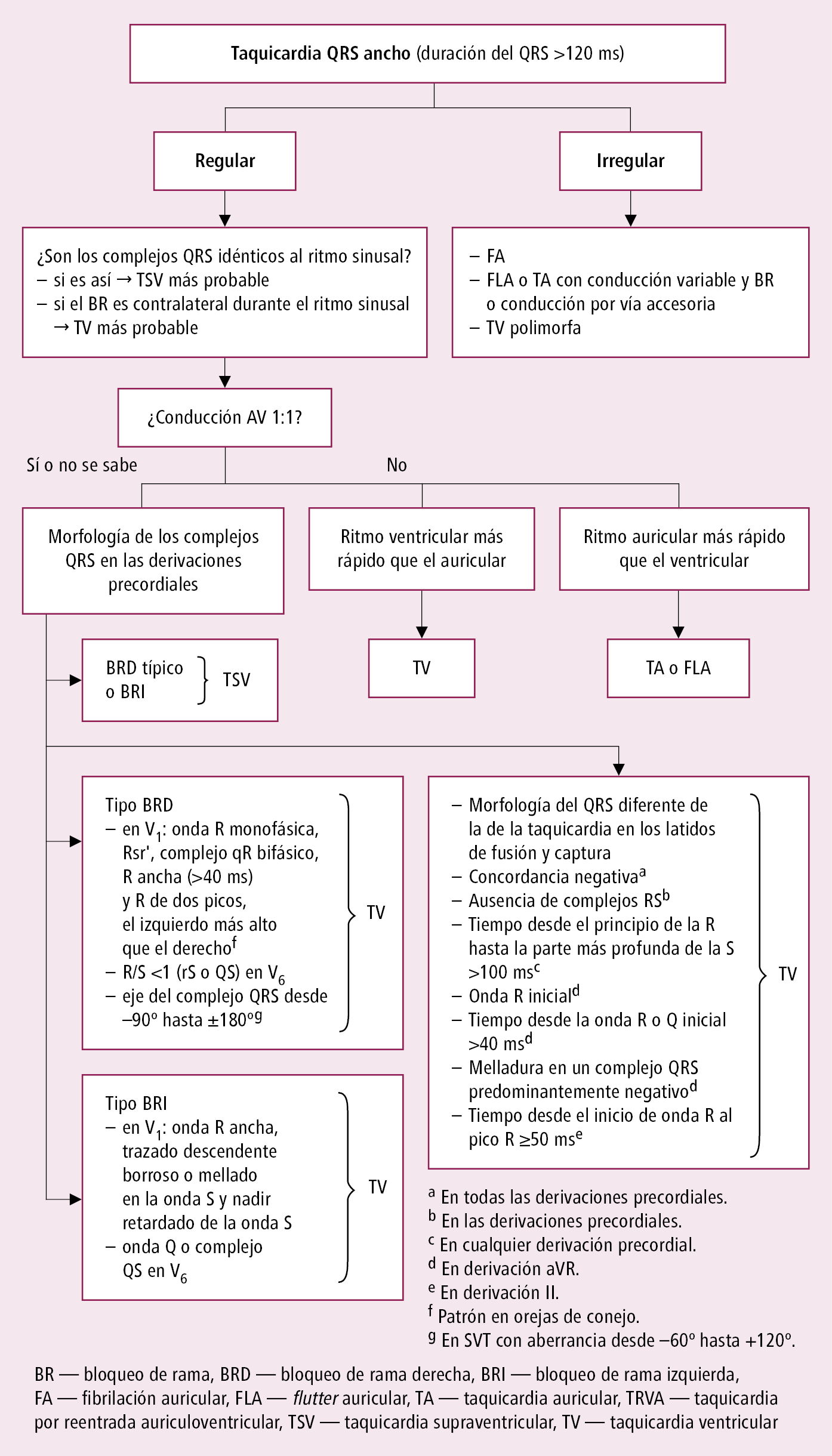
Fig. 2.6-3. Diagnóstico diferencial de las taquicardias con complejos QRS anchos (a partir de las guías ESC 2019, modificado)
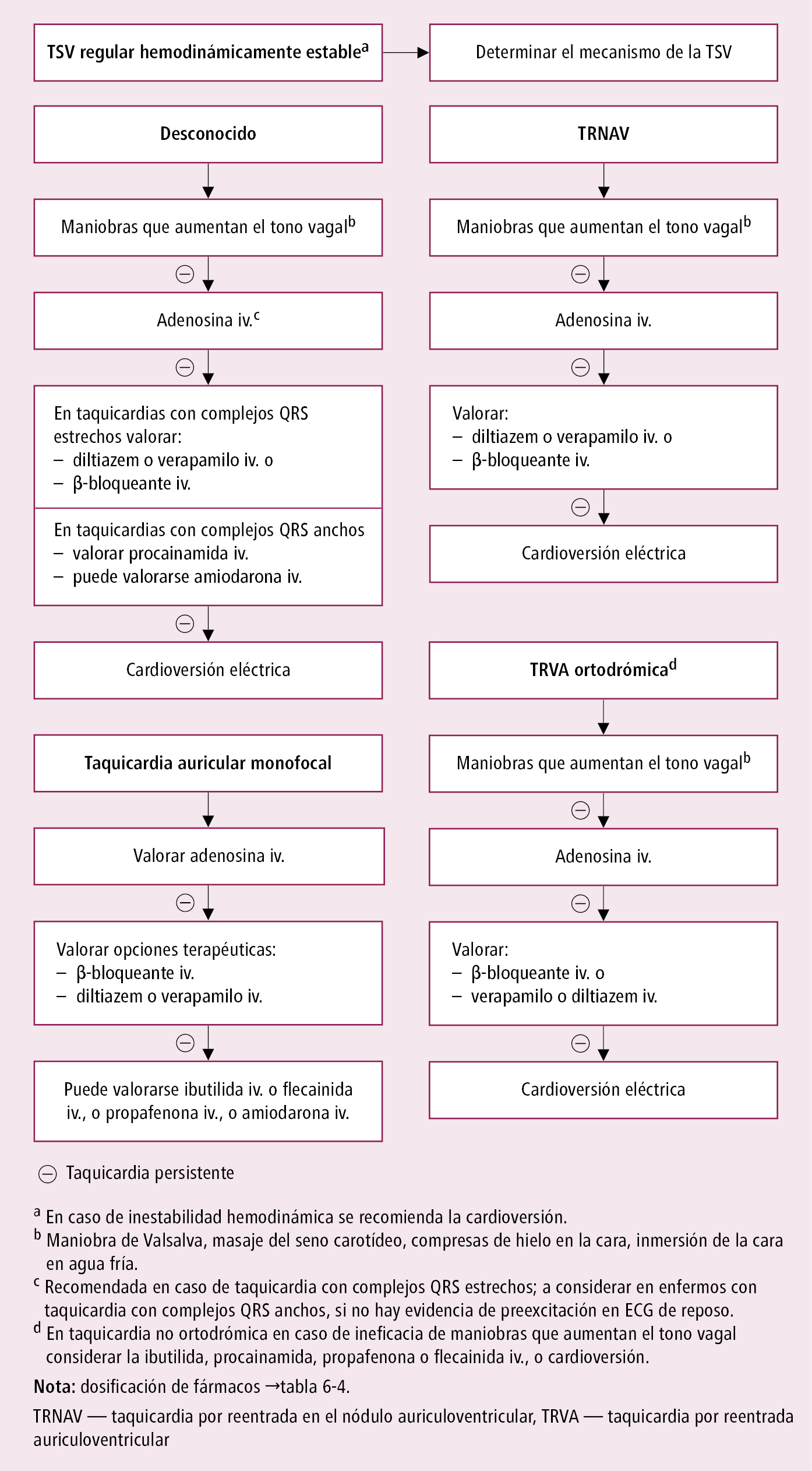
Fig. 2.6-4. Tratamiento de emergencia de la taquicardia supraventricular (TVS) regular hemodinámicamente estable (a partir de las guías ESC 2019, modificado)
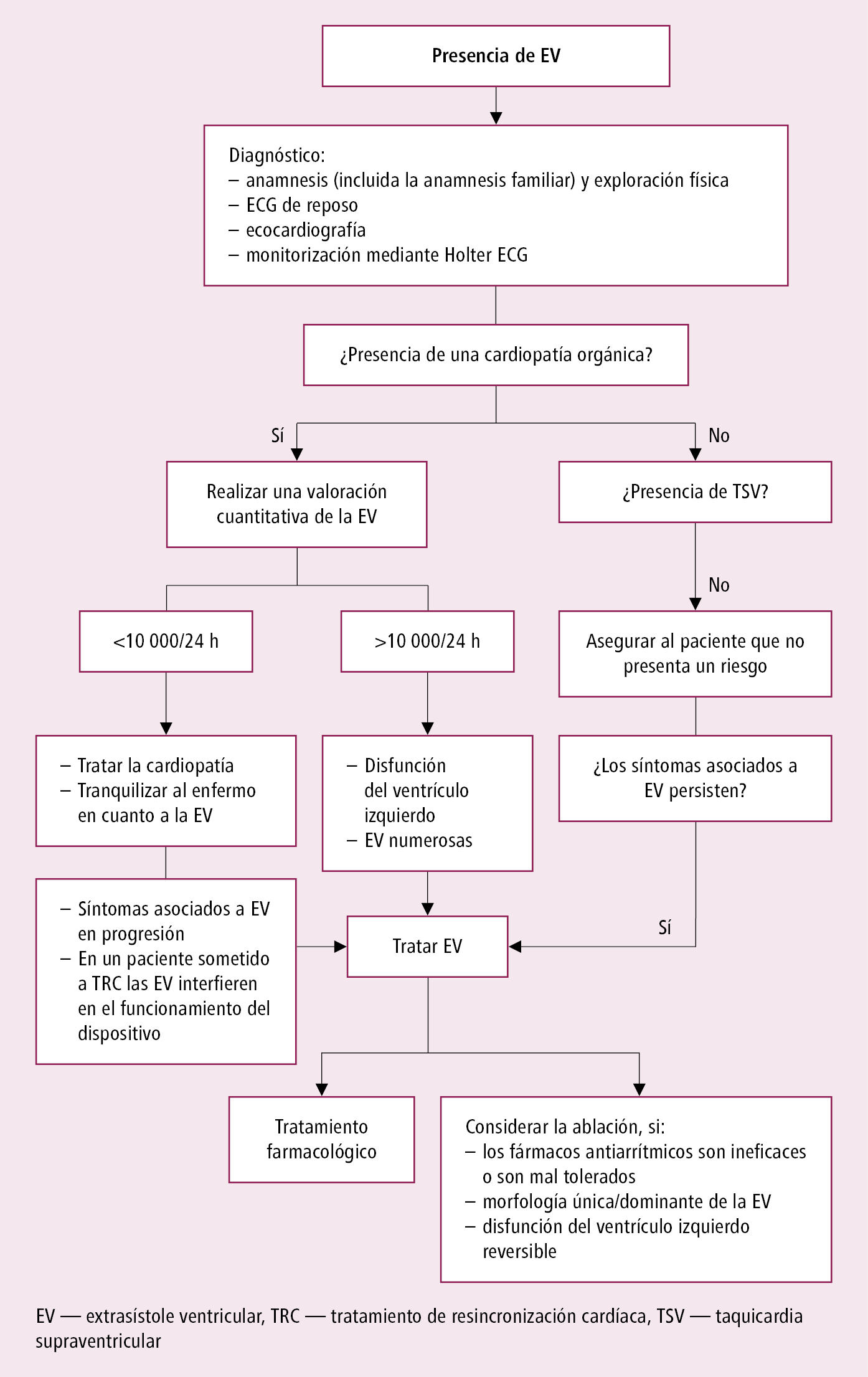
Fig. 2.6-5.
Actuación en enfermos con extrasístoles ventriculares (EV) (a partir de la posición acordada de expertos de EHRA, HRS y APHRS 2014, modificada)
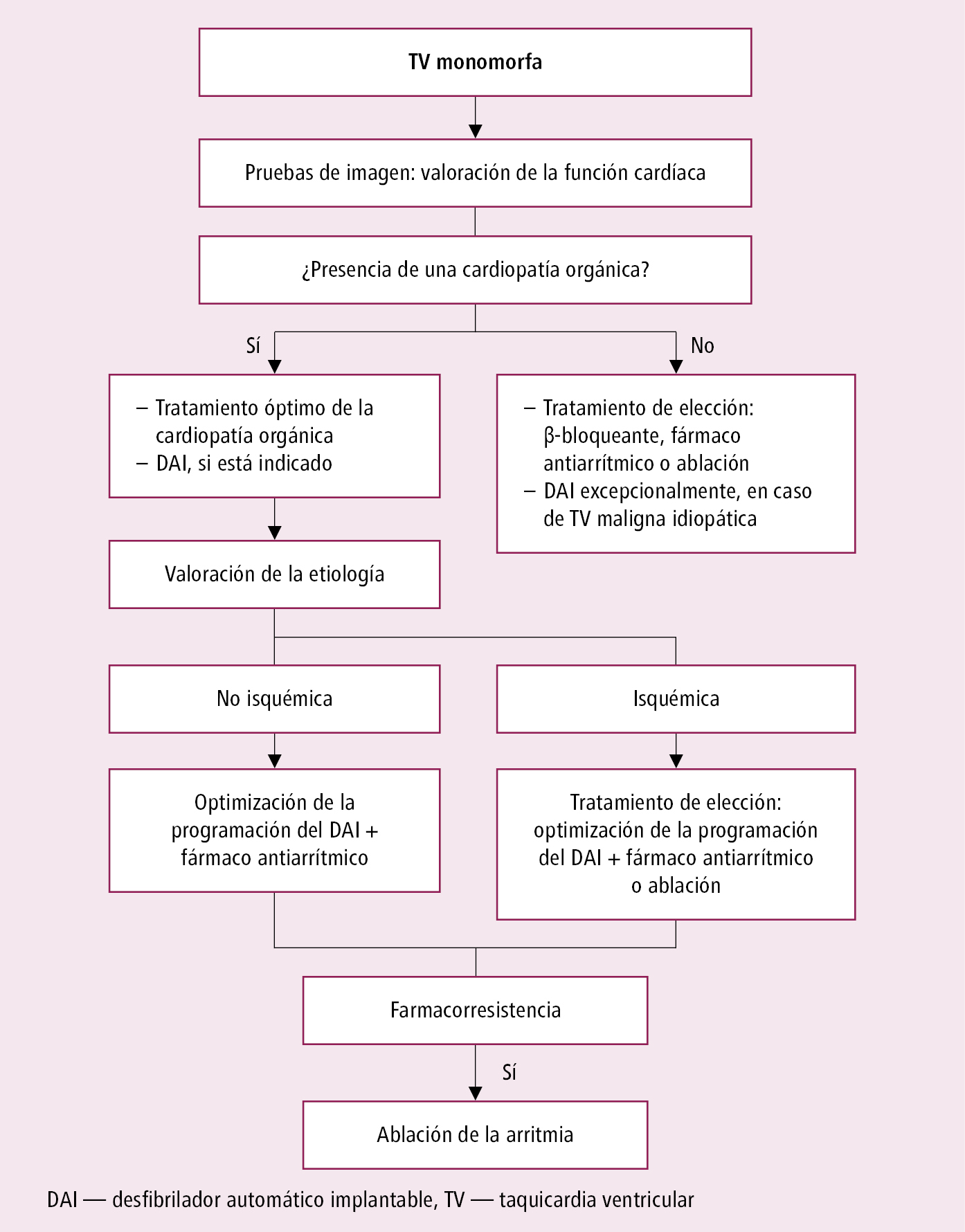
Fig. 2.6-6. Actuación en enfermos con taquicardia ventricular monomorfa (a partir de la posición acordada de expertos de EHRA, HRS y APHRS 2014, modificada)
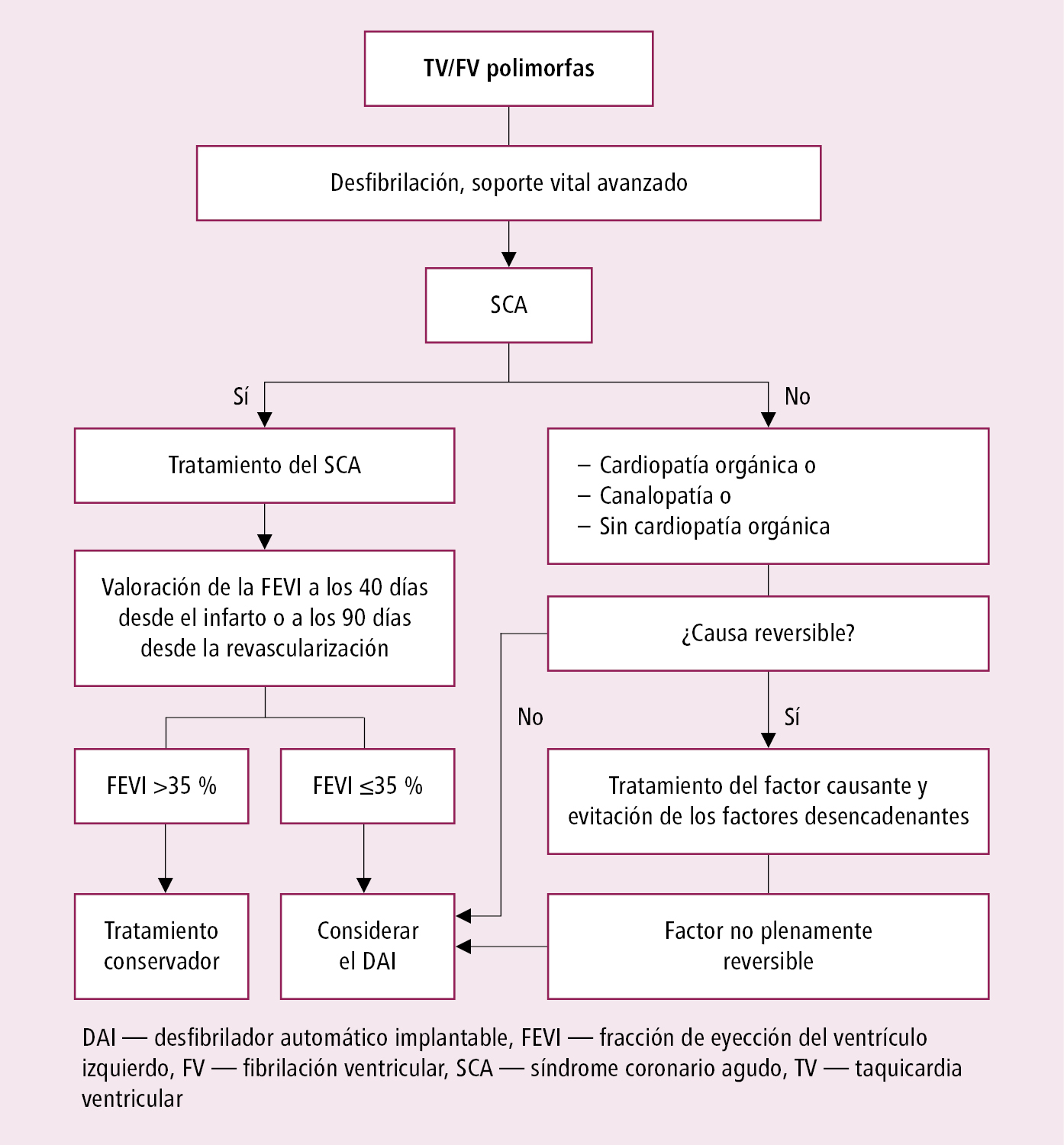
Fig. 2.6-7. Actuación en enfermos con taquicardia o fibrilación ventricular (a partir de la posición acordada de expertos de EHRA, HRS y APHRS 2014, modificada)
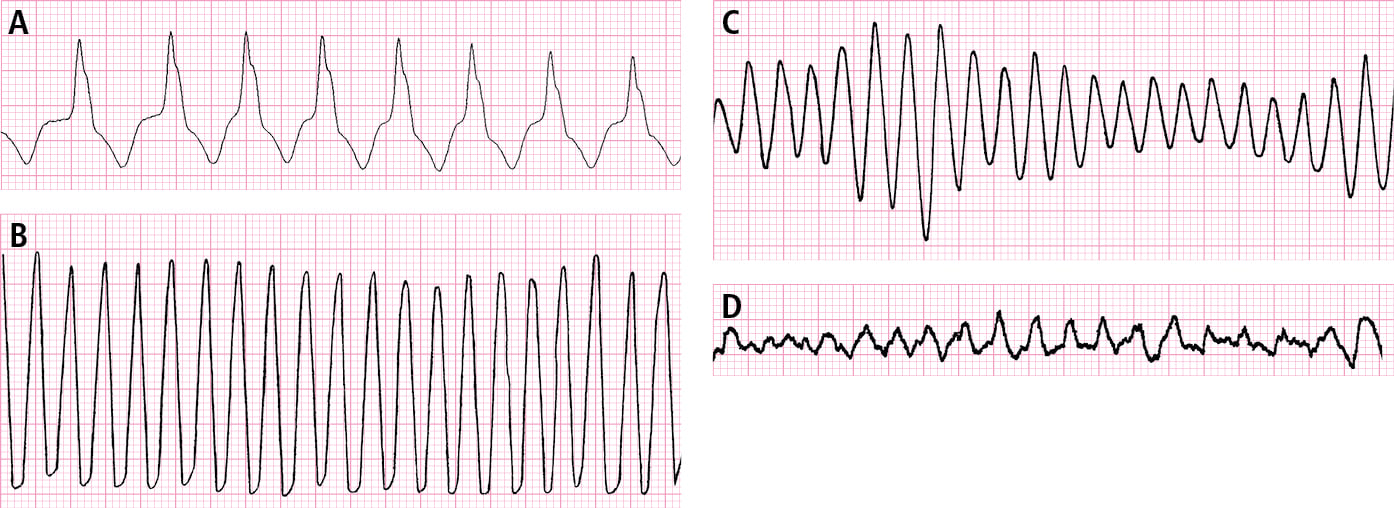
Fig. 2.1-1. Arritmias ventriculares. A – taquicardia ventricular monomorfa. B – flutter ventricular. C – taquicardia ventricular polimorfa. D – fibrilación ventricular
 Español
Español
 English
English
 українська
українська












