Definición y etiopatogeniaArriba
Inflamación de la mucosa orofaríngea, originada por una infección o irritación y que a menudo incluye la mucosa de las amígdalas (anginas).
1. Agente etiológico: depende de la edad. En los adultos con mayor frecuencia son los virus (90-95 %; rinitis catarral →Rinitis catarral), menos frecuentemente bacterias (5-10 %). La mayoría de los casos de faringitis bacteriana en niños está ocasionada por el Streptococcus pyogenes (estreptococo β-hemolítico del grupo A, EBHGA), en adultos también con frecuencia Fusobacterium necrophorum; más raramente estreptococos de los grupos C y G.
2. Reservorio y vía de transmisión: el portador de la infección del EBHGA (y de la mayoría de los otros agentes etiológicos) es una persona enferma (raramente un portador asintomático). La vía de transmisión es mediante gotitas o por contacto directo (p. ej. a través de las secreciones de las vías respiratorias superiores). Es frecuente un estado asintomático de portador de EBHGA.
3. Epidemiología: mayor prevalencia a finales de otoño, en invierno y al principio de la primavera. Factores de riesgo (dependen de la etiología)
1) contacto directo con un enfermo con faringitis infecciosa o un portador asintomático del EBHGA (p. ej. los padres u otras personas en contacto con niños en edad escolar): EBHGA
2) edad; 5-15 años: EBHGA, niños y jóvenes adultos: mononucleosis infecciosa (EBV), adultos F. necrophorum
3) contacto sexual oral: N. gonorrhoeae, C. trachomatis, T. pallidum
4) inmunodeficiencia.
4. Período de incubación e infectividad
1) Infección viral: período de incubación 1-6 días; infectividad desde 1-2 días antes de la aparición de los síntomas hasta 3 semanas después (depende de la etiología). En el ámbito doméstico se contagian ~2/3 de las personas en contacto con el enfermo.
2) Infección estreptocócica (EBHGA): incubación desde 12 h hasta 4 días; la infectividad persiste 24 h desde el inicio de la antibioticoterapia o ~7 días desde la desaparición de los síntomas en los casos sin tratamiento antibiótico. El riesgo de contagio en domicilio es de ~25 %.
3) Infección causada por F. necrophorum: período de incubación desconocido.
CUADRO CLÍNICOArriba
Depende del agente etiológico.
1. Infección estreptocócica (EBHGA): comienzo brusco, dolor de garganta intenso, odinofagia, cefalea, a veces dolor abdominal, náuseas y vómitos (que son más frecuentes en niños); fiebre (>38 °C), faringoamigdalitis (mucosa de color rojo intenso o rojo sangre, edema), exudado amigdaliano bien delimitado (→fig. 3.3-1), edema de úvula, úvula de color rojo sangre, lengua al principio cubierta de una capa blanquecina, posteriormente aframbuesada (→fig. 3.3-2) y enantema palatino con petequias; aumento del tamaño y la sensibilidad de los ganglios linfáticos cervicales anteriores (el compromiso de los ganglios posteriores indica más bien una etiología viral); ausencia de tos y rinitis catarral; características epidemiológicas que aumentan el riesgo de infección estreptocócica: edad 5-15 años, invierno o principio de primavera, antecedentes de contacto con un enfermo de angina estreptocócica o con un portador del EBHGA.
2. Infección causada por otras bacterias
1) Arcanobacterium haemolyticum: considerar en adolescentes y jóvenes en casos de ineficacia de los β-lactámicos. Los síntomas se asemejan a los de la infección por EBHGA. A menudo se presenta exantema escarlatiniforme que no cursa con descamación epidérmica.
2) F. necrophorum: en la mayoría de los casos faringitis aguda, frecuentemente de curso prolongado y recidivante. Los síntomas son similares a los presentes en la infección por EBHGA. Una forma especial es la angina de Plaut-Vincent (sobreinfección por treponemas); habitualmente se presenta un exudado unilateral en el polo superior de la amígdala con ulceración subyacente; dolor faríngeo unilateral intenso. Con mayor frecuencia en varones jóvenes que descuidan la higiene oral. Por lo general aumento leve de la temperatura corporal.
3. Infección viral: dolor de la faringe (suele ser leve), cefalea, mialgia, artralgias, fiebre baja o temperatura corporal normal, faringitis, conjuntivitis (adenovirus), rinitis catarral, tos, disfonía; a veces úlceras de la mucosa orofaríngea (enterovirus, HSV-1) o diarrea. Una adenopatía generalizada y la esplenomegalia sugieren mononucleosis infecciosa →Infección por el virus de Epstein-Barr (VEB). En la infección por HSV-1: adenopatías dolorosas en el triángulo anterior del cuello.
4. Historia natural: la mayoría de los casos de faringitis (incluyendo las de etiología bacteriana) cede de manera espontánea. Las infecciones virales tardan 3-7 días, las infecciones por EBHGA 3-4 días (incluso sin antibioticoterapia). Los casos de infección causada por EBHGA no tratados con antibióticos se relacionan con un riesgo un poco mayor de complicaciones supurativas y, excepcionalmente en adultos, de fiebre reumática.
DIAGNÓSTICOArriba
Exploraciones complementarias
1. Pruebas de detección rápida del antígeno del EBHGA: muestra de frotis faríngeo (→más adelante); este test tiene una sensibilidad moderada, pero una gran especificidad. Un resultado positivo confirma la infección, el negativo la descarta en enfermos adultos (en niños se recomienda confirmar el resultado con un cultivo del exudado faríngeo). Debido a que con frecuencia los enfermos son portadores del EBHGA, las pruebas no se deben realizar en enfermos con síntomas evidentes de infección viral de las vías respiratorias (tos, rinitis, conjuntivitis).
2. Cultivo del exudado faríngeo y amigdaliano: en casos de sospecha de la infección por EBHGA (si no es posible la realización de la prueba de detección rápida) u otra etiología bacteriana (N. gonorrhoeae, C. diphtheriae [difteria]). El frotis estándar no detecta F. necrophorum ni A. haemolyticum. Tomar las muestras frotando la faringe posterior y ambas amígdalas (evitando el contacto con la lengua y la mucosa oral, ya que la saliva contiene factores que inhiben el crecimiento del EBHGA) con un hisopo incluido en el kit con el medio de transporte (gel de agar) o con un hisopo regular mojado en NaCl al 0,9 %. A continuación, introducir el hisopo con la muestra en un tubo estéril y taparlo. Guardar la muestra a temperatura ambiente y llevarla al laboratorio microbiológico lo más rápidamente posible (sin medio de transporte en 4 h).
Criterios diagnósticos
No es posible diagnosticar ni descartar una infección por EBHGA solo sobre la base del cuadro clínico. Los criterios clínicos y epidemiológicos son útiles para identificar a enfermos con una alta sospecha de infección estreptocócica (se recomienda realizar el cultivo del exudado faríngeo o una prueba de detección rápida del antígeno del EBHGA) o con baja sospecha (no es necesario realizar pruebas bacteriológicas). Lo más importante es establecer la necesidad de iniciar el tratamiento antibiótico (infecciones por EBHGA).
1) Sobre la base de los criterios clínicos y epidemiológicos (escala de Centor) valorar la probabilidad de infección por EBHGA e iniciar el procedimiento adecuado →tabla 3.3-1. Si las pruebas bacteriológicas no están disponibles y los síntomas son graves → administrar un antibiótico activo contra EBHGA. La angina en caso de difteria está causada por EBHGA en el 100 % de los casos.
2) Resultado de la prueba de detección rápida del antígeno del EBHGA:
a) negativo → iniciar el tratamiento sintomático
b) positivo → administrar un antibiótico activo frente al EBHGA (salvo en enfermos con síntomas evidentes de infección viral, que pueden ser portadores del EBHGA).
3) Si se ha indicado realizar el cultivo de frotis faríngeo y los síntomas de faringitis son graves → valorar el inicio de antibioticoterapia hasta obtener el resultado del frotis. Interrumpir el tratamiento antibiótico si el resultado es negativo. No es necesario determinar la sensibilidad del EBHGA a los antibióticos (son sensibles a las penicilinas), salvo que sea necesario instaurar un tratamiento con macrólidos (frecuente resistencia).
Diagnóstico diferencial
En caso de infección estreptocócica (EBHGA)
1) Infección viral de las vías respiratorias superiores (rinitis catarral →Rinitis catarral); posible coinfección viral en portadores del EBHGA (difícil de diferenciar de la faringoamigdalitis estreptocócica, siendo la causa más frecuente del diagnóstico de “recaídas” de faringoamigdalitis estreptocócica varias veces a lo largo del año); la antibioticoterapia no es necesaria. El exudado amigdaliano puede aparecer en infecciones por EBHGA, EBV, adenovirus, A. haemolyticum y en la angina de Plaut-Vincent. El predominio de exudado en los pilares anteriores y en la úvula orienta el diagnóstico a una herpangina (enterovirus). En las infecciones por HSV-1 aparecen también vesículas, erosiones y úlceras en la parte anterior de la cavidad oral.
2) Mononucleosis: más frecuentemente en el curso de la infección por VEB →Infección por el virus de Epstein-Barr (VEB) (se parece mucho a la faringoamigdalitis estreptocócica), raramente aparece en el curso de la citomegalia o toxoplasmosis.
3) Rinitis con secreción nasal que gotea también por la pared posterior de la faringe.
4) Epiglotitis, absceso retrofaríngeo.
5) La faringitis de otra etiología, bacteriana (incluidas las infecciones de transmisión sexual) o fúngica (muy raramente) se confirma con el resultado del cultivo (S. aureus aislado en el cultivo del exudado faríngeo no debe considerarse causa de amigdalitis).
6) Reflujo gastroesofágico, tiroiditis, neoplasia de faringe: predomina el dolor de la faringe crónico (a veces con inflamación).
TRATAMIENTOArriba
Tratamiento causal
1. Angina estreptocócica
1) tratamiento de preferencia: fenoximetilpenicilina (V) 1 mill. de UI (500 mg) VO cada 12 h durante 10 días; en caso de dudas acerca del cumplimiento del enfermo → bencilpenicilina 1,2 mill. uds. IM en dosis única; en enfermos con hipersensibilidad de tipo I a las penicilinas → clindamicina 300 mg VO cada 8 h durante 10 días
2) tratamiento alternativo: cefalosporina de I generación (p. ej. cefadroxilo 1 g VO cada 24 h, cefalexina 500 mg cada 12 h durante 7-10 días) o antibiótico macrólido (eritromicina 500 mg cada 12 h durante 10 días; claritromicina 250 mg cada 12 h durante 10 días o de 500 mg en comprimidos de liberación modificada cada 24 h durante 5 días o azitromicina 500 mg el 1.er día, posteriormente 250 mg cada 24 h durante 4 días; los macrólidos no son los antibióticos de elección).
2. Infección por F. necrophorum: en personas de 13-40 años tras descartar EBHGA con 3-4 ptos. en escala de Centor → realizar cultivo dirigido hacia la infección por bacterias anaerobias; en caso de infección por F. necrophorum (resistente a macrólidos) confirmada, utilizar penicilina, metronidazol o clindamicina.
3. Infección por A. haemolyticum: antibiótico macrólido o clindamicina.
4. Angina de Plaut-Vincent
1) tratamiento de preferencia: penicilina G 4 mill. UI iv. cada 4 h + metronidazol 500 mg iv. cada 6 h; en casos de curso leve fenoximetilpenicilina (V) 1-2 mill. UI (500-1000 mg) VO cada 12 h + metronidazol 500 mg VO cada 12 h
2) tratamiento alternativo: clindamicina 600 mg iv. cada 8 h o 300-450 mg VO cada 12 h.
5. Faringitis gonocócica: en dosis única ceftriaxona 500 mg IM con azitromicina 2,0 g VO.
6. Infección viral: no utilizar antibióticos; en caso de sospecha de infección por VHS-1 → aciclovir 200 mg VO 5 × d.
Tratamiento sintomático
1. Reposo, gran cantidad de líquidos (especialmente en caso de fiebre).
2. Tratamiento analgésico y antipirético: paracetamol o AINE (p. ej. ibuprofeno). Una dosis única de dexametasona VO (0,6 mg/kg, máx. 10 mg) acelera significativamente el alivio del dolor de garganta.
3. Comprimidos con efecto analgésico y antinflamatorio local para chupar (p. ej. con bencidamina, lidocaína, salicilato de colina).
PERSPECTIVA CHILENA
La bencidamina no se encuentra registrada como fármaco en Chile.
OBSERVACIÓNArriba
Es probable la recaída tras la infección por EBHGA, sin embargo, no está indicada la realización de cultivos de control del exudado faríngeo (excepto en pacientes con antecedentes de fiebre reumática). En caso de fracaso del tratamiento de la infección por EBHGA o de recaída revisar la dosis de antibiótico recomendada y el cumplimiento del tratamiento por parte del paciente.
COMPLICACIONESArriba
En la infección estreptocócica
1) complicaciones supurativas (tempranas): absceso periamigdaliano, inflamación purulenta de los ganglios linfáticos cervicales, otitis media supurativa y/o mastoiditis, sinusitis supurativa
2) complicaciones tardías inmunológicas (muy poco frecuentes en pacientes adultos): fiebre reumática, glomerulonefritis aguda
3) otras (excepcionales): bacteriemia, neumonía, meningitis
4) en infecciones por F. necrophorum: síndrome de Lemierre (absceso periamigdaliano con trombosis de la vena yugular interna), sepsis con abscesos en varios órganos.
PRONÓSTICOArriba
Bueno. Incluso sin tratamiento la infección estreptocócica se resuelve espontáneamente. Las complicaciones en pacientes adultos son poco frecuentes.
TABLAS Y FIGURASArriba
Tabla 3.3-1. Escala de Centor modificada por McIsaac
|
Signo/característica |
Puntos |
|
Temperatura corporal >38 °C |
1 |
|
Ausencia de tos |
1 |
|
Adenopatías cervicales anteriores |
1 |
|
Exudado amigdaliano y edema |
1 |
|
Edad 3-14 años |
1 |
|
Edad 15-44 años |
0 |
|
Edad >45 años |
–1 |
|
Actuación recomendada según la puntuación |
|
Puntuación |
Actuación recomendada |
|
0-1 |
Tratamiento sintomático. No es necesario el diagnóstico microbiológico |
|
2-3 |
Realizar una prueba de detección rápida del antígeno EBHGA (si no está disponible → indicar cultivo faríngeo). La decisión sobre el tratamiento a administrar dependerá del resultado |
|
4 |
– Síntomas acentuados → indicar antibiótico
– Síntomas leves → realizar una prueba de detección rápida del antígeno EBHGA (si no está disponible → indicar el cultivo faríngeo). La decisión sobre el tratamiento elegido dependerá del resultado |
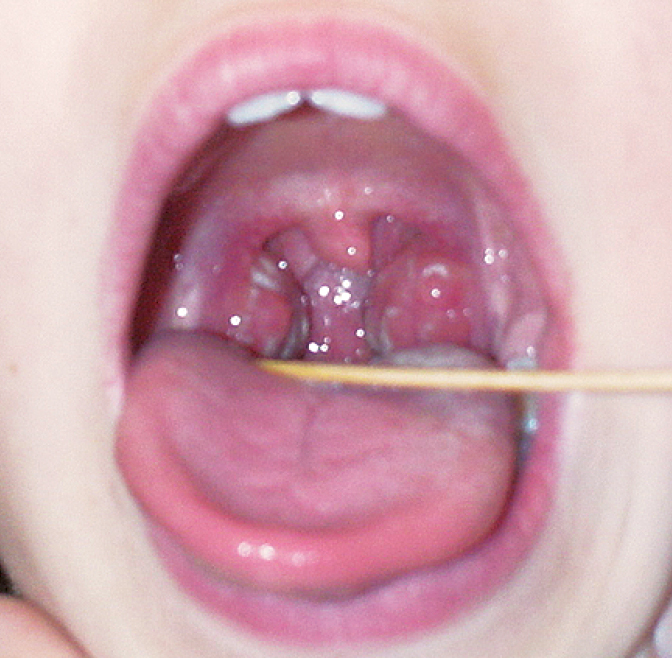
Fig. 3.3-1. Angina estreptocócica
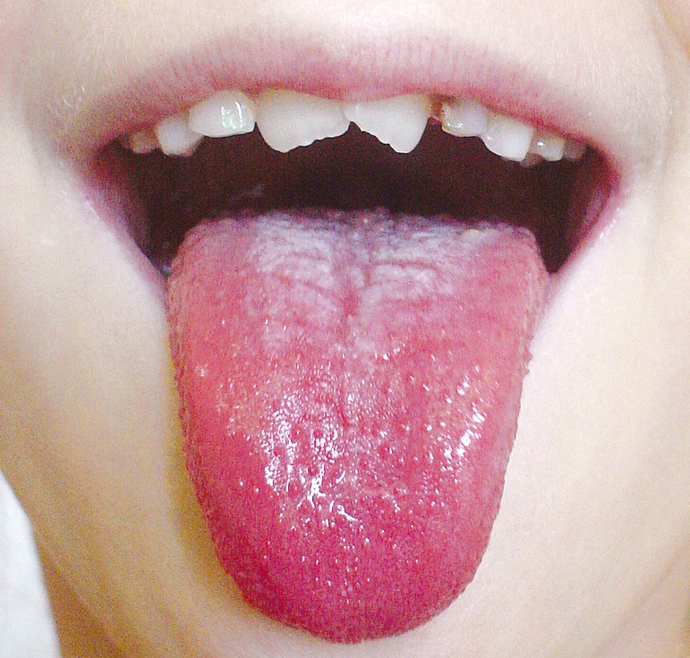
Fig. 3.3-2. Lengua aframbuesada
 Español
Español
 English
English
 українська
українська






