La espirometría simple sirve sobre todo para medir la capacidad vital y sus componentes, así como para valorar la espiración forzada.
Descripción de la prueba y parámetros valorados
Se realiza pinzando la nariz del paciente, el cual respira a través de una boquilla del espirómetro.
1. Medición de la capacidad vital y de sus componentes (→fig. 27.4-1): primero el paciente respira tranquilamente, luego realiza una inspiración lenta, lo más profunda posible, y una espiración máxima (o al revés). La maniobra se repite 3-8 veces.
1) Volumen corriente (VC): volumen de aire inspirado y espirado durante una respiración no forzada.
2) Volumen de reserva inspiratoria (VRI): volumen de aire que se puede inspirar al final de una inspiración no forzada.
3) Volumen de reserva espiratoria (VRE): volumen de aire que se puede espirar al final de una espiración no forzada.
4) Capacidad inspiratoria (CI): suma del VC y VRI.
5) Capacidad vital (CV): suma del VC, VRE y VRI. El valor máximo de CV obtenido se selecciona como el resultado de la CV. El resultado definitivo se considera fiable, cuando la diferencia entre los 2 mejores registros de CV es <150 ml, o <100 ml, si se ha medido una CVF <1000 ml.
Otros parámetros medidos mediante pletismografía →Pletismografía
1) Capacidad residual funcional (CRF): volumen de aire que queda en los pulmones al final de una espiración no forzada.
2) Volumen residual (VR): volumen de aire que queda en los pulmones al final de una espiración máxima.
3) Capacidad pulmonar total (CPT): suma de CV y VR (o CRF y CI).
2. Registro de espiración forzada: después de una inspiración máxima el paciente realiza una espiración dinámica y forzada lo más prolongada posible. Se realizan ≥3 registros. Si las diferencias entre los 2 mejores resultados de CVF y VEF1 sobrepasan 150 ml, se recomienda repetir la prueba (máx. 8 durante una sesión). Los resultados se presentan en forma de curvas de volumen-tiempo y de flujo-volumen →fig. 27.4-2).
1) Volumen espiratorio forzado en el primer segundo (VEF1): volumen de aire espirado durante el 1.er segundo de la espiración forzada, partiendo desde la CPT.
2) Capacidad vital forzada (CVF): volumen de aire exhalado durante toda la espiración desde la CPT (después de una inspiración máxima previa).
3) Pico de flujo espiratorio (PEF) y flujos espiratorios máximos: leídos en la curva flujo-volumen en los puntos correspondientes al 75 %, 50 % y 25 % de la CVF (porcentaje de CVF que queda en los pulmones en el momento de la medición: FEM75, FEM50 y FEM25; en la nomenclatura americana se aprobaron las abreviaturas FEF25, FEF50 y FEF75, en las cuales los números significan el porcentaje de la CVF).
4) Índice de Tiffeneau: cociente entre el VEF1 y CVF (VEF1/CVF), o VEF1 y CV (VEF1/CV), si adicionalmente de ha medido la CV
5) Flujo espiratorio medio máximo (FEMM): flujo espiratorio medio máximo medido entre el 75 % y el 25 % de la CVF.
Indicaciones
Evaluación de la función del aparato respiratorio
1) en personas con sospecha de enfermedad del aparato respiratorio
2) en personas con factores de riesgo de lesiones respiratorias (tabaquismo, exposición a otros agentes tóxicos, incluidos los fármacos)
3) en personas con diagnóstico de enfermedad del aparato respiratorio: cuantificación del grado de alteración funcional, seguimiento del curso de la enfermedad, evaluación de la eficacia del tratamiento
4) para evaluar el riesgo quirúrgico
5) para determinar la capacidad para trabajar, así como para la monitorización de la función pulmonar en personas que ejercen profesiones de alto riesgo
6) en la evaluación del estado de salud previo al inicio de la práctica de actividades físicas que se asocian a un riesgo para el aparato respiratorio (p. ej. buceo)
7) por motivos de certificación médica.
Contraindicaciones
Tienen un carácter relativo:
1) aquellas relacionadas con el aumento de la sobrecarga o que influyen en la presión arterial: infarto de miocardio en la última semana, hipotensión o hipertensión arterial grave, arritmias clínicamente relevantes/sintomáticas, insuficiencia cardíaca descompensada, hipertensión arterial no controlada, cor pulmonale agudo, embolismo pulmonar clínicamente inestable, antecedentes de síncopes asociados a la tos o a la respiración forzada
2) las relacionadas con el aumento de la presión intracraneal e intraocular: aneurisma cerebral, neurocirugía en las últimas 4 semanas, conmoción cerebral reciente con síntomas persistentes, intervención oftalmológica en la última semana
3) las asociadas con el aumento de presión en los senos paranasales y en el oído medio: cirugía, rinosinusitis u otitis media en la última semana
4) las relacionadas con el aumento de presión en el tórax o abdomen: neumotórax, cirugía torácica en las últimas 4 semanas, cirugía abdominal en las últimas 4 semanas, embarazo avanzado
5) las que se deben al riesgo de transmisión de una infección: enfermedad infecciosa activa o sospechada (incluida la tuberculosis), signos que facilitan la transmisión de la infección (hemoptisis, expectoración abundante, lesiones en la cavidad oral o sangrado de la boca).
La presencia de las potenciales contraindicaciones debe advertirse en la hoja de derivación. La espirometría debe interrumpirse inmediatamente, si durante las maniobras se presenten signos preocupantes como disnea, cianosis o alteraciones de la conciencia.
Preparación del paciente
Se debe advertir al paciente que:
1) no fume tabaco ni cigarrillos electrónicos ≥1 h antes de la prueba
2) no use estimulantes (también alcohol) en las 8 h previas a la prueba
3) no ingiera comidas copiosas 2 antes de la prueba
4) no realice esfuerzo físico intenso 1 h antes de la prueba
5) lleve ropa que permita los movimientos libres del tórax y abdomen
6) si es posible, que no use broncodilatadores inhalados; si se va a realizar una prueba broncodilatadora → ha yque recomendar la suspensión de los fármacos (si es posible) en el momento adecuado →más adelante.
Se debe realizar la prueba en una habitación tranquila, con disponibilidad de agua para beber y toallas de papel. Antes de la prueba, es necesario medir la estatura del paciente y pesarlo (la estatura redondeada al decimal más cercano, el peso redondeado a 0,5 kg). Durante el examen, el paciente debe sentarse recto (con la cabeza ligeramente elevada) en una silla con respaldo y apoyabrazos, sin ruedas, con altura ajustable (para que los pies del paciente estén apoyados en el suelo), y con una pinza en la nariz. Las prótesis dentales que estén bien ajustadas pueden permanecer en la boca. Antes de la espirometría, se debe explicar al paciente en qué consiste la prueba y demostrarlo. Durante el examen, es necesario controlar la postura del paciente, animarlo durante las maniobras dinámicas y, en caso de aparición de signos preocupantes como dolor, disnea, cianosis o alteraciones de la conciencia, hay que interrumpir la prueba inmediatamente.
Interpretación del resultado
1. Algoritmo de valoración del resultado de la espirometría →fig. 27.4-3. Los más importantes: CV, CVF, VEF1 y VEF1/CVF (en casos dudosos, p. ej. valores límite VEF1/CVF). Los demás parámetros tienen un valor complementario.
2. Los resultados de la prueba se presentan en forma de valores absolutos y en relación con el rango de referencia. Se consideran normales los valores iguales o mayores al límite inferior de la normalidad en la población de referencia o ≥ percentil 5, o la desviación estándar (IDE) >–1,645. Anteriormente, los resultados se expresaban también en porcentajes de los valores de referencia correspondientes a la edad, sexo y estatura (% del valor de referencia). El rango de normalidad para CV, CVF y VEF1 corresponde aproximadamente a ±20 % del valor de referencia. Para el VEF1/CVF es más estrecho (±11 % del valor de referencia), y para FEMM y FEM50 depende mucho de la edad y puede sobrepasar ±60 % del valor de referencia. El valor del VEF1/CVF se debe referir a LIN porque el uso del criterio <0,7 no incluye el cambio del índice con la edad y a menudo lleva a una interpretación inadecuada del resultado (es decir, a un exceso de diagnóstico de obstrucción en personas de edad avanzada e infravaloración en personas jóvenes), pero sigue siendo recomendado en la guía GOLD. Se debe prestar atención a los valores de referencia utilizados; los recomendados actualmente son los GLI-2012 (Global Lung Initiative).
3. Basándose en la espirometría, es posible diagnosticar solo el tipo obstructivo de las alteraciones ventilatorias (aunque no se puede estar seguro si coexisten o no con la restricción). Para establecer el diagnóstico de los demás tipos (restrictivo, inespecífico y mixto) se requiere valorar los índices de volumen→fig. 27.4-3).
4. Una disminución de la CVF o de la CV por debajo del límite inferior de la normalidad, cuando no hay signos de obstrucción, puede indicar una restricción de volumen. El diagnóstico definitivo de las alteraciones restrictivas requiere la medición de la CPT (idealmente con el método pletismográfico). En enfermedades restrictivas una disminución de la CVF >10 % en un período de 6-12 meses indica una evolución rápida.
5. Una disminución de la CVF o de la CV que coexiste con signos de obstrucción se debe en general al fenómeno de la hiperinsuflación pulmonar dinámica y también constituye una indicación para una pletismografía.
6. Una disminución de la CI indica una posible hiperinsuflación pulmonar (sobre todo con obstrucción concomitante).
FIGURASArriba
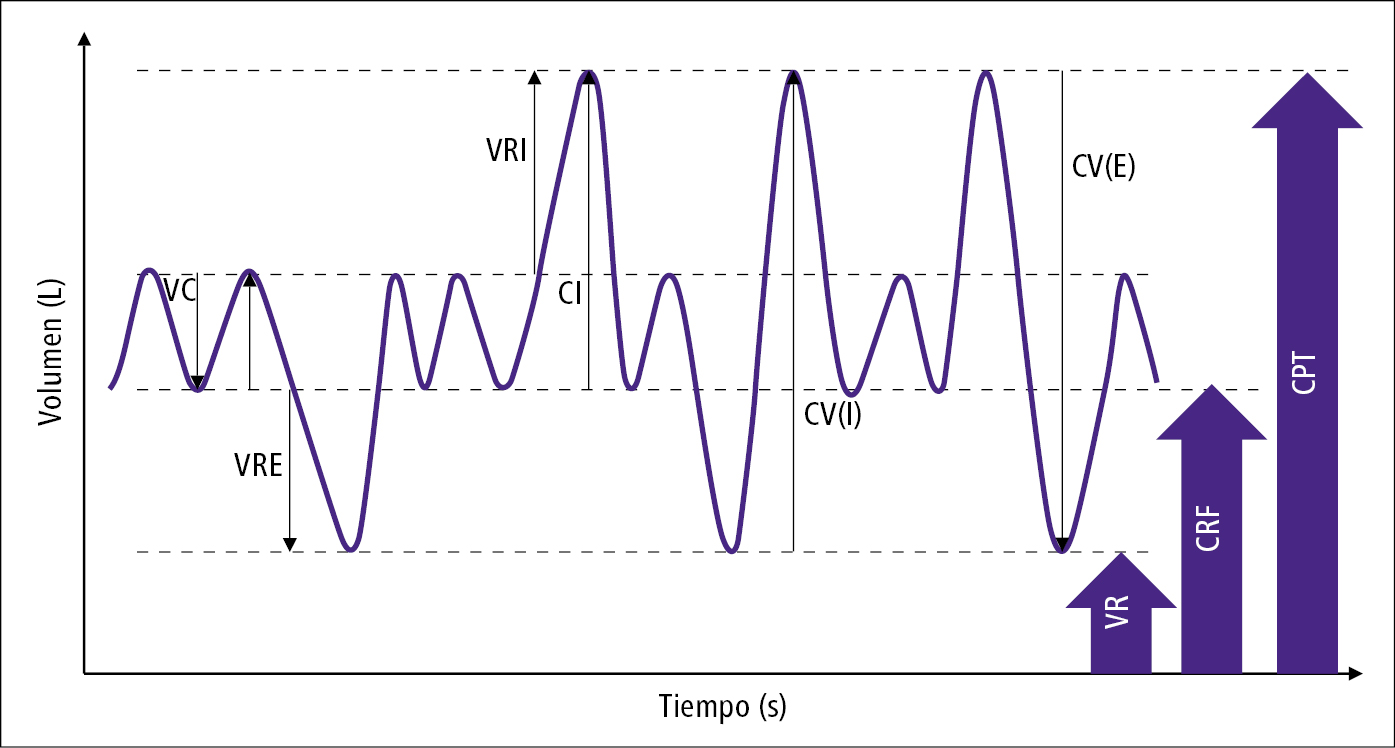
Fig. 27.4-1. Parámetros de volumen pulmonar en la curva espirométrica (inspiración hacia arriba, espiración hacia abajo)
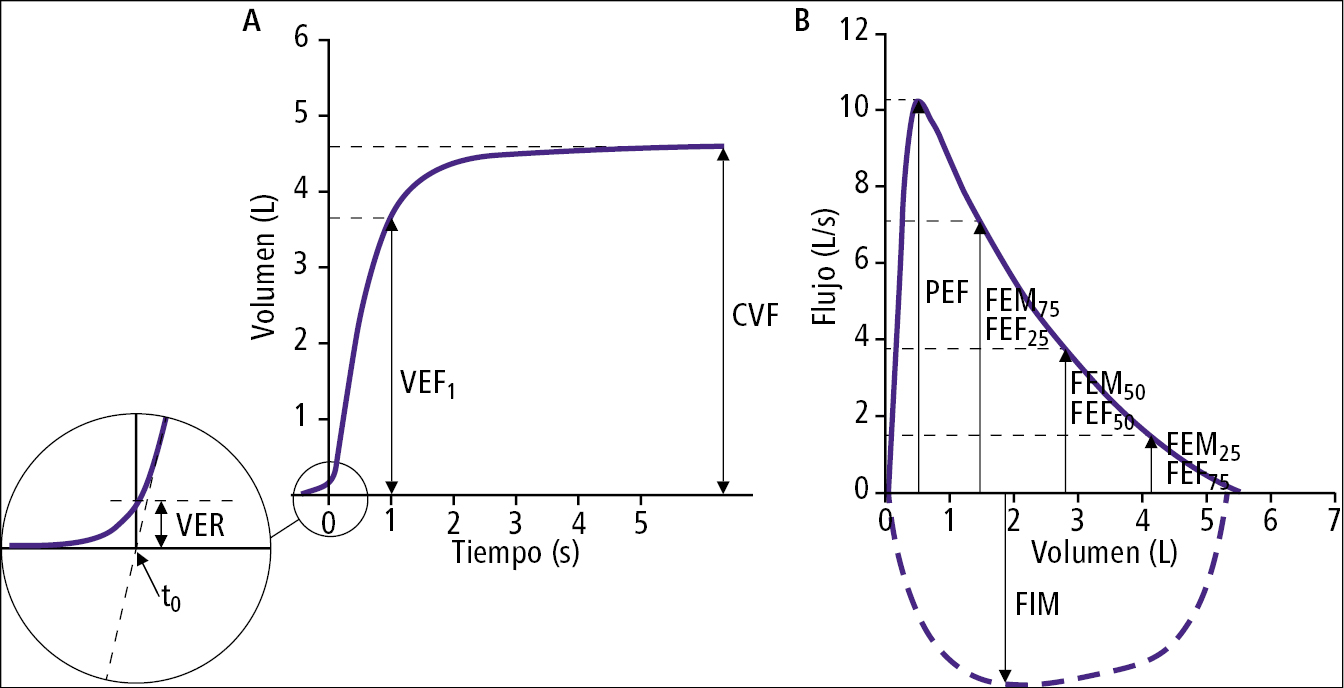
Fig. 27.4-2. Curva volumen-tiempo (A) y flujo-volumen (B)
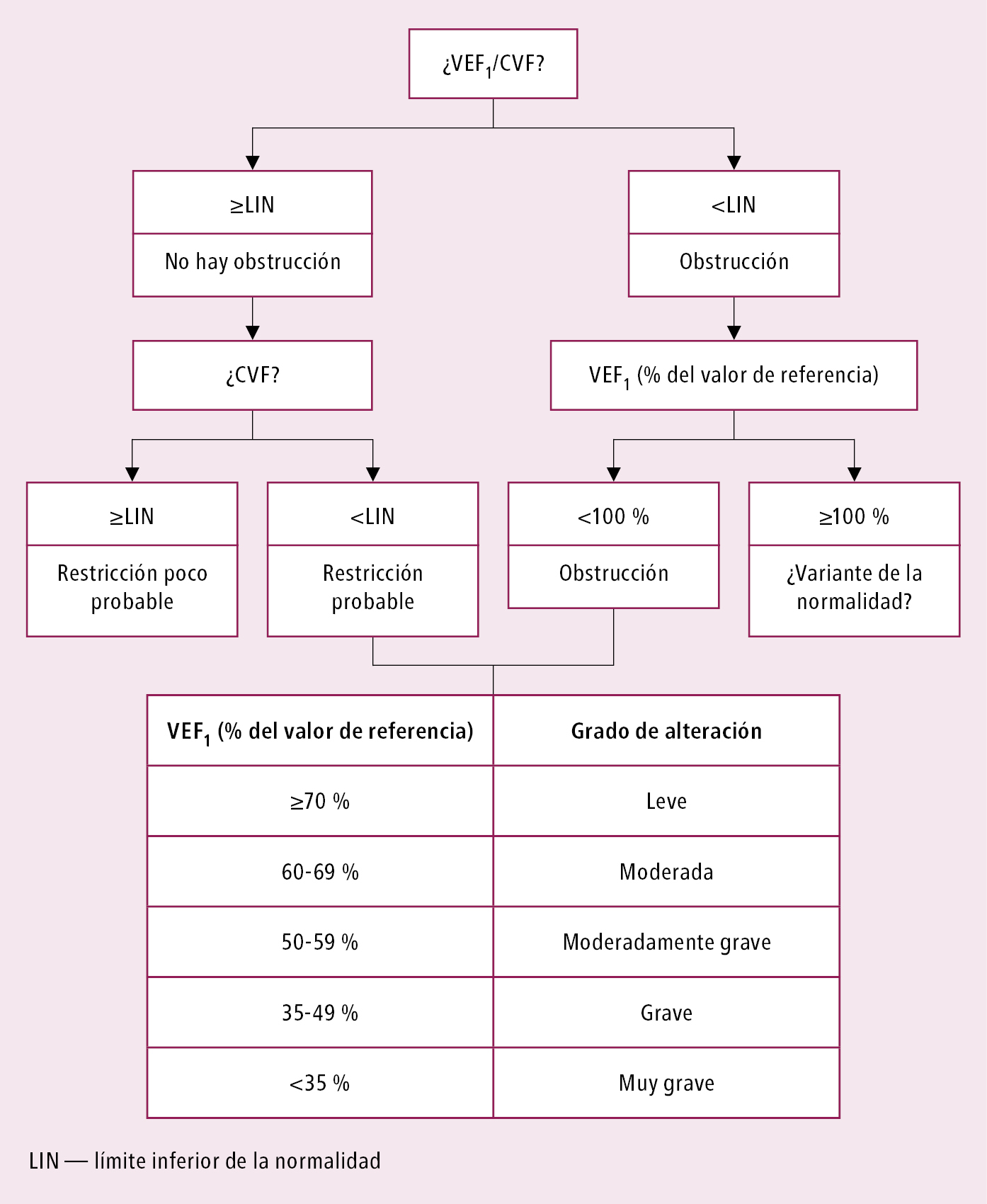
Fig. 27.4-3. Algoritmo de valoración del resultado de la espirometría
 Español
Español
 English
English
 українська
українська







