Синдром Іценка-Кушинга (СІК) — це сукупність клінічних симптомів, що виникають внаслідок надлишкової секреції ГК. Субклінічна гіперкортизолемія, яку найчастіше діагностують при дослідженнях з приводу надниркової інциденталоми — це стан незначного підвищення ГК, що викликаний надлишковою секрецією кортизолу пухлиною надниркових залоз та спричиняє гальмування секреції ГК наднирковою залозою з протилежного боку, без характерних симптомів, однак частіше можуть розвиватись цукровий діабет, абдомінальне ожиріння, артеріальна гіпертензія, серцево-судинні події і остеопороз.
Класифікація СІК за етіологією:
1. Ендогенний СІК: внаслідок надлишкової секреції ГК наднирниками:
1) АКТГ-незалежний СІК (первинний гіперкортицизм):
a) автономні пухлини надниркових залоз — зазвичай поодинокі, рідше — множинні аденоми; рак наднирника →розд. 11.6. Пухлини, що походять з пучкового шару, секретують у надлишку виключно кортизол, інші типи пухлин (з сітчастого шару або змішані) — також й андрогени. Надлишок кортизолу гальмує виділення КРГ і АКТГ → призводить до атрофії тканини кори надниркової залози, що розміщена за межами пухлини, та другої надниркової залози; нерідко виявляються множинні вузлики кори наднирників, які класифікують як нодулярну гіперплазію, мають поліклональний характер (на відміну від аденом, що виникають як наслідок моноклональної гіперплазії);
б) макронодулярна гіперплазія наднирників — причиною є ектопічні рецептори у корі наднирника, що нетипово реагують на стимулюючі подразники, найчастіше — на шлунковий інгібуючий пептид (ШІП), що тепер називається глюкозозалежним інсулінотропним пептидом, та виділяється у ШКТ після прийому їжі; інші стимулюючі чинники — це катехоламіни, вазопресин, ТТГ, ЛГ, хоріонічний гонадотропін (ХГЛ), ФСГ, естрогени у високій концентрації, пролактин та інтерлейкін-1;
в) мікронодулярна гіперплазія наднирників (первинна пігментна дрібнонодулярна гіперплазія [дисплазія] кори наднирників) — генетично детермінована сімейна форма (синдром Карнея, з наявністю інших порушень: міксом шкіри, серця та молочних залоз, світло-коричневих плям на шкірі, пухлин яєчок, інколи — інших ендокринних порушень, напр., акромегалії) та спорадична форма, при якій можуть відігравати роль імуноглобуліни, що стимулюють гіперплазію кори наднирників. Подібно до інших АКТГ-незалежних форм, тканина наднирників між вузликами може мати атрофічний характер.
2) АКТГ-залежний СІК (вторинний гіперкортицизм) — гіпофізарна форма (надлишковий синтез АКТГ пухлиною гіпофіза, тобто хвороба Іценка-Кушинга →розд. 8.4.3; найчастіша причина синдрому Іценка-Кушинга), сидром ектопічної секреції АКТГ пухлиною, що розташована за межами гіпофіза (значно рідше) або синдром ектопічної секреції КРГ (найбільш рідко, напр., дрібноклітинний рак легень, нейроендокринні пухлини).
2. Екзогенний СІК: спричинений глюкокортикостероїдами у дозах, які перевищують необхідні для замісної терапії (найчастіша причина СІК), незалежно від форми ЛЗ (таблетки, інгаляційні препарати, мазі, розчини для ін'єкцій, в т. ч. для внутрішньосуглобових).
КЛІНІЧНА КАРТИНА ТА ТИПОВИЙ ПЕРЕБІГ
1. Суб'єктивні симптоми: зміна рис обличчя чи статури, слабкість м'язів та погана переносимість фізичного навантаження, підвищена сприйнятливість шкіри до травматизації — утворення виразок, що важко гояться, схильність до виникнення синяків; підвищена спрага та поліурія (→ контролюйте глікемію, у тяжких випадках може розвинутися гіперосмолярний гіперглікемічний синдром); надмірний апетит; головний біль та запаморочення (→ визначте артеріальний тиск); емоційна лабільність, схильність до депресії, погіршення пам'яті, рідко — психотичні стани; болі у кістках (при остеопорозі → обстежте на предмет патологічних переломів тіл хребців, ребер, а також лонних і сідничних кісток); схильність до інфекцій, особливо до опортуністичних (напр., грибкових), часто з тяжким перебігом, в т. ч. і до туберкульозу; симптоми ішемічної хвороби серця (→ контролюйте ліпідограму), серцевої недостатності або венозної тромбо-емболічної хвороби (протромботична дія ГК), симптоми виразкової хвороби шлунку та дванадцятипалої кишки (особливо у осіб, що приймають НПЗП); симптоми сечокам'яної хвороби (у зв'язку з гіперкальціурією і гіперфосфатурією); зниження потенції у чоловіків, гіпоменорея у жінок або вторинна аменорея.
2. Об'єктивні симптоми: ожиріння центрального типу з відкладанням жиру на тулубі та шиї («бичача шия»), з жировими подушечками у надключичних впадинах та з худими кінцівками; округле («місяцеподібне») обличчя, часто червоне (внаслідок поліцитемії та витончення шкіри), з розширеними судинами; коротка товста шия; атрофія м'язів кінцівок та тулуба; широкі червоні або червоно-сині стрії на шкірі живота, сідниць, молочних залоз, стегон, а у молодих осіб також навколо пахвових, ліктьових і підколінних ямок (→ слід диференціювати з вузькими рожевими численними розтяжками шкіри, що виникають у молодих осіб при швидкому наборі маси, і які з часом блідніють); витончення шкіри, легко виникаючі підшкірні крововиливи, інколи — спонтанні петехії; симптоми гіперандрогенізму різної інтенсивності — вугрові висипання і гірсутизм (→ слід виконати диференціальну діагностику з синдромом полікістозних яєчників); артеріальна гіпертензія (у більшості пацієнтів, переважно — легка або помірна), гіперпігментація шкіри (у пацієнтів із тривало персистуючою високою концентрацією АКТГ); набряки на нижніх кінцівках.
3. Типовий перебіг: навіть довготривалий субклінічний СІК може не призвести до розвитку характерного симптомокомплексу; ризик прогресування до клінічного СІК не високий, тому субклінічний СІК, як правило, не можна вважати ранньою фазою СІК. СІК із проявом усіх симптомів діагностується лише на пізніх стадіях довготривалого захворювання. Значно частіше проявляються тільки деякі симптоми, напр., порушення толерантності до глюкози або цукровий діабет, дисліпідемія, артеріальна гіпертензія та швидке збільшення маси тіла (ожиріння), що у сукупності дають картину метаболічного синдрому; підвищується також ризик остеопорозу.
ДІАГНОСТИКА
СІК слід підозрювати і діагностувати в наступних ситуаціях:
1) у пацієнтів з множинними і прогресуючими симптомами гіперкортизолемії, особливо з найбільш характерними (типові стрії, атрофія проксимальних груп м'язів нижніх кінцівок і плечового поясу, гіперемія обличчя, легке утворення синців);
2) у пацієнтів з атиповим перебігом артеріальної гіпертензії, цукрового діабету або остеопорозу, що викликає підозру на їх вторинне походження (особливо при резистентності до лікування та в осіб молодого віку);
3) при випадковому виявленні пухлини надниркової залози (інциденталома).
Діагностика СІК є складною. Немає одного скринінгового тесту, який підтверджує або виключає СІК. Інтерпретуючи результати, враховуйте клінічну картину та переваги і недоліки окремих досліджень. Позитивний результат одного скринінгового дослідження є недостатнім для постановки точного діагнозу СІК, необхідне підтверджуюче дослідження. Аналогічним чином —якщо є клінічні ознаки, що свідчать про гіперкортизолемію, негативний результат одного дослідження не є недостатнім для виключення СІК. У хворого завжди необхідно виключити передуюче вживання ГК (екзогенний СІК).
1. Основні біохімічні дослідження: гіпокаліємія і гіперкалійурія, гіперглікемія (порушення толерантності до глюкози або цукровий діабет), підвищення концентрації загального холестерину, Х-ЛПНЩ і тригліцеридів, зниження концентрації Х-ЛПВЩ.
2. Загальний аналіз крові: еритроцитоз, лейкоцитоз та тромбоцитоз, підвищення концентрації гемоглобіну, лімфоцитопенія, еозинопенія і моноцитопенія.
3. Гормональні дослідження гіпоталамо-гіпофізарно-наднирникової системи (межі норми можуть відрізнятися, тому слід перевіряти стандарти лабораторії, у якій робили дослідження):
1) підтвердження гіперкортизолемії — дослідження в разі підозри на СІК →рис. 11.2-1:
a) відсутність добового ритму секреції кортизолу — підвищена пізня вечірня (о 23:00–24:00) концентрація кортизолу у сироватці крові >149 нмоль/л (5,4 мкг/дл) чи у слині (>4,0 нмоль/л [145 нг/дл]); ранкова концентрація кортизолу часто знаходиться у референтному інтервалі;
б) підвищена екскреція вільного кортизолу з сечею (з метою виключення необхідно дослідити 3 добові порції сечі) — результат 3–4 × ВМН (330 нмоль/24 год [120 мкг/24 год]);
в) недостатнє зниження концентрації кортизолу у сироватці при виконанні супресивного тесту з 1 мг дексаметазону (нічний супресивний тест з дексаметазоном, короткий супресивний тест з дексаметазоном): пацієнтові призначається прийом 1 мг дексаметазону п/о перед сном (між 22:00–23:00 год) та визначається концентрація кортизолу в сироватці наступного дня зранку натще між 8:00 і 9:00; або при виконанні 2-денного супресивного тесту з 2 мг дексаметазону: призначте пацієнтові прийом 0,5 мг дексаметазону п/о кожні 6 год протягом 2-х діб та визначте кортизолемію через 48 год після прийому першої дози — концентрація <50 нмоль/л (1,8 мкг/дл) з високою достовірністю виключає СІК. Пам'ятайте, що ізольований неправильний результат тесту з використанням дексаметазону не може бути підставою для прийняття рішення про хірургічне лікування.
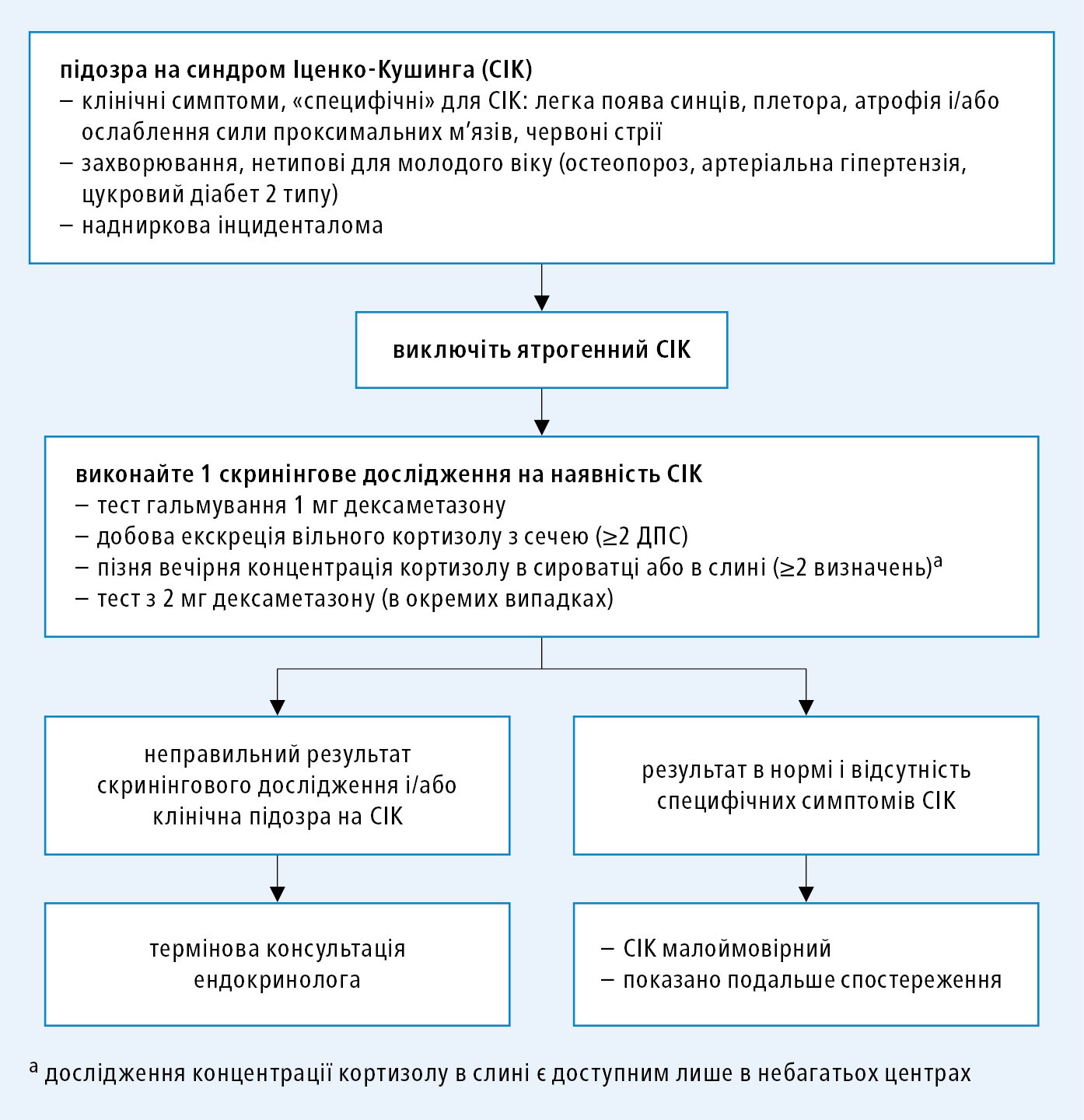
Рисунок 1. Алгоритм діагностики при синдромі Іценка-Кушинга
2) пошук причин гіперкортизолемії — дослідження, що підтверджують діагноз СІК і визначають його етіологію →рис. 11.2-2;
a) концентрація АКТГ у сироватці — залежить від етіології СІК: концентрація АКТГ <2 пмоль/л (10–20 нг/л) у пацієнта з гіперкортизолемією вказує на АКТГ-незалежний СІК, а >4 пмоль/л (20 нг/л) — на АКТГ-залежний СІК; якщо концентрація АКТГ становить 2–4 пмоль/л (10 нг/л), слід провести стимуляційний тест з КРГ;
б) тест стимуляції з КРГ (тест стимуляції секреції АКТГ і побічно кортизолу з допомогою КРГ): при хворобі Кушинга характерним є підвищення концентрації АКТГ після застосування КРГ у декілька разів, але у випадку значно підвищених вихідних величин за значиме приймається підвищення концентрації АКТГ на ≥35–50 % та кортизолу на ≥14–20 %. При АКТГ-незалежному СІК, зазвичай, немає відповіді на введення КРГ, або вона незначна;
в) супресивний тест з 8 мг дексаметазону (2 мг кожні 6 год впродовж 2 діб; в даний час виконується рідше) — результати залежать від етіології СІК; його роль полягає у диференціюванні між хворобою Іценка-Кушинга та автономними формами гіперкортицизму з надлишком кортизолу (гормонально активна пухлина надниркової залози, синдром ектопічного АКТГ та нодулярна гіперплазія наднирників). При хворобі Іценка-Кушинга екскреція кортизолу та його метаболітів, зазвичай, зменшується на ≥50 %, натомість, у випадку автономної продукції кортизолу гальмування відсутнє. Результат тесту невірогідний, напр., у випадку наявності глюкокортикостероїдних рецепторів у пухлині, що ектопічно секретує АКТГ.
г) реактивність надниркових залоз на нетипові подразники — слід перевірити у випадку підозри макронодулярної гіперплазії наднирників; визначається вихідна концентрація кортизолу у сироватці та на 30-ій, 60-ій, 90-ій і 120-ій хв після сніданку або після п/о навантаження 75 г глюкози; після зміни положення тіла на вертикальне; після п/о прийому 10 мг метоклопраміду, після в/в ін'єкції 100 мкг ГнРГ або 200 мкг ТРГ; на підтвердження діагнозу вказує ріст концентрації кортизолу.
4. Візуалізаційні дослідження: МРТ гіпофіза →розд. 8.4.3. КТ або МРТ наднирників — зміни, в залежності від причини СІК →рис. 11.2-1:
1) автономна пухлина/пухлини кори наднирників – при КТ виявляється одностороння пухлина наднирника з ознаками аденоми →розд. 11.5; можливі ознаки атрофії другої надниркової залози; рідше — множинні двосторонні аденоми кори наднирників. При МРТ — значний вміст ліпідів, швидке виведення контрасту. Гормонально активний рак наднирників →розд. 11.6.
2) макронодулярна гіперплазія надниркових залоз — при КТ — симетричні, зазвичай, збільшені, часто — з поліциклічними контурами, надниркові залози, із щільністю, характерною для аденом. При МРТ у наднирниках виявляється значний вміст ліпідів.
3) мікронодулярна гіперплазія надниркових залоз — при КТ і МРТ — наднирники симетричні, зменшені або нормальних розмірів; діагноз ставиться інтраопераційно (характерне жовто-чорне забарвлення внаслідок присутності ліпофусцину у вузликах). РГ кісток — ознаки остеопорозу, патологічні переломи; у дітей та молоді — часто, затримка росту кісток. Денситометрія — ознаки остеопенії або остеопорозу, особливо у поперековому відділі хребта та проксимальному відрізку стегнової кістки. Рецепторна сцинтиграфія з використанням аналогів соматостатину з метою виявлення нейроендокринних пухлин, що ектопічно секретують АКТГ,або сцинтиграфія з йодхолестерином з метою пошуку ектопічно розміщеної пухлини або ідентифікації автономної пухлини у пацієнтів з пухлинами в обох наднирниках.
Діагностичний алгоритм →рис. 11.2-1 і рис. 11.2-2. Як підтвердження, так і виключення гіперкортизолемії вимагає проведення ≥2 різних обстежень.
1. Клінічно виражений (маніфестний) СІК: суб'єктивні та об'єктивні симптоми СІК, гіперкортизолемія (аномальна супресія секреції кортизолу 1 мг дексаметазону, збільшення рівня кортизолу в сироватці крові або в слині пізно ввечері та/або підвищена екскреція вільного кортизолу з сечею) зі зниженою концентрацією АКТГ у плазмі (<2 пмоль/л (10 нг/л); наднирникова форма — АКТГ-незалежний СІК) або з підвищеною концентрацією АКТГ (аденома гіпофіза або ектопічна секреція АКТГ або КРГ — АКТГ-залежний СІК); відповідь при тесті з КРГ залежить від причини гіперкортизолемії; відсутність супресії секреції кортизолу (при пухлині надниркової залози) або супресія тільки великою дозою [8 мг] дексаметазону (при аденомі гіпофіза); інколи — підвищення концентрації андрогенів (секретованих пухлиною), а при аденомі, що походить з сітчастої зони — зниження концентрації ДГЕА-С в сироватці крові внаслідок дефіциту АКТГ. Пухлина або пухлини наднирників, що виявлені при КТ/МРТ, або пухлина гіпофіза при МРТ, або значно рідше — ектопічне джерело АКТГ або КРГ, що виявлене методом рецепторної сцинтиграфії.
2. Субклінічна гіперкортизолемія, викликана автономною пухлиною або пухлинами кори надниркових залоз (раніше — субклінічний синдром Іценка-Кушинга) викликає багато протиріч, оскільки критерії діагностики ще не встановлені. Необхідно оцінити клінічну картину (звертаючи увагу на остеопенію/остеопороз, абдомінальне ожиріння, артеріальну гіпертензію, цукровий діабет) і нижченаведені результати додаткових досліджень (для постановки діагнозу рекомендується наявність 2-х або 3-х, і навіть 4-х критеріїв):
1) тест з 1 мг дексаметазону — концентрація кортизолу в сироватці крові ≥94 нмоль/л (3,4 мкг/дл);
2) ранкова концентрація АКТГ в сироватці крові <1–2 пмоль/л (5–10 пг/мл);
3) добова екскреція вільного кортизолу з сечею >ВМН;
4) концентрація кортизолу в сироватці крові о 23:00–24:00 ≥149 нмоль/л (5,4 мкг/дл).
Диференційна діагностика залежного та незалежного від АКТГ СІК →рис. 11.2-2
Інші стани з надлишком ГК:
1) синдром резистентності до ГК — синдром часткового порушення толерантності ГК рецептора (генетично зумовлений, рідкісний); підвищена концентрація АКТГ, кортизолу, андрогенів і альдостерону в сироватці крові, але без симптомів гіперкортизолемії, з ознаками гіперальдостеронізму та андрогенізації у жінок; збережені добовий ритм секреції кортизолу та відповідь гіпофіза і наднирників на КРГ. Лікування: дексаметазон 1,0–1,5 мг/добу з метою пригнічення секреції АКТГ.
2) функціональні синдроми (т. зв. псевдо-СІК), при яких виявлена підвищена кортизолемія, не виникає внаслідок органічних змін у межах гіпофізарно-наднирникової системи, але є проявами інших порушень (гіперкортизолемія, що не вимагає лікування):
а) депресія — гіперкортизолемія та порушення гальмування дексаметазоном, але збережений добовий ритм секреції кортизолу та нормальна концентрація АКТГ;
б) вагітність — у крові підвищується рівень транскортину, відповідно, й кортизолу. Секреція КРГ у плаценті підвищується у ІІІ триместрі, зростає екскреція вільного кортизолу з сечею; збережений добовий ритм секреції кортизолу.
в) алкоголізм — у деяких випадках спостерігаються соматичні ознаки СІК (зміна метаболізму кортизолу в печінці та вплив алкоголю на ЦНС); відмова від алкоголю викликає регрес симптомів;
г) анорексія — підвищена концентрація кортизолу, в основному, внаслідок зниження ниркового кліренсу, але можлива також посилена секреція АКТГ. Порушення гальмування дексаметазоном є наслідком набутої резистентності рецепторів ГК, що також пояснює відсутність будь-яких ознак гіперкортицизму.
Лікування ускладнень СІК: артеріальної гіпертензії, порушень обміну вуглеводів та ліпідів, остеопорозу, психічних розладів. Деякі ускладнення зменшуються після ефективного етіотропного лікування СІК.
Залежить від етіології СІК; необхідне при маніфестному СІК та при ускладненнях гіперкортизолемії. Тактикою вибору є оперативне лікування, обсяг якого залежить від причини СІК (видалення аденоми гіпофіза при хворобі Іценка-Кушинга, пухлини надниркової залози або — значно рідше — пухлинної тканини з ектопічною секрецієюІ АКТГ), натомість, якщо діагноз СІК непевний, слід утриматися від лікувальних дій. Рекомендації Endocrine Society (2015) пропонують не розпочинати лікування у випадку граничних результатів гормональних досліджень, якщо типові клінічні симптоми СІК відсутні.
1. Аденома гіпофіза →розд. 8.4.3.
2. Автономна пухлина/пухлини кори наднирників: методом вибору є хірургічне видалення пухлини наднирника після передопераційної підготовки інгібітором стероїдогенезу → призначте кетоконазол 400–800 мг/добу у 3 прийоми (рідко — до 1200 мг/добу) — спочатку досягається біохімічна ремісія, а через ≈3 тижні — клінічне покращення; слід бути обережним, щоб не викликати дефіциту ГК та симптомів загрожуючого адреналового кризу (деякі пухлини виявляють вкрай високу чутливість до інгібіторів синтезу кортизолу). Альтернативне лікування: метірапон — дозування підбирається індивідуально, залежно від вираженості гіперкортизолемії і переносимості ЛЗ, початково 250–750 мг/добу, у пацієнтів з тяжким СІК — навіть 1500 мг/добу (в спеціалізованих центрах); рідше застосовують аміноглютетимід 500–750 мг/добу. Мітотан (зазвичай ≈3 г/добу) використовується при раку надниркових залоз, а етомідат — єдиний ЛЗ для в/в застосування. Застосування кортикостероїдів під час хірургічного втручання — так як при хірургічних втручаннях у пацієнтів з гіпокортицизмом →вище. Першим критерієм ремісії первинного гіперкортицизму після оперативного лікування є концентрація кортизолу вранці <138 нмоль/л (5 мкг/дл) або екскреція вільного кортизолу з сечею <28–56 нмоль/добу (10–12 мкг/добу) протягом 7 днів після селективного видалення пухлини наднирника (у цей період секреція АКТГ знижена внаслідок попередньої гіперкортизолемії). У післяопераційному періоді можуть виникнути симптоми гіпокортицизму, що вимагатимуть тимчасової замісної терапії гідрокортизоном (спочатку зазвичай 30 мг/добу), оскільки, як правило, функція другого наднирника пригнічена; впродовж кількох наступних тижнів слід поступово зменшувати добову дозу гідрокортизону, з метою відмінити ЛЗ. Клінічне покращення через ≈3 тиж., за умови застосування правильно підібраної дози. Впродовж 2 наступних років може бути необхідним призначення гідрокортизону у тяжких стресових ситуаціях (напр., хірургічні операції). У рідкісних ситуаціях не вдається відмінити гідрокортизон.
При субклінічному СІК після видалення пухлини наднирника розвивається вторинний гіпокортицизм залишеного наднирника, внаслідок чого виникає необхідність замісного лікування гідрокортизоном із поступовим зменшенням дози (початкова доза гідрокортизону, зазвичай, становить 20 мг/добу).
3. Макро- та мікронодулярна гіперплазія наднирників: методом вибору вважається видалення обох наднирників; прикриття гідрокортизоном — як при хірургічному втручанні з приводу аденоми.
У випадку довготривалого СІК (незалежно від етіології) можуть виникати судинні ускладнення внаслідок артеріальної гіпертензії. При відсутності лікуванняваного навіть легка форма СІК — підвищує смертність в 4 рази (переважно внаслідок серцево-судинних захворювань та інфекцій) у порівнянні із загальною популяцією. Після ефективного оперативного лікування багато з проявів СІК, в т. ч. артеріальна гіпертензія і цукровий діабет, зникають або регресують протягом 12 міс. Підвищений ризик смерті внаслідок серцево-судинних захворювань зберігається протягом ≈5 років.
1. Видалення аденоми/аденом кори наднирників викликає повний регрес симптомів СІК. Рецидив пухлини відбувається у зв’язку з повторним ростом утворення з фрагментів кори наднирника у жировій тканині, натомість рецидив радикально видаленої аденоми — не виникає. Необхідним може бути періодичне замісне лікування.
2. Двостороннє видалення наднирників при макро- та мікронодулярній гіперплазії надниркових залоз викликає регрес симптомів СІК, однак необхідна постійна замісна терапія. При синдромі Карнея прогноз залежить від виду супутніх змін.
3. При раку кори надниркових залоз (→нижче) прогноз залежить від ступеню поширеності пухлини та об'єму хірургічного лікування. У пацієнтів після двосторонньої адреналектомії часто є необхідною постійна замісна терапія.