Ми прагнемо й надалі безкоштовно надавати цей тип контенту. На жаль, коштів на це більше немає.
Без Вашої допомоги нам доведеться закрити проект до кінця 2024 року.
Зробіть пожертвуВИЗНАЧЕННЯ ТА ЕТІОПАТОГЕНЕЗ вгору
Фіброміалгія — больовий синдром невідомої етіології, що характеризується хронічним генералізованим м’язово-суглобовим болем та болючістю в типових точках.
КЛІНІЧНА КАРТИНА ТА ПРИРОДНИЙ ПЕРЕБІГвгору
Розвивається у 8 разів частіше у жінок, головним чином європеоїдної раси у віці 35–55 років. Симптоми: хронічний генералізований ноципластичний м’язово-суглобовий біль, болючість у специфічних больових (чутливих) точках →рис. 16.20-1, порушення сну, втома та відчуття ригідностi тіла, схильність до фобій та депресії (у 75 % пацієнтів), вегетативні та функціональні порушення різного ступеня вираженості.
Захворюванням, яке часто ототожнюють з фіброміалгію, є синдром хронічної втоми, при якому окрім багатьох симптомів, що нагадують фіброміалгію, спостерігається субфебрилітет, болісність лімфовузлів, біль у горлі та мігруючий біль у суглобах; натомість під час пальпації відповідної кількості больових точок не виявлено.
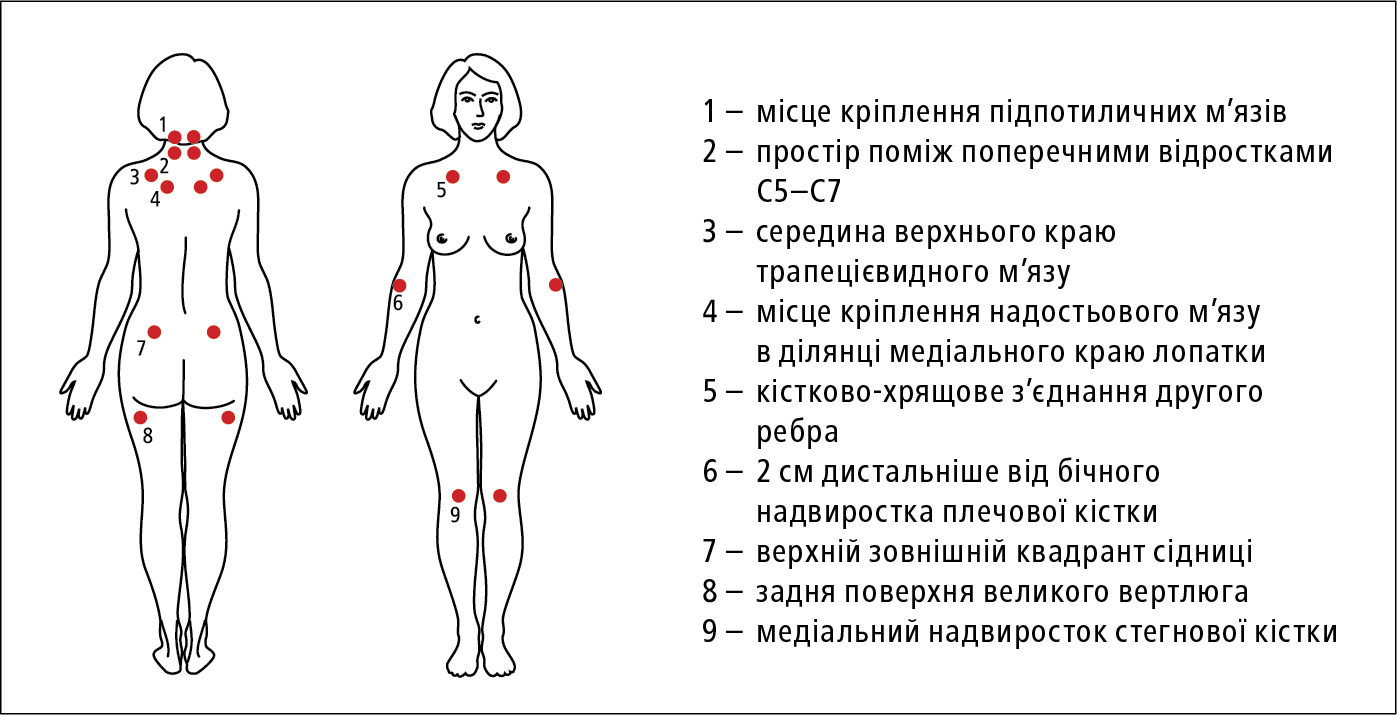
Рисунок 1. Чутливі точки при фіброміалгії
ДІАГНОСТИКАвгору
Діагностичні критерії за AAPT (2019):
1) множинний характер больового синдрому, тобто в ≥6-ти із 9-ти ділянок тіла →рис. 16.20-2;
2) порушення сну або втомлюваність (хоча б середнього ступеня);
3) тривалість симптомів (множинний характер больового синдрому з порушенням сну або втомою) ≥3 міс.
Корисними для діагностики, хоча не входять до критеріїв, є: генералізована пальпаторна надмірна чутливість; порушення когнітивних функцій (труднощі з концентрацією, забудькуватість, порушення або уповільнення мислення); м’язово-скелетна ригідність; підвищена чутливість до зовнішніх подразників (напр., яскраве світло, шум, запахи, холод). Слід також брати до уваги супутні захворювання (включаючи психічні), функціональні, психосоціальні та нейробіологічні наслідки.
Наявність інших захворювань не виключає діагнозу фіброміалгії, так як і наявність фіброміалгії не виключає співіснування у пацієнтів інших хвороб. Слід враховувати захворювання, які можуть сприяти генералізованому болю та вимагати лікування, крім фіброміалгії (напр., остеоартрит), інші супутні захворювання (включаючи психіатричні), функціональні, психосоціальні та нейробіологічні наслідки, а також побічні реакції на ліки (включаючи міопатію внаслідок прийому статинів або ГК). Співіснування фіброміалгії в пацієнтів із ревматоїдним артритом, анкілозуючим спондилітом або псоріатичним артритом може завищувати показники індексів DAS28 та BASDAI, які використовують під час відбору до біологічної терапії, що може спричинити безпідставну ініціацію такого лікування.
ЛІКУВАННЯвгору
Лікування часто вимагає мультидисциплінарного підходу →рис. 16.20-3.
1. Інструктаж пацієнта з метою роз’яснення суті захворювання, стратегії лікування та зниження тривоги.
2. Нефармакологічну терапію: аеробні та силові тренування, які хворому часто складно виконувати з огляду на знижену толерантність до навантаження; різні методи психотерапії (напр., поведінкова терапія); акупунктура, гідротерапія, загальносистемна кріотерапія та комплексне санаторне лікування, транскраніальна стимуляція постійним струмом.
3. Фармакологічне лікування:
1) антидепресанти — трициклічні (амітриптилін у низькій дозі), інгібітори зворотнього захоплення серотоніну та норадреналіну (напр., дулоксетин, міртазапін, венлафаксин); зменшують біль та втому, покращують сон і самопочуття, однак загалом не мають впливу на болючість чутливих точок;
2) анальгетики (трамадол), можливо інші слабкі опіоїди (не рекомендується застосовувати сильних опіоїдів), парацетамол;
3) протиепілептичні засоби — зменшення болю спостерігалося після застосування праміпексолу, прегабаліну і габапентину (вказані ЛЗ можуть викликати деякі соматичні прояви, які спостерігаються при поліміалгії).
Не застосовуйте НПЗП, ані ГК.