Правильна відповідь: Б
Коментар
Хворий переніс гостру кровотечу з верхніх відділів шлунково-кишкового тракту, в зв’язку з чим йому необхідно провести ендоскопічне дослідження з метою з’ясування причини кровотечі, прогнозу та, що є найголовнішим — чи є показання для ендоскопічного лікування. Відповідно до рекомендацій ендоскопію необхідно провести:
1) у хворих із несприятливими прогностичними факторами (табл.) — негайно після інфузійної терапії (1000–2000 мл фізіологічного розчину чи розчину поліелектролітів) і стабілізації гемодинаміки;
2) у інших хворих — протягом 24 годин з моменту появи симптомів кровотечі.
Бальна шкала оцінки ризику рецидиву кровотечі та смерті у хворих із кровотечею з верхнього відділу шлунково-кишкового тракту (оцінка перед ендоскопічним дослідженням)a
| Оцінюваний параметр
|
Кількість балів |
|
0 |
1 |
2 |
3 |
|
вік (роки) |
<60 |
60–79 |
≥80 |
— |
|
шок |
ні |
тахікардія |
гіпотензія |
— |
|
частота серцевого ритму
систолічний тиск |
<100/хв
≥100 мм рт. ст. |
≥100/хв
≥100 мм рт. ст. |
<100 мм рт. ст. |
— |
|
значущі супутні захворювання |
— |
— |
серцева недостатність, ішемічна хвороба серця, інші серйозні захворювання |
ниркова недостатність, печінкова недостатність, новоутворення з метастазуванням |
|
Якщо результат ≥3-х балів, ендоскопічне дослідження необхідно провести негайно після інфузійної терапії та стабілізації гемодинамічних показників; у решті випадків впродовж 24 годин від появи симптомів кровотечі. |
|
a за Rockall і співавт., на основі 4-ої позиції в списку літератури |
Оскільки у хворого на момент поступлення у лікарню немає жодних ознак активної кровотечі, а прогноз щодо рецидиву кровотечі та виживаності, визначений за допомогою шкали Rockall, є дуже добрим — немає необхідності проводити ендоскопічне дослідження під час нічного чергування (відповідь A неправильна). Його проведення можна безпечно відкласти до наступного дня (відповідь Б). До цього часу хворий повинен залишатися на строгій дієті, отримувати інфузійні розчини внутрішньовенно та знаходитись під моніторингом (пульс, артеріальний тиск, частота дихання, сатурація артеріальної крові киснем, ЕКГ, діурез). Також у пацієнта необхідно застосувати інгібітор протонної помпи (ІПП) внутрішньовенно у дозі 80 мг. Призначення ІПП перед ендоскопією не має доведеного впливу на летальність, ризик розвитку повторної кровотечі чи необхідність проведення хірургічного втручання, однак є рекомендованим, оскільки зменшує відсоток хворих, у яких під час ендоскопії виявляються зміни, що вимагають ендоскопічного лікування. У пацієнтів з незначною кровотечею без гемодинамічних проявів і без зниження концентрації гемоглобіну (Hb) ІПП можна призначити перорально.
Показання до переливання еритроцитарної маси (ЕМ) визначають на підставі клінічних симптомів і концентрації Hb. В актуальних рекомендаціях переливання рекомендується, якщо концентрація Hb становить <7 г/дл. При вищих концентраціях переливання ЕМ не лише не приносить користі, а навіть може погіршити результати лікування. У рандомізованому дослідженні, в якому порівнювались дві стратегії переливання ЕМ при кровотечі з верхнього відділу шлунково-кишкового тракту: рестриктивна (переливання при рівні гемоглобіну <7 г/дл) і ліберальна (переливання при рівні гемоглобіну <9 г/дл), виявлено, що рестриктивна стратегія асоційована з нижчою летальністю, зниженням частоти рецидивів кровотечі, меншою кількістю ускладнень і коротшою тривалістю госпіталізації.
Особливі ситуації, в яких можна розглянути доцільність переливання ЕМ при концентрації Hb >7 г/дл, це значна гіпотензія або шок при масивній кровотечі та супутнє захворювання серцево-судинної системи. У цій останній групі переливання рекомендується при концентрації Hb <8 г/дл, або в разі появи таких симптомів, як біль у грудній клітці, ортостатична гіпотензія, тахікардія, які зберігаються, попри інфузійну терапію, чи застійна серцева недостатність. В обговорюваному випадку немає жодних показань для переливання ЕМ (відповідь В неправильна). Пацієнт гемодинамічно стабільний, без коморбідності, а рівень гемоглобіну становить 10,5 г/дл.
При гастроскопії, яку проведено на наступний день після поступлення у стаціонар, виявлено дві поздовжні тріщини слизової оболонки стравохідно-шлункового з'єднання (рис.). Не виявлено активної кровотечі, ознак високого ризику рецидиву кровотечі, ані крові, тромбів чи кавової гущі у шлунку. Діагностовано синдром Меллорі-Вейса (СМВ). Це кровотеча внаслідок розриву слизової оболонки шлунково-стравохідного з'єднання, що виникає в результаті раптового підвищення тиску в черевній порожнині, найчастіше під час блювання або відрижки. Менш поширені причини — це раптовий кашель або епілептичний напад. У деяких пацієнтів не вдається виявити жодної з наведених причин. СМВ становить 3–10 % усіх випадків кровотечі з верхнього відділу шлунково-кишкового тракту. У 80–90 % випадків кровотеча самостійно минає, а процес загоювання пошкодженої слизової оболонки триває декілька днів. Рецидиви кровотечі спостерігаються рідко, рідше ніж кровотечі внаслідок інших причин. Ендоскопічне лікування показане у хворих, у котрих під час ендоскопії буде виявлено активну кровотечу або візуалізуватиметься судина без ознак кровотечі, а також у хворих, у котрих кровотеча призвела до розвитку шоку. Застосовують наступні методи ендоскопічного гемостазу: лігування, кліпування, ін’єкції розчину адреналіну, а також комбінацію цих методів. Оскільки представлений випадок мав типовий, легкий, самообмежуючий перебіг і не було перечислених вище факторів ризику, ендоскопічне лікування не було потрібним. Наступного дня після ендоскопії пацієнта виписали додому з рекомендацією перорального прийому ІПП у стандартній дозі та поповнення заліза пероральними препаратами. Рецидиву кровотечі не було.
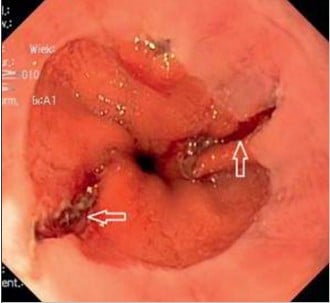 Рисунок 1.
Рисунок 1. Типова картина для синдрому Меллорі-Вейса. У шлунково-стравохідному з'єднанні, в ділянці лінії Z і нижче візуалізуються дві поздовжні тріщини слизової оболонки, вкриті нашаруваннями фібрину (стрілки).
