Ми прагнемо й надалі безкоштовно надавати цей тип контенту. На жаль, коштів на це більше немає.
Без Вашої допомоги нам доведеться закрити проект до кінця 2024 року.
Зробіть пожертвуПереклад:
Postępowanie w stanach nagłych u dzieci
під редакцією
Marii Gruba i Jarosława Gucwy
Черепно-мозкові травми поділяються на 2 категорії: первинні (викликані самою травмою) і вторинні (викликані гіпоксією і порушенням мозкової перфузії).
• шкіра голови має дуже добре кровопостачання — обширні рани пов'язані з втратою великого об'єму крові, що може призвести до шоку
• перед обробкою необхідно провести ретельну ревізію кожної рани
• обов'язковий контроль протиправцевих щеплень і можливе проведення протиправцевої профілактики
• не потрібно голити волосся — це не поліпшує процес загоєння рани
• великі і глибокі рани голови у дітей необхідно лікувати під загальною анестезією.
• лінійні — найчастіше не вимагають лікування
• вдавлені — зламана кістка зміщується в порожнину черепа, може пошкодити мозкові оболонки і/або тканини головного мозку; якщо вдавлення перевищує товщину черепної коробки або викликає неврологічний дефіцит, необхідне хірургічне лікування
• кісток основи черепа — симптоми: витікання спинномозкової рідини з носового або слухового проходу (може бути з домішкою крові) — порушення нюху або слуху — периорбітальні гематоми (симптом окулярів) або симптом Баттла (болючість і посиніння в області соскоподібних відростків). Неускладнені переломи основи черепа не потребують нейрохірургічного лікування. Витік спинномозкової рідини підвищує ризик нейроінфекції, але профілактичне призначення антибіотиків залишається суперечливим.
• симптоми: втрата свідомості, амнезія обставин травми/ретроградна/антероградна, блювання щонайменше 2 рази (для діагностування достатньо принаймні одного симптому)
• показана госпіталізація — під час неї моніторинг стану хворого (оцінка GCS, життєві показники, вигляд зіниць, їх діаметр і реакція на світло), можлива виписка додому через 24–48 годин після травми.
• зазвичай не потребує лікування, настає повне одужання.
Гостра епідуральна гематома:
• виникає в результаті скупчення крові між кісткою черепа і твердою мозковою оболонкою (найчастіше в результаті пошкодження артеріальної судини, зазвичай середньої менінгеальної артерії), симптоми зазвичай розвиваються швидко: характерний (але не завжди виникає) «світлий» проміжок — після травми настає втрата свідомості, після чого хворий приходить до тями, а потім (у міру збільшення гематоми і внутрішньочерепного тиску) знову втрачає свідомість, при цьому зіниця розширена на стороні гематоми, очні яблука спрямовані в сторону гематоми (хворий «дивиться на гематому»), параліч або парез протилежної від гематоми сторони.
• на КТ: гіперденсивне вогнище у формі двоопуклої лінзи (рис. 1)
• найчастіше вимагає термінового нейрохірургічного лікування.
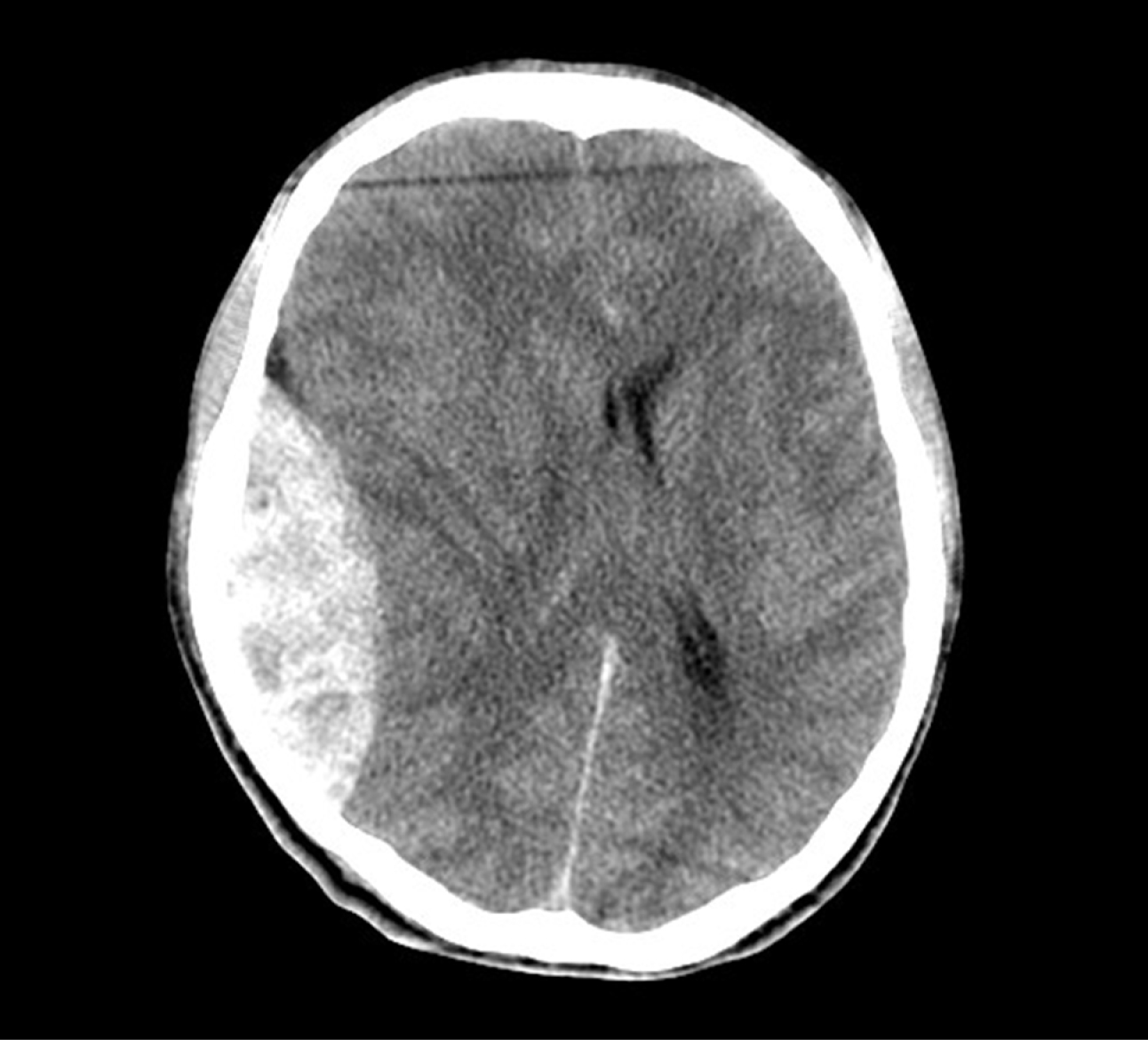
Рисунок 1. КТ-зображення епідуральної гематоми
Гостра субдуральна гематома:
• виникає внаслідок скупчення крові між твердою і павутинною мозковою оболонкою (найчастіше за рахунок пошкодження венозних судин, рідше за рахунок перфорації внутрішньомозкової гематоми в субдуральний простір; у новонароджених може розвинутися внаслідок травматичних пологів)
• може супроводжуватися забоєм і набряком головного мозку
• домінуючим симптомом є ознаки підвищення внутрішньочерепного тиску (intracranial pressure – ICP [англ.]; ВЧТ), можливі вогнищеві симптоми, пов'язані з безпосереднім ураженням головного мозку
• на КТ: увігнуто-опукле (серповидне) гіперденсивне вогнище, що безпосередньо прилягає до тканини головного мозку (при гіподенсивному вогнищі слід підозрювати хронічну субдуральну гематому; рис. 2)
• найчастіше вимагає термінового нейрохірургічного лікування, яке має відбуватися <4 години після травми
• діагностування субдуральних гематом у дітей без явної травми голови в анамнезі викликає підозру на синдром жорстокого поводження з дитиною (особливо у випадку хронічних гематом).
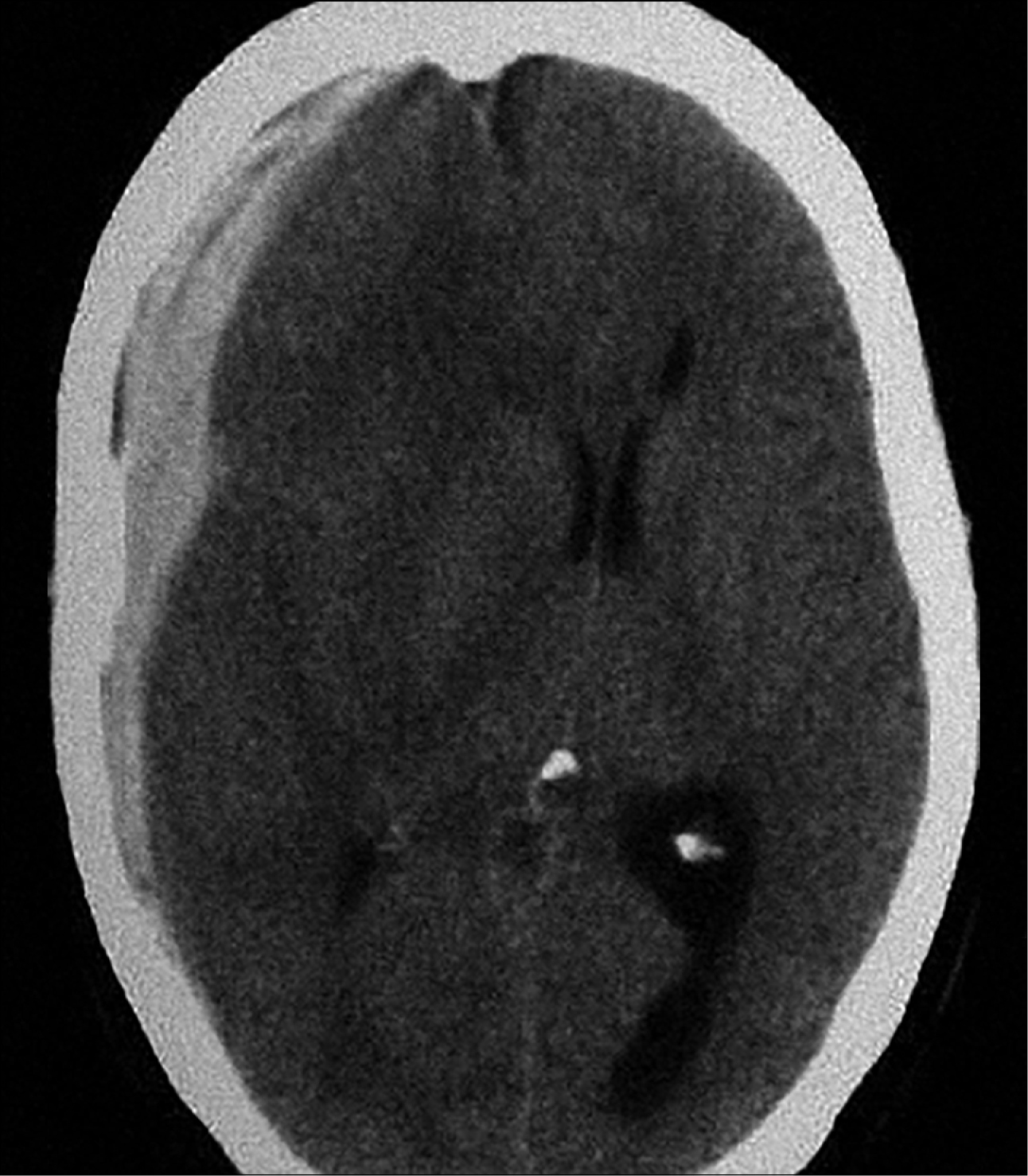
Рисунок 2. КТ-зображення субдуральної гематоми
Внутрішньомозкова гематома
• виникає в результаті екстравазації крові в мозкову тканину
• симптом — підвищення ВЧТ і вогнищева симптоматика (в залежності від локалізації гематоми)
• на КТ: різні форми гіперденсивного вогнища в тканині мозку (рис. 3)
• хірургічне лікування не завжди можливе, має значення розмір гематоми і наявність мас-ефекту
• утворення вторинних внутрішньомозкових гематом пов'язане з геморагічною трансформацією вогнища контузії.
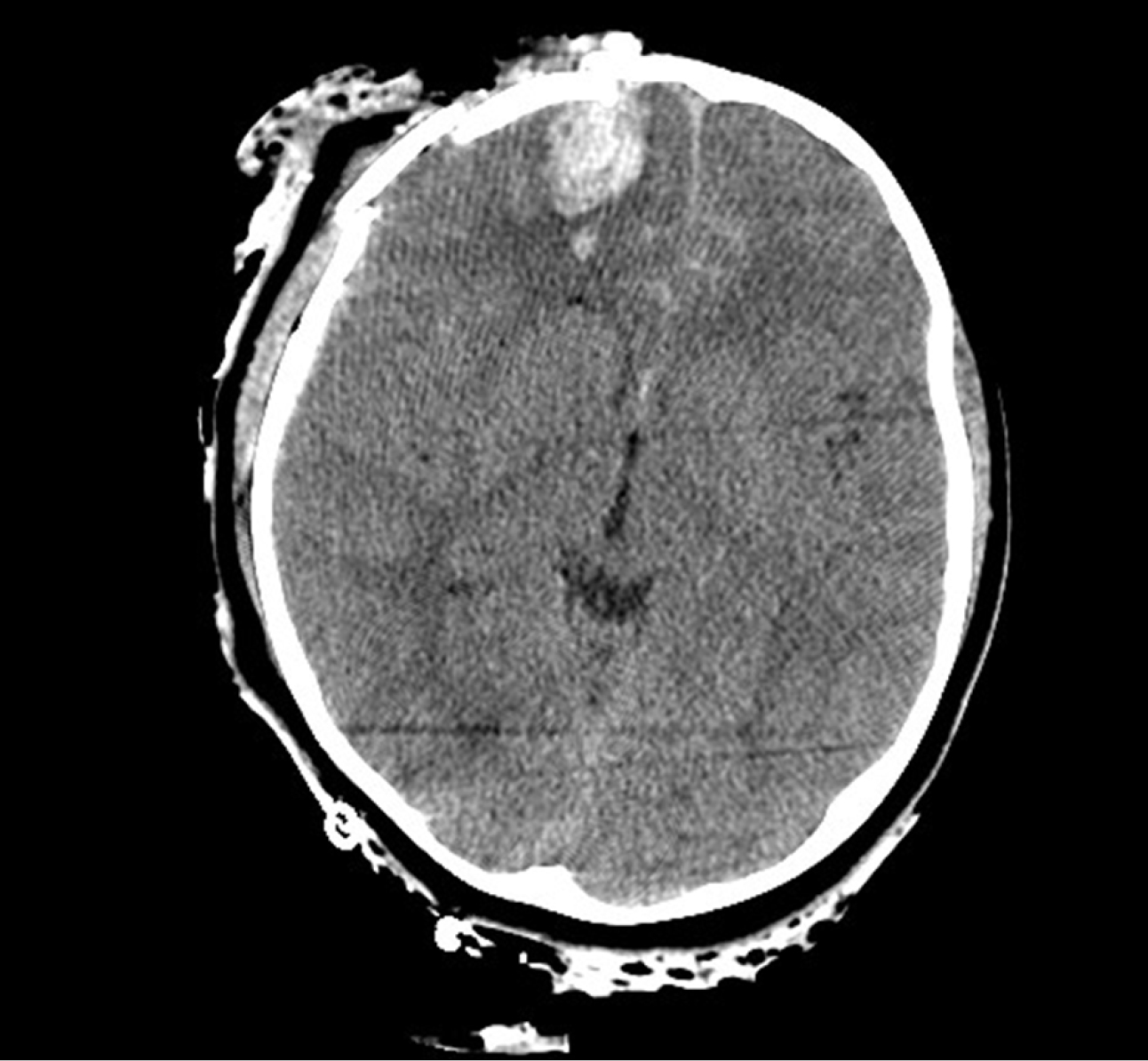
Рисунок 3. КТ-зображення внутрішньомозкової гематоми
Забезпечте прохідність дихальних шляхів, також інструментально; при GCS≤8 розгляньте доцільність інтубації; показання до інтубації та респіраторної підтримки при черепно-мозкових травмах:
• нездатність пацієнта підтримувати прохідність дихальних шляхів
• ризик аспірації
• дихальна недостатність (гіпоксія/гіперкапнія при газометричному дослідженні)
• погіршення стану свідомості пацієнта
• необхідність транспортування в інший центр
• судоми
• показання до гіпервентиляції.
Гіпервентиляція при тяжких черепно-мозкових травмах є суперечливою і не використовується рутинно. Допустима у разі погіршення неврологічного статусу пацієнта внаслідок підвищення ВЧТ, особливо, якщо це останній доступний спосіб зниження ВЧТ (до розгляду при: зниженні GCS на ≥2 бали, загостренні неврологічних розладів).
Пам’ятайте про стабілізацію шийного відділу хребта, коли це необхідно.
Забезпечте пацієнту адекватну вентиляцію, з підтриманням PaO2 в межах норми — пам'ятайте, що гіпоксемія підвищує летальність.
Мета полягає в тому, щоб забезпечити хорошу мозкову перфузію, запобігти гіпотензії — пам'ятайте, що вона підвищує летальність.
Череп — це структура з обмеженим об’ємом — збільшення цього об’єму (напр., через кровотечу чи набряк) викликає підвищення ВЧТ. Підвищення ВЧТ, у свою чергу, призводить до зниження церебрального перфузійного тиску (cerebral perfusion pressure – CPP [англ.]; ЦПТ) — це різниця між середнім артеріальним тиском (mean arterial pressure — MAP; САТ) і внутрішньочерепним тиском: CPP = MAP — ICP, що посилює вторинне ураження головного мозку. Оскільки церебральний кровообіг залежить від артеріального тиску, зниження системного тиску при одночасному підвищенні ВЧТ може мати негативні наслідки.
Симптоми підвищення ВЧТ:
• тріада Кушинга: брадикардія, тахіпное, артеріальна гіпертензія• нудота і блювання
• наростаючий головний біль
• порушення свідомості.
Зниження підвищеного ВЧТ:
• підняття голови приблизно на 30 градусів
• седація (діазепам, мідазолам) і контроль болю (фентаніл, морфін, трамадол)
• розглянути діуретики: маннітол (в/в 1–1,5 г/кг маси тіла на добу в 4-х інфузіях тривалістю близько 20 хвилин), фуросемід (в/в 1 мг/кг маси тіла після введення манітолу) — перед введенням зважте доцільність контакту з нейротравматологічним центром, пам'ятайте, що ці препарати діють системно — знижують САТ
• декомпресивна краніотомія
• контрольована гіпервентиляція PaCO2/EtCO2 — якщо ви вже вичерпали інші методи зниження ВЧТ
• введіть пацієнту розчини в/в без глюкози — глюкоза посилює набряк головного мозку.
Неврологічна оцінка
• регулярне оцінювання GCS та зіниць
• контроль глікемії та підтримка нормоглікемії
• лікування судом: діазепам (в/в, в/м 0,2–0,3 мг/кг маси тіла або 1 мг на кожен рік життя), клоназепам (зазвичай 0,5 мг шляхом повільної ін’єкції в/в), фенітоїн (максимум 30 мг/кг/добу)
• розгляньте протисудомну профілактику, напр., фенітоїн 5–6 мг/кг/добу.
Інші
• підтримання нормотермії• розгляньте використання катетера для сечового міхура, шлункового зонду
• повний травма-огляд для виключення супутніх ушкоджень.