Ми прагнемо й надалі безкоштовно надавати цей тип контенту. На жаль, коштів на це більше немає.
Без Вашої допомоги нам доведеться закрити проект до кінця 2024 року.
Зробіть пожертвуСкорочення: ВТЕ — венозна тромбоемболія, ПТС — посттромботичний синдром, ТГВ — тромбоз глибоких вен, ТЕЛА — тромбоемболія легеневої артерії
Профілактиці та лікуванню посттромботичного синдрому (ПТС) присвячено безліч досліджень, включаючи настанови з клінічної практики. У цьому циклі статей представлені найважливі актуальні дослідження з профілактики ПТС і відповідні рекомендації щодо тактики ведення.
|
сила рекомендацій | |
|
I |
користь >>> шкідливість |
|
IIa |
користь >> шкідливість |
|
IIb |
користь ≥ шкідливість |
|
III |
не виявлено користі або виявлено шкідливість |
|
рівень вірогідності даних | |
|
A |
дані з численних рандомізованих досліджень або з метааналізів |
|
B |
дані з 1-го рандомізованого дослідження або нерандомізованих досліджень |
|
C |
дані включають лише узгоджену думку експертів, описи випадків або стандарти тактики дій |
|
Клас рекомендацій |
Значення |
|
сильна рекомендація („рекомендується”) | |
|
1A |
дану тактику можна використовувати у більшості пацієнтів і в більшості ситуацій подальші дослідження навряд чи змінять наше переконання щодо точності оцінки ефекту втручання |
|
1B |
дану тактику можна використовувати у більшості пацієнтів і в більшості ситуацій нові, більш якісні дані, ймовірно матимуть суттєвий вплив на наше переконання щодо точності оцінки ефекту і можуть його змінити |
|
1C |
дану тактику можна використовувати у більшості пацієнтів і в багатьох ситуаціях подальші дослідження, швидше за все, матимуть суттєвий вплив на наше переконання щодо точності оцінки ефекту і, швидше за все, змінять його |
|
рекомендація слабка ( "пропонується") | |
|
2A |
найкраща тактика може різнитися в залежності від ситуації, побажань пацієнта і соціальних пріоритетів подальші дослідження навряд чи змінять наше переконання щодо точності оцінки ефекту втручання |
|
2B |
найкраща тактика може різнитися в залежності від ситуації, побажань пацієнта і соціальних пріоритетів нові, більш якісні дані, ймовірно матимуть суттєвий вплив на наше переконання щодо точності оцінки ефекту і можуть його змінити |
|
2C |
інші тактики дій можуть також бути обґрунтованими подальші дослідження, швидше за все, матимуть суттєвий вплив на наше переконання щодо точності оцінки ефекту і, швидше за все, змінять його |
Поширеність венозної тромбоемболії (ВТЕ) серед населення, включно з все ще значною кількістю випадків як безсимптомного, так і симптомного ТГВ, призводить до того, що ранні і віддалені ускладненнями цього захворювання й надалі дуже часто спостерігаються.1-4 ПТС визначити складно. Через схожість симптомів його дуже часто плутають з тяжкими формами хронічної первинної венозної недостатності без тромботичного підґрунтя.1, 2 У разі ПТС диференціюючим фактором є наявність в анамнезі симптомного або безсимптомного епізоду тромбозу, або виявлення у венозній системі уражень, які передбачають тромботичну етіологію. До найчастіших порушень, що виявляються у пацієнтів у віддаленому періоді після тромбозу, відносяться, перш за все, рефлюкс в венозній системі та оклюзійні зміни1-3. Повне самостійне відновлення прохідності вен зазвичай відбувається у 20–30 % пацієнтів після ТГВ, у решти 40–60 % в просвіті венозних судин спостерігаються посттромботичні зміни різного типу і різного ступеня вираженості, а стійка оклюзія присутня у 20 % пацієнтів5. Етіопатогенез ПТС складний. Його основою є ТГВ і подальший процес реканалізації, пов'язаний з активацією фібринолізу і запальної реакції, що призводить до венозної гіпертензії, яка стимулює каскад подій, що призводять до виникнення симптомів ПТС.
Симптоми ПТС значною мірою відповідають симптомам хронічного захворювання вен, але часто бувають більш вираженими. Симптоми — біль, відчуття важкості і втоми і/або набряку нижніх кінцівок (здебільшого наростають після тривалого стояння або сидіння) — часто погіршують якість життя. Іноді вони є єдиними симптомами, але вони також можуть супроводжуватися значними відхиленнями, які виявляються при фізикальному обстеженні — набряками, варикозним розширенням вен, трофічними змінами або виразками (рис. 1). З клінічної точки зору значущою також може бути переміжна кульгавість, що виникає в результаті тяжкого порушення відтоку венозної крові від кінцівки. Шкала Villalta (Villalta score) включає оцінку наявності суб'єктивних і об'єктивних симптомів — в даний час вона найчастіше використовується для діагностики і оцінки ступеня тяжкості ПТС, також рекомендована International Society for Thrombosis and Hemostasis.7 Суб'єктивні і об'єктивні симптоми оцінюються пацієнтом і лікарем за шкалою 0–3 бали (табл. 3). Винятком є наявність венозної виразки гомілки (15 балів), яка прямо кваліфікує цей випадок ПТС як тяжку форму6. Інтерпретація результату представлена в таблиці 3.
|
суб’єктивні симптоми | ||||
|
відсутні |
слабко виражені |
помірно виражені |
тяжкі | |
|
біль |
0 |
1 |
2 |
3 |
|
м’язові спазми |
0 |
1 |
2 |
3 |
|
відчуття тяжкості |
0 |
1 |
2 |
3 |
|
парестезії |
0 |
1 |
2 |
3 |
|
свербіж |
0 |
1 |
2 |
3 |
|
об’єктивні симптоми | ||||
|
відсутні |
слабко виражені |
помірно виражені |
тяжкі | |
|
претибіальний набряк |
0 |
1 |
2 |
3 |
|
склеродермія |
0 |
1 |
2 |
3 |
|
гіперпігментація |
0 |
1 |
2 |
3 |
|
еритема |
0 |
1 |
2 |
3 |
|
розширення вен |
0 |
1 |
2 |
3 |
|
біль під час стискання гомілки |
0 |
1 |
2 |
3 |
|
венозна виразка |
наявна/відсутня | |||
|
Кожний суб’єктивний симптом оцінюється пацієнтом, а кожний об’єктивний симптом — лікарем. Інтерпретація результату: 0–4 бали — ПТС відсутній, 5–9 балів — слабко виражений ПТС, 10–14 балів — помірно виражений ПТС, >14 балів або наявність виразки — тяжкий ПТС | ||||
На жаль, незважаючи на досить широке використання цього інструменту в клінічних дослідженнях і при оцінці пацієнтів з ПТС, до нього є деякі зауваження. Основне з них — низька специфічність оцінки ПТС: оцінка за шкалою Villalta може давати хибно позитивні результати також у пацієнтів із первинною нетромботичною венозною недостатністю. Інше — це ігнорування деяких значущих клінічних симптомів, таких як переміжна кульгавість венозного походження. Отже, необхідні подальші дослідження для розробки вірогідної та валідованої шкали клінічної оцінки ПТС.
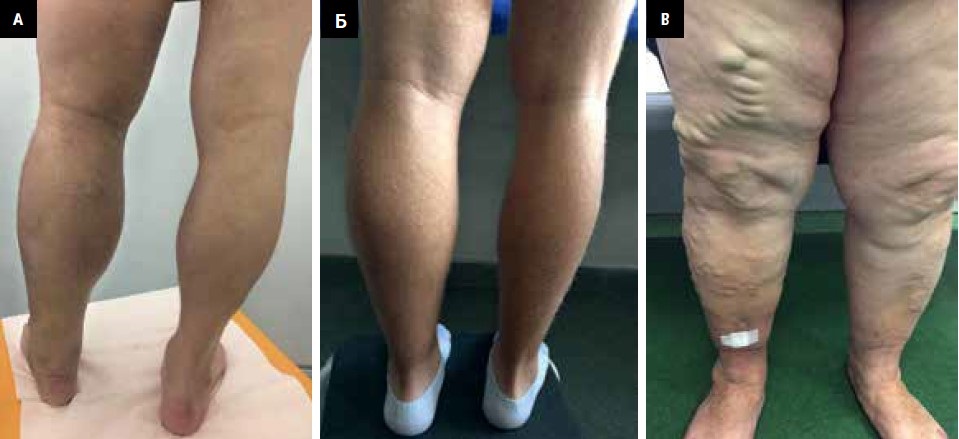
Рисунок 1. Відхилення від норми за результатами фізикального обстеження. А — пацієнт із флеботромбозом лівої нижньої кінцівки через 3 місяці від початку захворювання — видимий набряк кінцівки. Б — пацієнт із посттромботичним синдромом через 2 роки після тромбозу — набряк кінцівки. В — варикозне розширення вен нижньої кінцівки, набряк і венозна виразка гомілки після перенесеного тромбозу глибоких вен правої нижньої кінцівки
У повсякденній клінічній практиці найважливішим при діагностиці ПТС й надалі залишається клінічне обстеження з ретельним збором анамнезу та оцінкою симптомів хронічного захворювання вен. Додатковим дослідженням є ультразвукове дуплексне сканування венозної системи, яке дозволяє виявити як морфологічні, так і гемодинамічні (технікою Доплера) зміни в глибокій і поверхневій венозній системі кінцівок (рефлюкс, посттромботичні зміни, оклюзія)1-4. При проведенні УЗД дослідження венозної системи (рис. 2) не слід забувати оцінювати проксимальний сегмент цієї системи, тобто клубові вени. Оклюзійні зміни в цьому сегменті можуть суттєво порушити венозний відтік від кінцівки. У пацієнтів із ПТС зміни в результаті посттромботичного пошкодження венозної системи можуть мати різну локалізацію і характер (у деяких пацієнтів виявляється тільки рефлюкс без видимих посттромботичних змін), чим пояснюється гетерогенність аномалій, які виявляються при ультразвуковому дуплексному скануванні. Співіснування рефлюксу (зокрема, багаторівневого аксіального рефлюксу в глибоких і поверхневих венах) з проксимальними оклюзійними змінами в системі глибоких вен (напр., оклюзія клубової вени) може бути пов'язано з виникненням більш тяжких форм ПТС8-12. На цьому ґрунтується тактика, щоб у пацієнта з підозрою на ПТС кожного разу оцінювати вени сегмента не тільки нижче, але і вище пахової зв'язки.
Рисунок 2. УЗД-картина тромбозу глибоких вен
1. Kahn S.R., Comerota A.J., Cushman M. і співавт.: American Heart Association Council on Peripheral Vascular Disease, Council on Clinical Cardiology, and Council on Cardiovascular and Stroke Nursing: The postthrombotic syndrome: evidence-based prevention, diagnosis, and treatment strategies: a scientific statement from the American Heart Association. Circulation, 2014; 130: 1636–1661
2. Kahn S.R., Galanaud J.P., Vedantham S. і співавт.: Guidance for the prevention and treatment of the post-thrombotic syndrome. J. Thromb. Thrombolysis, 2016; 41: 144–153
3. Wittens C., Davies A.H., Bakgaard N. і співавт.; European Society for Vascular Surgery: Editor’s choice – Management of chronic venous disease: clinical practice guidelines of the European Society for Vascular Surgery (ESVS). Eur. J. Vasc. Endovasc. Surg., 2015; 49: 678–737
4. Kearon C., Akl E.A., Ornelas J. і співавт.: Antithrombotic therapy for VTE disease: CHEST guideline and expert panel report. Chest, 2016; 149: 315–352
5. Markel A.: Origin and natural history of deep vein thrombosis of the legs. Semin. Vasc. Med., 2005; 5: 65–74
6. Villalta S., Bagatella P., Piccioli A. і співавт.: Assessment of validity and reproducibility of a clinical scale for the postthrombotic syndrome. Haemostasis, 1994; 24: 158a [Abstract]
7. Kahn S.R., Partsch H., Vedantham S. і співавт.; on behalf of the Subcommittee on Control of Anticoagulation of the Scientific and Standardization Committee of the International Society on Thrombosis and Haemostasis: Definition of post-thrombotic syndrome of the leg for use in clinical investigations: a recommendation for standardization. J. Thromb. Haemost., 2009; 7: 879–883
8. Rabinovich A., Kahn S.R.: The postthrombotic syndrome: current evidence and future challenges. J. Thromb. Haemost., 2017; 15: 230–241
9. Chandrashekar A., Garry J., Gasparis A., Labropoulos N.: Vein wall remodeling in patients with acute deep vein thrombosis and chronic postthrombotic changes. J. Thromb. Haemost., 2017; 15: 1989–1993
10. Gloviczki P., Comerota A.J., Dalsing M.C. і співавт.; Society for Vascular Surgery; American Venous Forum: The care of patients with varicose veins and associated chronic venous diseases: clinical practice guidelines of the Society for Vascular Surgery and the American Venous Forum. J. Vasc. Surg., 2011; 53 (supl. 5): 2S–48S
11. Neglén P., Thrasher T.L., Raju S.: Venous outflow obstruction: an underestimated contributor to chronic venous disease. J. Vasc. Surg., 2003; 38: 879–885
12. Labropoulos N., Volteas N., Leon M. і співавт.: The role of venous outflow obstruction in patients with chronic venous dysfunction. Arch. Surg., 1997; 132: 46–51

