Ми прагнемо й надалі безкоштовно надавати цей тип контенту. На жаль, коштів на це більше немає.
Без Вашої допомоги нам доведеться закрити проект до кінця 2024 року.
Зробіть пожертвуВИЗНАЧЕННЯ ТА ЕТІОПАТОГЕНЕЗ вгору
Сироваткова хвороба — це системна реакція гіперчутливості, що виникає через утворення складних імунних комплексів, які складаються з введеного шляхом ін’єкції чужорідного білка та антитіла, що направлений проти нього. Реакція типу сироваткової хвороби — це реакція гіперчутливості, найчастіше спричинена ЛЗ, що є гаптеном, яка протікає без утворення імунних комплексів.
Причини:
1) чужорідний білок — кінські антитоксини (дифтерійний, правцевий, ботулінічний, антирабічний), кінська протизміїна сироватка, кролячий імуноглобулін проти тимоцитів людини, химерні моноклональні антитіла — напр., ритуксимаб, інфліксимаб, омалізумаб, дупілумаб, окрелізумаб, іксекізумаб, обінутузумаб, алемтузумаб;
2) ЛЗ — найчастіше β-лактамні антибіотики (напр., цефаклор [у ≈15 разів частіше, ніж інші], пеніцилін, амоксицилін), сульфаніламіди (напр., котримоксазол), антибіотики інших груп і хіміотерапевтичні засоби (ципрофлоксацин, тетрацикліни, лінкоміцин, стрептоміцин, метронідазол), протиепілептичні засоби та антидепресанти (карбамазепін, фенітоїн, барбітурати, флуоксетин, бупропіон) та інші — алопуринол, індометацин, каптоприл, метамізол, метилдопа, пеніциламін, пропранолол, пропілтіоурацил, сполуки заліза, сполуки йоду, препарати, що коригують функцію хлоридних каналів у хворих на муковісцидоз (препарат, що містить елексакафтор, тезакафтор та івакафтор).
КЛІНІЧНА КАРТИНА ТА ТИПОВИЙ ПЕРЕБІГвгору
Захворювання розвивається через 7–14 днів після введення провокуючого фактору. Симптоми персистують впродовж 1–2 тиж., після чого спонтанно зникають. Симптоми:
1) підвищення температури тіла (перший симптом майже у всіх хворих);
2) ураження шкіри (у ≈95 % хворих, тривають від кількох днів до кількох тижнів) — генералізовані макуло-еритематозні, папульозні, уртикарні або короподібні висипання, що часто супроводжуються свербежем, розташовані симетрично, з’являються спочатку на руках, стопах та тулубі (→рис. 17.2-1; у випадку п/ш або в/м введення антигену перші висипання можуть з’являтися в місці ін’єкції); можуть спостерігатися: ураження за типом васкуліту (пальпована пурпура), дрібних судин шкіри, висипання, подібні до поліморфної еритеми (слизові оболонки не уражені), пальмарна еритема, нетипові плямисто-папульозні висипання на бічних поверхнях пальців рук і стоп або вздовж зовнішнього краю підошов;
3) інші — біль і пальпаторна болючість суглобів (77 %), рідко набряк суглобів і гіперемія прилеглих ділянок, міалгія (37 %), збільшення лімфатичних вузлів та селезінки (10–20 %; рідко у випадку реакції по типу сироваткової хвороби), набряк губ та повік, нудота, блювання, спастичний біль живота, діарея (67 %), біль голови (57 %) і розлади зору (37 %), периферична нейропатія, параліч плечового сплетення, неврит ЧМН (II пари, рідше інших), синдром Гійєна-Барре, винятково, менінгіт та енцефаліт, міокардит та перикардит, задишка (20 %).
При реакції за типом сироваткової хвороби системні симптоми менш виражені і зазвичай обмежуються гарячкою, артралгією, висипанням/кропив’янкою та свербежем шкіри.
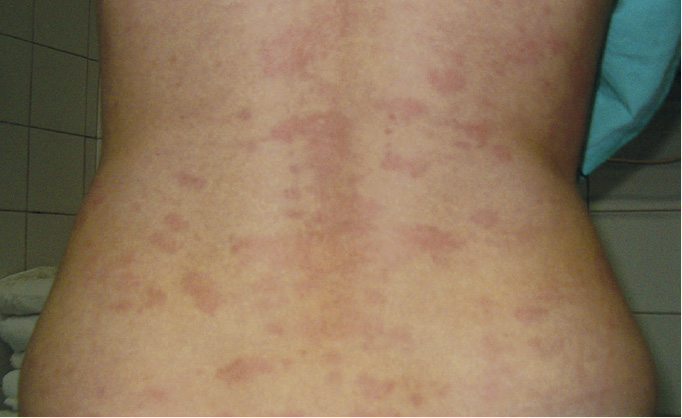
Рисунок 1. Зміни шкіри при сироватковій хворобі
ДІАГНОСТИКАвгору
1. Аналіз крові: специфічних змін нема, часто пришвидшена ШОЕ і підвищена концентрація СРБ, лімфоцитоз, лейкопенія, еозинофілія, транзиторне підвищення активності АЛТ та АСТ та/або рівня креатиніну, зниження концентрації С3 i С4 компонентів комплементу та гемолітичної активності комплементу (CH50), підвищення концентрації циркулювальних імунних комплексів (при реакції за типом сироваткової хвороби відсутні імунні комплекси та немає зниження концентрації компонентів комплементу), поліклональна гіпергаммаглобулінемія, змішана кріоглобулінемія (підвищення IgG та IgM).
2. Загальний аналіз сечі: протеїнурія, циліндри та еритроцити в осаді сечі.
3. Гістологічне дослідження біоптату шкіри (проводиться лише при сумнівному діагнозі): лейкоцитокластичний васкуліт, накопичення імуноглобулінів і С3 у стінці судин.
Діагноз ставиться на основі суб’єктивних та об’єктивних симптомів, поява яких пов’язана з підтвердженою або імовірною дією причинного фактора.
В основному висипання вірусного генезу, запальні захворювання суглобів (у т. ч. ревматична гарячка, ювенільний ревматоїдний артрит), системний червоний вовчак, поліміозит або дерматоміозит, поліморфна еритема, ангіоневротичний набряк, системні васкуліти, інші медикаментозні реакції, напр., медикаментозна реакція з еозинофілією та системними симптомами (DRESS), синдром Стівенса-Джонсона, токсичний епідермальний некроліз.
ЛІКУВАННЯвгору
1. Припинення введення ЛЗ, який спричинив хворобу.
2. Антигістамінні ЛЗ у разі кропив’янки →розд. 1.36.
3. НПЗП з метою зменшення суглобового синдрому.
4. Системні ГК: напр., преднізон п/о — початково 0,5–1,0 мг/кг 1 раз/добу вранці, у подальшому доза поступово зменшується впродовж 7–14 днів аж до відміни препарату — хворим з артритом, високою гарячкою і генералізованими висипаннями.
5. Плазмаферез: розглядайте в разі окремих випадків із тяжким перебігом.
ПРОФІЛАКТИКАвгору
Якщо застосування препарату, що викликав сироваткову хворобу, є необхідним → превентивно призначте антигістамінний препарат і системний ГК. Якщо необхідне тривале застосування ЛЗ, що є тригером → розгляньте десенсибілізацію.