Ми прагнемо й надалі безкоштовно надавати цей тип контенту. На жаль, коштів на це більше немає.
Без Вашої допомоги нам доведеться закрити проект до кінця 2024 року.
Зробіть пожертвуАлгоритм лікування осіб, які мають залежність від тютюнопаління →рис. 3.26-1.
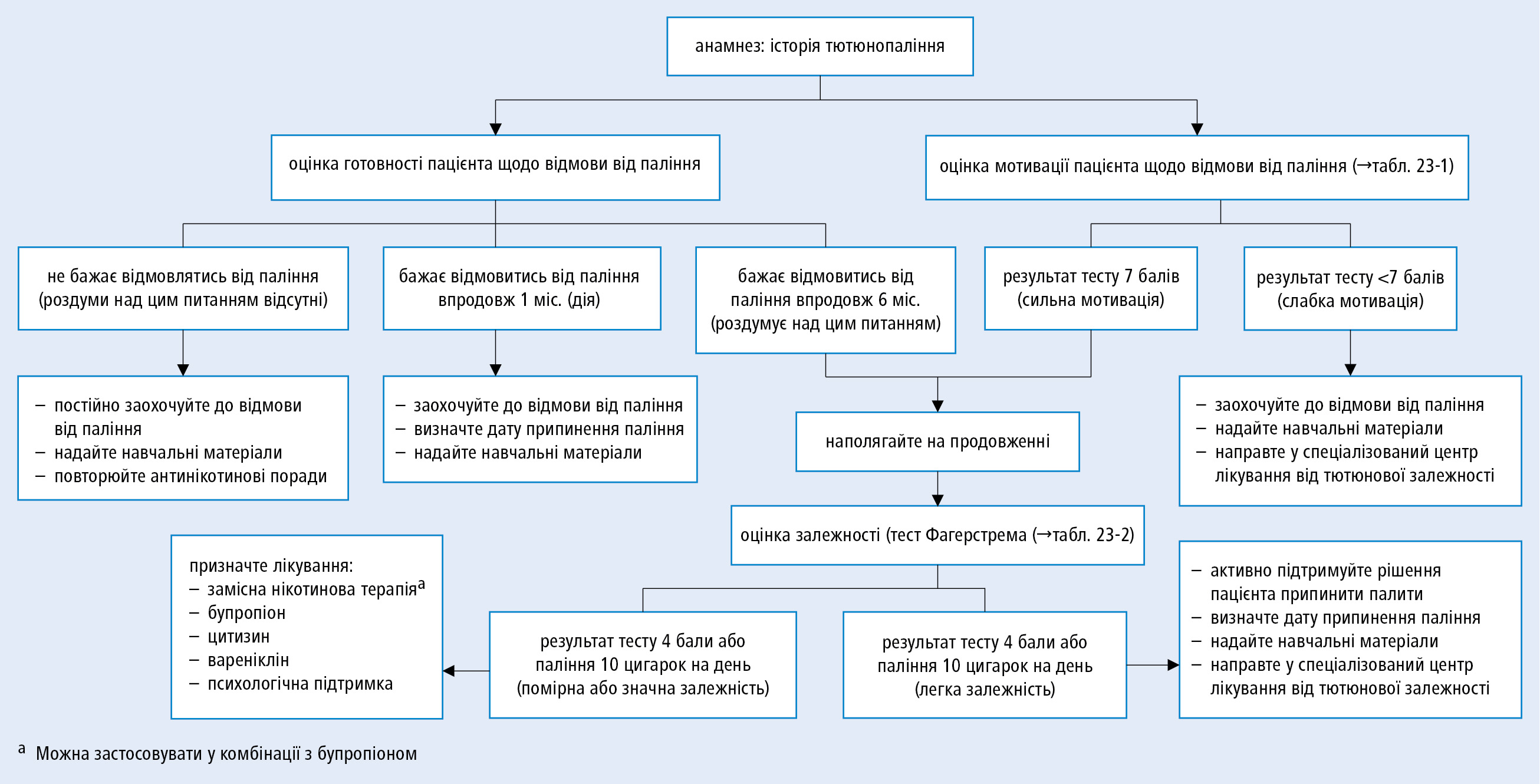
Рисунок 1. Алгоритм дій лікаря щодо осіб, які палять
1. Зберіть детальний анамнез щодо історії паління: у якому віці почав палити, кількість випалюваних за день цигарок (у даний час і в різні періоди життя), кількість спроб відмовитись від залежності, тривалість періодів відмови від паління, причини повернення до шкідливої звички. Цю інформацію відображайте у медичній документації і запитуйте про паління при кожному візиті до лікаря.
2. Оцініть мотивацію пацієнта щодо відмови від паління →табл. 3.26-1.
|
1. Чи хочете Ви відмовитись від паління? |
так □ ні □ |
|
2. Чи Ви вирішили зробити це заради себе, чи інших осіб? (так — для себе, ні — для інших) |
так □ ні □ |
|
3. Чи були у Вас раніше спроби відмовитись від паління? |
так □ ні □ |
|
4. Чи орієнтуєтесь, в яких ситуаціях Ви палите найбільше і для чого це робите? |
так □ ні □ |
|
5. Чи Ви знаєте, для чого палите тютюнові вироби? |
так □ ні □ |
|
6. Чи Ви можете розраховувати на допомогу родини, друзів, партнера, якщо схотіли б відмовитись від паління? |
так □ ні □ |
|
7. Чи члени Вашої родини є особами, що не палять? |
так □ ні □ |
|
8. Чи в місці, де Ви працюєте, не палять тютюнових виробів? |
так □ ні □ |
|
9. Чи Ви задоволені своєю роботою та способом життя? |
так □ ні □ |
|
10. Чи знаєте Ви, як і де шукати допомогу у разі виникнення труднощів при абстинентному синдромі? |
так □ ні □ |
|
11. Чи знаєте Ви, з якими труднощами можете зустрітись при абстинентному синдромі (спокуси, бажання, слабкості)? |
так □ ні □ |
|
12. Чи Ви знаєте, як впоратись iз кризовими ситуаціями? |
так □ ні □ |
|
Результат тесту |
кількість відповідей так… ні… |
|
сума відповідей «так» ≥7 — сильна мотивація та більша ймовірність самостійно відмовитись від залежності; більша кількість негативних відповідей — необхідне підвищення мотивації | |
3. Оцініть готовність пацієнта до відмови від паління і поясніть, що причина повернення до паління не зумовлена відсутністю «сильної волі», а є нормальним процесом формування поведінки людини, яка не палить (як правило, необхідно 5–7 спроб, щоб остаточно покинути залежність). Оцінити готовність можна, запитуючи:
1) «Чи Ви би хотіли покинути палити?» – лише впевнена відповідь «так» означає, що відмова від паління є важливою для пацієнта, а відповідь «ні» чи «я не впевнений/на» означає, що це не важливо.
2) «Чи Ви вважаєте, що маєте шанс успішно кинути палити?» – впевнена відповідь «так», а також «я не впевнений/на» означає відповідно високу або помірну оцінку своїх шансів, а відповідь «ні» означає низьку оцінку шансів кинути палити.
Якщо пацієнт ще не міркує над тим, чи кинути палити, необхідно:
1) порадити кинути палити і вказати, що це є абсолютно необхідним. Рекомендується використовувати коротку мотиваційну інтервенцію, яку слід повторювати при кожному відвідуванні – попросити пацієнта задуматися над наступним:
а) чому відмова від шкідливої звички може бути важливою для нього
б) якими для нього є негативні наслідки паління
в) яку користь він може отримати від припинення паління
г) які потенційні перешкоди стримують його від цього рішення.
2) вручити йому навчальні матеріали
3) повторювати рекомендацію кинути палити під час кожного контрольного відвідування.
4. Діагностуйте залежність від тютюну: підтвердження ≥3 з наступних симптомів:
1) відчуття потреби куріння;
2) труднощі контролювання поведінки стосовно паління;
3) наявність нікотинового абстинентного синдрому;
4) толерантність дози (з часом потреба частішого паління);
5) прогресуюча втрата інших інтересів через паління;
6) продовження паління, незважаючи на знання про його шкідливий вплив на організм. Оцініть ступінь залежності від нікотину з використанням тесту Фагерстрема →табл. 3.26-2.
|
Питання |
Відповіді |
Бали |
|
1. Коли після пробудження Ви викурюєте першу цигарку? |
до 5 хв через 6–30 хв через 31–60 хв через 60 хв |
3 2 1 0 |
|
2. Відмова від паління в місцях, де це недозволено, є для Вас проблемою? |
так ні |
1 0 |
|
3. Від якої цигарки Вам найважче відмовитись? |
від першої зранку від кожної наступної |
1 0 |
|
4. Скільки цигарок Ви викурюєте за день? |
≤10 11–20 21–30 ≥31 |
0 1 2 3 |
|
5. Чи зранку палите більше цигарок, ніж протягом дня? |
так ні |
1 0 |
|
6. Чи не можете Ви відмовитись від паління навіть під час хвороби, тоді коли потрібно дотримуватись ліжкового режиму? |
так ні |
1 0 |
|
|
разом |
|
|
Ступінь нікотинової залежності |
Кількість балів 0–3 слабка 4–6 середня 7–10 сильна |
|
|
на підставі: British Journal of Addiction, 1991; 86: 1119–2117, модифіковано |
||
5. Симптоми нікотинового абстинентного синдрому (НАС):
1) суб'єктивні симптоми – психологічний «голод» нікотину, нав'язливі думки про паління, психічний неспокій, напруженість, труднощі з розслабленням, надмірна нервозність (дратівливість або агресивність), відчуття дискомфорту і розчарування, депресія або пригнічений настрій, труднощі з концентрацією уваги, порушення сну, підвищений апетит;
2) об'єктивні симптоми – брадикардія, зниження артеріального тиску, зменшення концентрації кортизолу і катехоламінів у крові, порушення пам'яті, розлади селективної уваги, збільшення ваги тіла;
3) найбільшої інтенсивні НАС проявляються впродовж першого місяця після припинення паління; потім вони поступово спадають, хоча, бажання палити часто з'являється через багато місяців або навіть років після припинення паління, що може призвести до повернення залежності.
1. У розмові з пацієнтом виділіть найбільш значимі наслідки паління для здоров'я; визначте важливі для пацієнта переваги відмови від паління; обговоріть можливі труднощі при подоланні залежності та порадьте, як з ними боротись (напр., розкажіть про симптоми абстинентного синдрому і способи, як їх долати).
2. Обмеження набору ваги тіла можна досягти шляхом призначення відповідних фізичних вправ та здорового харчування. Використання рекомендованих препаратів уповільнює збільшення ваги тіла після відмови від паління, але не запобігає збільшенню ваги.
3. Лікування залежності від тютюнопаління повинно бути комплексним і включати в себе елементи психотерапії, вивчення нових форм поведінки і, при необхідності, медикаментозне лікування →рис. 3.26-1.
4. Вибір методу лікування залежності від тютюнопаління залежить від: готовності пацієнта подолати залежність, індивідуальних особливостей та вподобань пацієнта; часу, який можемо присвятити пацієнту; ступеню нікотинової залежності, кваліфікації лікаря або медсестри; витрат на лікування.
Мінімальне втручання (принцип «5 × П»)
1. «заПитайте» про залежність від паління. Запишіть на видному місці, найкраще, на першій сторінці історії хвороби, чи палить пацієнт; вкажіть стаж паління (у кожному медичному закладі повиннa бути доступною анкета Фагерстрема, яку пацієнт із тютюновою залежністю заповнює перед прийомом до лікаря).
2. «Порадьте» відмовитись від паління, намагайтеся зміцнити мотивацію: власне здоров'я і здоров’я сім'ї, хороший приклад для тих, котрі палять у сімейному оточенні або на роботі, витрати на паління, естетичні погляди, самоконтроль.
3. «Пам'ятайте» про оцінку мотивації та готовності відмовитись від паління.
4. «Помагайте» пацієнту відмовитись від залежності:
1) визначте дату припинення паління (зобов’язує повне утримання від паління; метод поступового зниження кількості цигарок мало ефективний);
2) порадьте позбутися цигарок з помешкання, уникати осіб, котрі палять, та ситуацій, в яких хочеться палити;
3) попередьте, що перші кілька тижнів будуть важкими, але потрібно витримати;
4) рекомендуйте фізичні вправи і дієту з великою кількістю фруктів і рідини, які допомагають пройти цей період;
5) рекомендуйте фармакологічну терапію →рис. 3.26-1;
6) надайте матеріали, що допоможуть кинути палити.
5. «Плануйте» термін контрольних відвідувань або телефонний контакт, щоб перевірити реалізацію плану припинення паління (перше відвідування – впродовж 1 тижня від визначеної дати припинення паління, друге – впродовж наступного місяця, a далі ‑ залежно від потреб. Впродовж цих візитів:
1) привітайте з успіхом, якщо спроба була успішною, і підкресліть необхідність повного утримання від паління;
2) якщо спроба була невдала, заспокойте пацієнта, що повернення до паління часто трапляється, а навіть коротка перерва є хорошим досвідом; обговоріть причини невдачі; призначте ліки або збільшіть дозу замісної нікотинової терапії (ЗНТ).
1. Замісна нікотинова терапія (ЗНТ): препарати і дозування →табл. 3.26-3. Призначайте з обережністю особам, які перенесли інфаркт міокарду або інсульт впродовж останніх 2 тиж., з важкими аритміями, тяжкою або нестабільною коронарною хворобою. Побічні ефекти: гикавка, сухість у роті, диспепсія, нудота, печія, біль щелепи (симптоми, зазвичай, незначні і скороминущі, їм може запобігти зміна техніки жування), подразнення ротової порожнини і горла, відчуття печіння у poті, біль у горлі, головний біль і запаморочення, кашель, тахікардія, порушення сну, риніт при використанні інгалятора, місцеві шкірні реакції при використанні пластирів (y ≈50%; як правило, вони незначні, минають самостійно). Допускається одночасне призначення деяких препаратів ЗНТ (регулярно пластир + інгалятор; регулярно пластир + гумка, довільно), а також ЗНТ і бупропіон.
|
Форма |
Дозування |
Застереження |
|
жувальна гумка
|
для тих, хто палить >20 сигарет/день — 4 мг, для усіх інших — 2 мг; макс. 24 жувальних гумок/день (у залежності від препарату); макс. доза 48 мг/добу у разі повної відмови від куріння в осіб із легкою залежністю або в разі зменшення кількості викурених цигарок; 64 мг/добу у разі відмови від паління в осіб із тяжкою залежністю); (макс. 12 міс.), поступова відміна |
Можна використовувати регулярно (напр., по 1 штуці кожні 1–2 год) або при появі бажання закурити цигарку. Гумку жувати повільно до появи смаку та відчуття затерпання чи пощипування у ротовій порожнині; далі, слід розмістити гумку між яснами та щокою. Таку послідовність дій повторювати впродовж 30 хв або до зникнення смаку. Під час жування гумки не їсти і не пити нічого, окрім води. |
|
пластир
|
для тих, хто палить >10 цигарок/день — пластир з підвищеним вмістом нікотину, для усіх інших — з нижчим; спочатку використовується пластир з більшою дозою впродовж 6 тиж., далі, з меншою дозою 10–12 тиж., включно (макс. 6 міс.) |
Використовувати 1 × день, одразу після сну; пластир встановлювати на чисту, не укриту волоссям і непошкоджену ділянку шкіри на плечі, стегні або тулубі кожного разу у іншому місці. Пластир притискати до шкіри впродовж 10–15 с. Пластир з повільним виділенням нікотину впродовж 16 год потрібно знімати ввечері, а пластир з повільним виділенням нікотину впродовж 24 год — зранку. |
|
льодяники
|
для тих, які палить першу сигарету ≤30 хв після сну — 2,5 або 4 мг, для інших — 1,5 або 2 мг; макс., 15–20 льодяників/день (залежно від ЛЗ) до 12 тиж., поступова відміна; включно, впродовж, макс. 6 міс |
Льодяник покладіть у ротову порожнину та розсмоктуйте його час від часу, до повного розчинення (20–30 хв). Не ковтати, не розкушувати і не жувати. Під час розсмоктування льодяника не їсти і не пити. |
|
таблетки для розсмоктування
|
для тих, хто палить >20 сигарет/день — 4 мг, для інших — 1,5 мг; 8–12 табл./добу (макс. 15 табл./добу) впродовж 2–3 міс., поступова відміна; включно, впродовж, макс. 9 міс |
як вище |
|
аерозоль для ротової порожнини
|
використовувати, при виникненні відчуття потреби запалити 1–2 дози кожні 30–60 хв протягом 6 тиж.; до 4 доз/год і 64 доз/добу (4 дози/год протягом 16 год), далі поступово зменшуючи кількість доз, включно макс. 6 міс. |
|
2. Бупропіон: діє на ЦНС та взаємодіє з багатьма препаратами, тому слід уважно ставитися до протипоказів, а також попередити пацієнта про можливість побічних ефектів. Дозування →табл. 3.26-4. Протипокази: судомні напади, нервова анорексія, булімія, застосування інгібіторів МАО впродовж останніх 14 днів, залежність від інших психоактивних речовин (напр., від алкоголю, бензодіазепінів, барбітуратів), органічне пошкодження ЦНС; під час лікування бупропіоном допускається тільки помірне споживання алкоголю. Найсерйозніші побічні ефекти: судоми; безсоння; збудження; сухість в роті; зміни поведінки, ворожість, неспокій, депресія, суїцидальні думки та спроби суїциду (у разі появи таких симптомів або змін поведінки, що не характерні для синдрому нікотинової абстиненції, відповідно до настанови FDA, порекомендуйте негайно звернутись до лікаря). Останні дослідження не підтверджують підвищеного ризику виникнення цих симптомів.
|
Лікарський засіб |
Дозування |
|
|
початкова терапія |
підтримуюча терапія |
|
|
бупропіон (таблетки пролонгованого вивільнення, вкриті оболонкою, 150 мг)
|
лікування слід починати 1–2 тиж. перед запланованою датою відмови від тютюнопаління; дні 1-й–3-й — 1 табл. (150 мг) рано, від 4-го дня протягом 7–12 тиж. від дня відмови від куріння 150 мг 2 × на добу |
можна продумати можливість застосування 150 мг 2 × на добу протягом 6 міс. |
|
цитизин капс. 1,5 мг, табл. 1,5 мг |
лікування слід починати 1–5 днів перед запланованою датою відмови від тютюнопаління; дні 1-й–3-й — 1 табл. (1,5 мг) кожні 2 год (6 × на добу), дні 4-й–12-й — 1 табл. кожні 2,5 год (5 × на добу), дні 13-й–16-й — 1 табл. кожні 3 год (4 × на добу), дні 17-й–20-й — 1 табл. кожні 5 год (3 × на добу), дні 20-й–25-й — 1–2 табл. на добу |
– |
|
вареніклін таблетки, вкриті оболонкою |
лікування слід починати 1–2 тиж. перед запланованою датою відмови від тютюнопаління; дні 1-й–3-й — 1 табл. (0,5 мг) 1 × на добу, дні 4-й–7-й — 1 табл. (0,5 мг) 2 × на добу, від 8-го дня протягом наступних 11 тиж. 1 мг 2 × на добу |
в осіб, які кинули курити протягом 12 тиж., лікування, можна продумати можливість застосування у дозі 1 мг 2 × на добу протягом наступних 12 тиж., а в осіб із високим ризиком рецидиву шкідливої звички — поступове зниження дози ЛЗ |
3. Вареніклін: синтетичний частковий агоніст нікотинових рецепторів з доведеною ефективністю. Дозування →табл. 3.26-4. Протипокази: вагітність, термінальна стадія ниркової недостатності. Слід дотримуватися обережності у осіб з психічними розладами. Інформації щодо безпеки та ефективності у осіб <18 років немає. Найчастіші побічні ефекти: нудота помірної інтенсивності, що зменшується в процесі лікування; незвичайні сновидіння, безсоння і головний біль, а також підвищений апетит, запаморочення і сонливість (погіршує здатність до керування автотранспортом), порушення смаку, шлунково-кишкові розлади, сухість у ротовій порожнині, втома; схожі з бупропіоном рекомендації від FDA →див. вище, а також застереження про підвищення ризику серцево-судинних інцидентів. У недавньому, дуже великому ретроспективному дослідженні у пацієнтів, які лікувались варенікліном або бупропіоном, у порівнянні з пацієнтами, які отримували замісну нікотинову терапію, виявлено нижчий ризик серцево-судинних захворювань, цереброваскулярних інцидентів. а також психічних розладів.
4. Цитизин: природний алкалоїд, частковий агоніст нікотинових рецепторів, з доведеною ефективністю у здорових осіб. Дозування →табл. 3.26-4. Протипокази: підвищена чутливість до цитизину, артеріальна гіпертензія, феохромоцитома, нестабільна стенокардія, недавній інфаркт міокарду, клінічно вагомі порушення ритму серця, недавній інсульт, вагітність та грудне вигодовування. Обережно призначайте пацієнтам з важким атеросклерозом або виразковою хворобою в стадії загострення. Побічні ефекти: нудота, блювання, діарея, розширення зіниць, тахікардія, підвищення артеріального тиску, слабкість і погане самопочуття.