Ми прагнемо й надалі безкоштовно надавати цей тип контенту. На жаль, коштів на це більше немає.
Без Вашої допомоги нам доведеться закрити проект до кінця 2024 року.
Зробіть пожертвуПри травмі голови можуть виникати зовнішні пошкодження, пошкодження кісток черепа та головного мозку. Ознакою порушень функцій ЦНС є порушення свідомості різного ступеня та тривалості, а також головний біль, нудота та блювання. Причини втрати свідомості: струс головного мозку (втрата свідомості зазвичай <1 год, макс. 6 год), внутрішньочерепна гематома (епідуральна [між кісткою та твердою мозковою оболонкою — характерні 2 епізоди втрати свідомості, розділені т. зв. світлим проміжком], субдуральна [між твердою та павутинною оболонками], субарахноїдальна, інтрацеребральна), забій головного мозку, субдуральна гігрома (нагромадження спинномозкової рідини [ліквору] між твердою та павутинною оболонками), стани котрі супроводжуються підвищеним внутрішньочерепним тиском, порушенням мозкового кровообігу та вентиляції. Інші наслідки травми голови: переломи кісток склепіння та основи черепа — можуть призвести до пневмоцефалії (наявність повітря у внутрішньочерепній порожнині), ліквореї (витікання ліквору через ніс, вуха, рану або до горла), пошкодження черепних нервів (порушення зору, парез лицевого нерву), каротидно-кавернозна нориця (патологічне з’єднання між внутрішньою сонною артерією або її відгалуженням та кавернозною пазухою). Травми голови нерідко супроводжуються травмами шийного відділу хребта. Травми голови можуть залишитися непоміченими, напр., під час алкогольного сп’яніння; тому кожен, особливо затяжний стан втрати свідомості повинен викликати підозру травми голови. Частою причиною передчасної смерті після черепно-мозкової травми є не пошкодження ЦНС, а западання м’якого піднебіння, язика та надгортанника внаслідок зниження тонусу м’язів при втраті свідомості, що викликає майже повну непрохідність верхніх дихальних шляхів. Допомога повинна бути надана впродовж кількох хвилин.
1. Якщо потерпілий лежить обличчям донизу → покладіть його на спину; для цього верхні кінцівки вкладіть над його головою, станьте на коліна біля потерпілого, підкладіть свою руку (ближчу до голови потерпілого) під його ближче плече, охоплюючи долонею потилицю, так щоб забезпечити стабільність шийного відділу хребта, а другу руку підкладіть під ближче стегно, охоплюючи долонею друге стегно, після чого оберніть пацієнта →рис. 23.8-1.
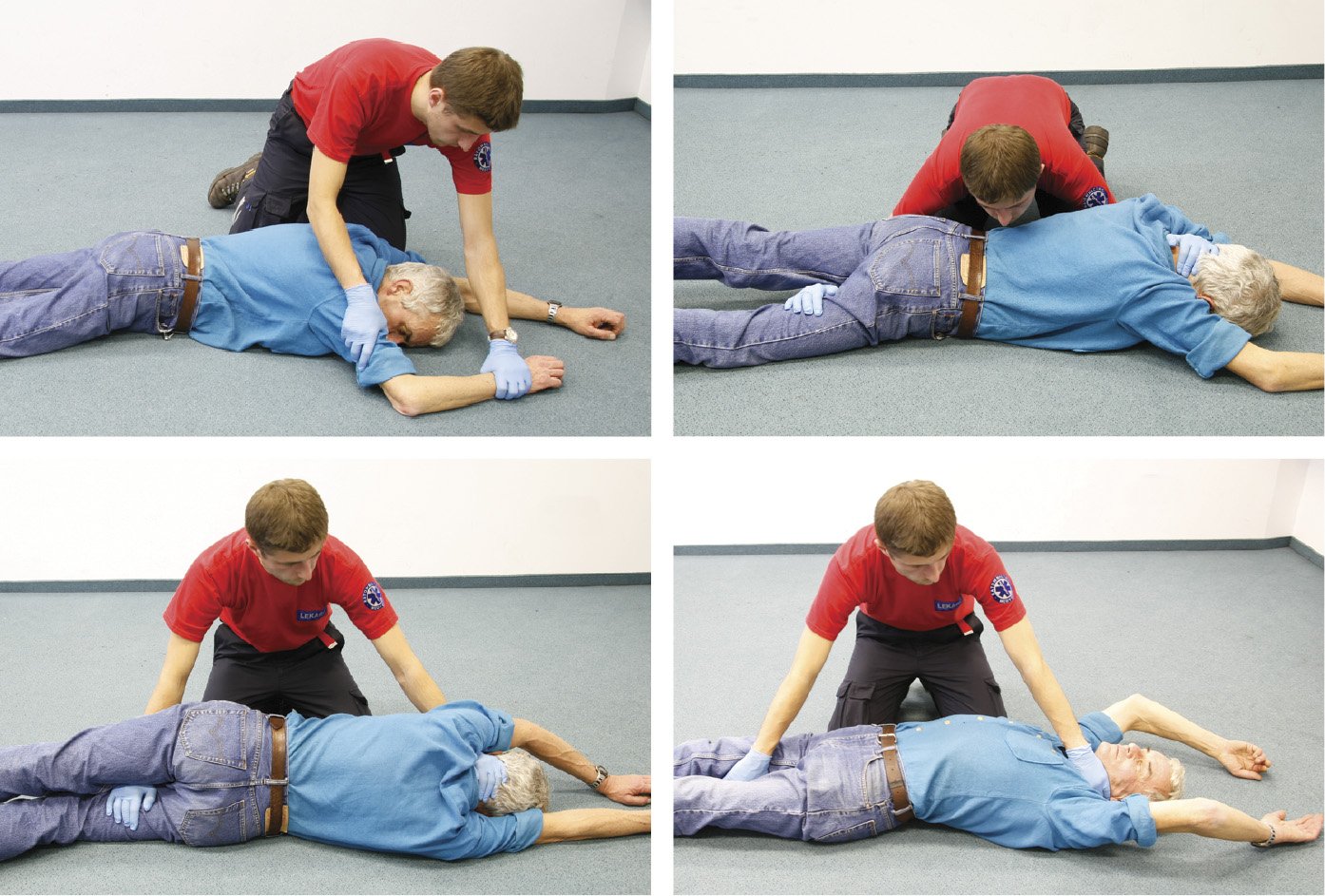
Рисунок 1. Перевepтання жертви нещасного випадку, яка лежить на животі в положення на спині (опис — у текстi)
2. Оцініть стан пацієнта за схемою ABCD →розд. 23.1.
3. Відновіть прохідність дихальних шляхів без відгинання голови (щоб забезпечити шийний відділ хребта) — станьте на колінах за хворим, стабілізуйте його голову та шию (напр., між своїми колінами) та висуньте щелепу вперед →рис. 23.8-2А або потягніть щелепу за зуби вперед, піднімаючи її →рис. 23.8-2Б; при необхідності розпочніть серцево-легеневу реанімацію.
4. Викличте допомогу (тел. 103 або 112).
5. Захистіть шийний відділ хребта від рухів, стабілізуючи весь час голову між своїми колінами або тримаючи її руками. Ручна стабілізація може бути припинена тільки після повної фіксації постраждалого на дошці за допомогою лямок і блоків та жорсткого шийного комірця.
6. Зупиніть кровотечу →розд. 23.4.
7. Оцініть стан свідомості за допомогою шкали Глазго →табл. 1.37-2.
8. Якщо підозрюєте інші травми, проведіть швидке травма-обстеження →розд. 23.1. Якщо можливо, зберіть анамнез за схемою SAMPLE →розд. 23.1.
9. Якщо маєте відповідне обладнання:
1) накладаючи жорсткий шийний комірець для стабілізації голови і шиї (→рис. 23.8-3); пам’ятайте, що занадто туге затягування навколо шиї може перешкоджати венозному поверненню з мозкового кровообігу і посилювати набряк;

Рисунок 3. Закладання жорсткoгo комірa, що іммобілізує голову та шию
2) застосуйте оксигенотерапію, якщо показана (через маску із потоком кисню 15 л/хв);
3) при симптомах гіповолемічного шоку, ймовірно викликаного внутрішньою кровотечею, пріоритетним є швидке транспортування в лікарню з метою етіотропного лікування. Проводьте інфузійну терапію під контролем стану пацієнта, так щоб забезпечити безпечне прибуття в лікарню. Переливання надто великої кількості рідини може посилити кровотечу і ускладнити її зупинку хірургічним методом.
4) якщо виявлено непрохідність дихальних шляхів або результат оцінки за шкалою Глазго ≤8 балів → проведіть ларингоскопію та інтубацію трахеї;
5) перед транспортуванням покладіть хворого спиною на дошку (тверді ноші) з дещо піднятим головним кінцем (макс. 30°), іммобілізуйте пацієнта ременями на дошці з нейтральним положенням шиї.
1. Надягаючи жорсткий комірець, який фіксує голову та шию (→рис. 23.8-3), пам’ятайте, що надто жорстке його затискання на шиї може порушувати венозний відтік з мозкового кровообігу та збільшити набряк головного мозку.
2. Застосовуйте оксигенотерапію, якщо є показання (через маску з потоком 15 л/хв).
3. У разі виникнення симптомів гіповолемічного шоку, який, ймовірно, зумовлений внутрішньою кровотечею, пріоритетним є швидке транспортування в лікарню для етіотропного лікування. Інфузійну терапію необхідно здійснювати під контролем стану пацієнта таким чином, щоб забезпечити безпечне транспортування в лікарню. Переливання занадто великої кількості рідини може посилити кровотечу та ускладнити хірургічне втручання.
4. Проводьте повторні оцінки стану пацієнта, утримуючи прохідність дихальних шляхів (якщо результат за шкалою Глазго ≤8 балів → проведіть інтубацію трахеї, якщо цього не було зроблено раніше), утримуйте іммобілізацію шийного відділу хребта, продовжуйте оксигенотерапію та інфузійну терапію, якщо це показано.
5. Проводьте моніторинг дихання та роботи серця (брадикардія та брадипное є симптомами підвищеного внутрішньочерепного тиску); у комі найкраще проводити постійний моніторинг ЕКГ та SpO2 (пульсоксиметрія). Перевірте глікемію за допомогою глюкометра.
6. Перед транспортуванням покладіть пацієнта на тверді ноші (дошку) із злегка піднятим краніальним кінцем (макс. 30°), зафіксуйте пацієнта ремнями в нейтральному положенні.
7. Підтримуйте функції життєво важливих органів.
8. Проведіть неврологічне обстеження. Зверніть увагу на: симптом «окулярів», гематому в ділянці сосковидного відростка за вухами та на витікання рідини з носа або вух.
9. Забезпечте консультацію хірурга та зв’яжіться з нейрохірургічним центром.
10. Допоміжні дослідження:
1) візуалізаційні дослідження — KТ голови без контрасту або МРТ, якщо необхідно із розширенням обстеження на хребет; інші дослідження в залежності від супутніх травм;
2) лабораторні дослідження — загальний аналіз периферичної крові, концентрація електролітів та глюкози у плазмі, показники системи згортання, газометрія артеріальної крові.
11. При підвищеному внутрішньочерепному тиску, призначте відповідне лікування →розд. 2.29.
12. Якщо є показання (пошкодження черепа, забій головного мозку, внутрішньочерепна гематома) → скеруйте пацієнта до нейрохірурга (якщо найближче відділення нейрохірургії далеко від місця випадку — розгляньте можливість транспортування гелікоптером).