Antecedentes
La Organización Mundial de la Salud (OMS) recomienda cinco estrategias para hacer frente a la carga de enfermedades tropicales desatendidas (ETD): quimioprofilaxis, tratamiento individualizado de los casos, control de los vectores, salud pública veterinaria, y agua, saneamiento e higiene.1 Cada estrategia comprende una serie de intervenciones, algunas de las cuales deben ser de base comunitaria, es decir, dependientes del personal sanitario periférico y efectuadas mediante actividades de proximidad en las comunidades en que dichas enfermedades son endémicas.
La administración masiva de quimioprofilaxis y la realización de campañas de búsqueda activa de casos son dos importantes intervenciones de base comunitaria. La realización de encuestas poblacionales con fines cartográficos o de monitoreo y evaluación es otra actividad básica comparable a las intervenciones de base comunitaria desde el punto de vista de la logística, la ubicación y
los recursos humanos necesarios. Las presentes orientaciones provisionales se centran en estos tres tipos de actividades.
El 1 de abril de 2020, con el fin de reducir el riesgo de transmisión de la COVID-19 asociado a las intervenciones sanitarias de base comunitaria a gran escala, la OMS recomendó que se aplazaran hasta nuevo aviso las campañas de tratamiento masivo, las actividades de búsqueda activa de casos y las encuestas poblacionales relacionadas con las ETD.2 Esta recomendación se reiteró en el documento de orientación titulado «Community-based health care, including outreach and campaigns, in the context of the COVID-19 pandemic», publicado el 5 de mayo de 2020.3
No obstante, como los riesgos son dinámicos y siguen la evolución de la pandemia de COVID‑19, en este último documento se recomendó que los países reevaluaran periódicamente la necesidad de mantener dicho aplazamiento.3 Asimismo, se añadió que la decisión de reanudar o iniciar actividades comunitarias previstas en relación con las ETD necesitaría la realización de evaluaciones de los riesgos y los beneficios caso por caso, y que dichas evaluaciones tendrían que basarse en la capacidad del sistema de salud para llevar a cabo eficazmente intervenciones sanitarias seguras y de gran calidad en el contexto de la pandemia de COVID‑19.3
Propósito
En el presente documento se define un marco para la toma de decisiones con respecto a la realización de tratamientos masivos, campañas de búsqueda activa de casos y encuestas poblacionales relacionadas con las ETD en el contexto de la pandemia de COVID-19, y se formulan las consideraciones destinadas a orientar a las autoridades sanitarias pertinentes, a los gestores de los programas de ETD y a los asociados que les prestan apoyo con respecto a:
- las evaluaciones de los riesgos y los beneficios que deben regir la decisión de reanudar o iniciar las actividades previstas en relación con las ETD (en adelante, actividades ETD) cuando se contemple esa eventualidad, y
- las medidas precautorias que habrá que aplicar con el fin de reducir el riesgo de transmisión de la COVID-19 que pueda conllevar la actividad ETD prevista y de reforzar la capacidad del sistema de salud para gestionar cualquier riesgo residual.
Proceso de toma de decisiones
Tal como recomienda la OMS con respecto a las actividades en las que participa un gran número de personas y que, por lo tanto, entrañan un riesgo de amplificación de la transmisión de la COVID-19, la decisión de si se procede o no a la realización de tratamientos masivos, búsquedas activas de casos o encuestas poblacionales en relación con las ETD, y cómo hacerlo, se basará en una evaluación de los riesgos adaptada a las circunstancias de la zona geográfica (país o región) a la que se destine la intervención ETD prevista.4
El proceso de toma de decisiones ha de ser cauteloso y transparente, estará dirigido por las autoridades sanitarias nacionales y, en condiciones ideales, incluirá a todos los interesados pertinentes, además de personal de los programas encargados de las ETD y de la COVID-19.4
El proceso propuesto consta de dos pasos: evaluación de los riesgos y beneficios para decidir si se procede a la realización de la actividad ETD prevista, y examen de una lista de medidas precautorias para decidir cómo ha de llevarse a cabo (figura 1).
Como regla general, la intervención se realizará si sus beneficios superan los riesgos. Aunque se decida realizarla en función de la evaluación de los riesgos y los beneficios, deben considerarse medidas precautorias destinadas a reducir aún más el riesgo de transmisión de la COVID-19 que pueda conllevar la realización de la intervención.
Si los beneficios que se esperan de la intervención prevista se ven superados por los riesgos, las autoridades competentes tal vez deseen examinar la lista de medidas precautorias propuestas y reconsiderar el equilibrio entre los riesgos y los beneficios a la luz de sus previsibles repercusiones. Si la decisión final es que no se realice la actividad ETD prevista, la situación se volverá a evaluar periódicamente (por ejemplo, a intervalos mensuales o bimensuales).
(haga click para ampliar)
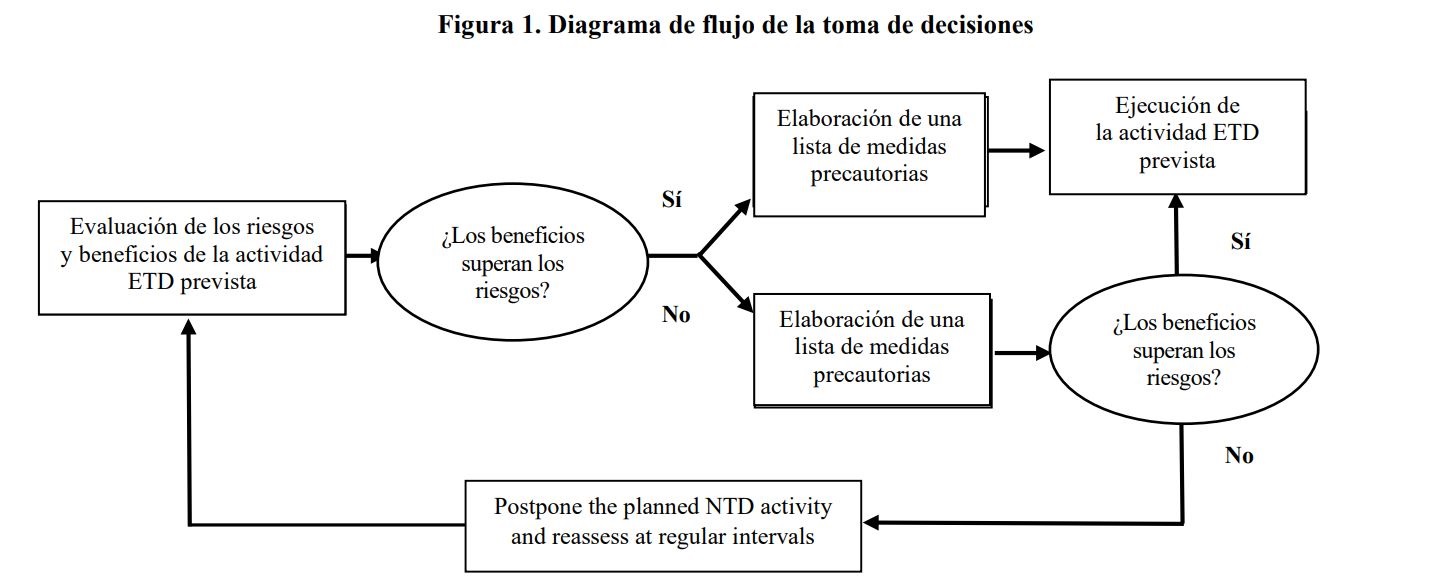 Fig. 1. Diagrama de flujo de la toma de decisiones
Fig. 1. Diagrama de flujo de la toma de decisiones
Evaluación de los riesgos y los beneficios
En el cuadro 1 figuran los criterios y las consideraciones que orientarán la decisión de si se debe reanudar o comenzar una intervención ETD, sea un tratamiento masivo, una campaña de búsqueda activa de casos o una encuesta poblacional.4,5
No es de esperar que todos los criterios sean pertinentes, y tampoco hay un límite equivalente a una «luz verde» para llevar a cabo la actividad ETD prevista. Más bien se invita a las autoridades a que analicen las características de la actividad y el contexto en el que tendrá lugar, sopesen todos los resultados y consecuencias posibles, y tomen una decisión informada. En función de las circunstancias nacionales o locales, pueden formularse y tenerse en cuenta criterios y consideraciones adicionales.
Cuadro 1. Criterios y consideraciones para evaluar los riesgos y los beneficios
|
Criterios |
Consideraciones |
|
1.1. Riesgo potencial de aumento de la transmisión de la COVID-19 entre la población destinataria de la actividad ETD prevista y el personal que vaya a llevarla a cabo |
Se considerará la intensidad de la transmisión de la COVID-19 en la zona en que se vaya a realizar la actividad ETD prevista y en las zonas de las que procedan el personal sanitario y los agentes de salud comunitarios (ASC) que vayan a participar en ella, así como la fiabilidad de la información correspondiente, teniendo en cuenta la calidad del sistema de vigilancia.
- La OMS ha identificado cuatro escenarios con una intensidad y un riesgo de transmisión crecientes.6
- sin casos notificados;
- con casos esporádicos (uno o más casos, importados o contraídos in situ);
- conglomerados de casos (la mayoría de ellos de transmisión local vinculada con cadenas de transmisión), y
- transmisión comunitaria (brotes en los que no es posible relacionar los casos confirmados a través de cadenas de transmisión).
|
|
1.2. Medidas sociales y de salud pública puestas en práctica para reducir la transmisión de la COVID-19 en el país o la región en cuestión |
- Se considerarán las medidas sociales y de salud pública adoptadas en la zona geográfica (país o región) en la que se prevé realizar la actividad ETD:7,8
- en zonas en las que no se apliquen medidas, se apliquen insuficientemente o no se pongan en práctica el riesgo puede ser mayor que en aquellas en las que haya medidas vigorosas bien aplicadas;
- la planificación, ejecución y supervisión de las actividades ETD pueden verse afectadas por medidas tales como las restricciones de movimientos y de concentraciones multitudinarias, el cierre de escuelas, la reducción de los servicios de transporte público, etc.
|
|
1.3. Carga de ETD en la población destinataria |
- ¿Son altas la prevalencia y/o la intensidad de las infecciones objeto de la actividad ETD prevista, o se espera que sean altas (en relación con los planes nacionales o las orientaciones de la OMS)?
- ¿Son graves, o se prevé que lo sean, la morbilidad y/o la mortalidad de las enfermedades objeto de la actividad ETD prevista?
- ¿Se ha detectado o notificado un aumento repentino del número de nuevos casos de las infecciones o enfermedades objeto de la actividad ETD prevista?
|
|
1.4. Objetivos de salud pública con respecto a las ETD en cuestión |
¿Es probable que el retraso de la actividad ETD prevista menoscabe el logro de los objetivos de salud pública fijados para las ETD correspondientes (por ejemplo, su control, eliminación como problema de salud pública, eliminación de la transmisión o erradicación)? |
|
1.5. Impacto que se prevé que tenga en la salud pública la realización de la actividad ETD prevista |
Se considerarán y estimarán los siguientes factores:
- reducción de la mortalidad relacionada con las enfermedades en cuestión;
- reducción de la morbilidad relacionada con las enfermedades en cuestión, y
- reducción de la transmisión de las infecciones en cuestión.
|
|
1.6. Impacto que se prevé que tenga en la salud pública la no realización de la actividad ETD prevista |
Se considerarán y estimarán los siguientes factores:
- exceso de mortalidad relacionado con las enfermedades en cuestión;
- exceso de morbilidad relacionado con las enfermedades en cuestión, y
- exceso de transmisión de las infecciones en cuestión.
|
|
1.7. Consecuencias de la exclusión de los grupos de mayor riesgo de la actividad ETD prevista |
Se considerarán las consecuencias que pudiera tener el hecho de excluir de la población destinataria a los grupos con mayor riesgo de transmitir la COVID-19 o de contraer formas graves de la enfermedad.
- ¿Cuál es el tamaño estimado de esos grupos?
- ¿Se verán afectados los resultados previstos de la actividad?
Para más información sobre los grupos con mayor riesgo, véase el cuadro 5; entre las personas con menor riesgo de padecer formas graves de la COVID-19 se encuentran los niños y los adultos jóvenes.9
|
|
1.8. Contexto social |
¿Resolvería la actividad ETD prevista alguna laguna existente en la prestación de servicios? Por ejemplo, mediante la selección de:
- poblaciones que viven en entornos frágiles, de conflicto o de emergencia (por ejemplo, campamentos de desplazados internos o refugiados), o
- sectores vulnerables de la sociedad (por ejemplo, comunidades con escasos recursos o poblaciones nómadas).
|
|
1.9. Género, equidad y derechos humanos |
- ¿Hay diferencias notables en la mortalidad, morbilidad, prevalencia, incidencia, etc. de las ETD en cuestión cuando los datos se desglosan por grupos de edad, género/sexo, ubicación (rural/urbana) o estatus social?
- ¿La actividad ETD prevista se dirigirá y beneficiará a poblaciones que de otro modo se verían afectadas por deficiencias en la prestación de servicios por motivos relacionados con la edad, el género/sexo, la ubicación (rural/urbana) o el estatus social?
|
|
1.10. Participación de la comunidad |
Se considerará el nivel esperado de compromiso y participación de la población destinataria en la actividad ETD prevista, a la luz de su percepción y opinión sobre:
- los riesgos y la estigmatización asociados a la COVID-19;
- el impacto en la salud pública de las enfermedades objeto de la actividad ETD prevista; y
- el propósito y las modalidades de la actividad ETD prevista.
|
|
1.11. Pérdidas de medicamentos y otros productos fungibles |
Se considerará si hay medicamentos o productos fungibles que vayan a caducar en caso de que se siga aplazando la actividad ETD prevista |
|
1.12. Beneficios previstos para la población destinataria con respecto a la prevención de la COVID-19 |
¿Se puede aprovechar la actividad ETD prevista para difundir información y mensajes sobre la prevención y la gestión de la COVID-19? |
|
1.13. Capacidad de realizar actividades de base comunitaria seguras y de gran calidad |
Habida cuenta del contexto de la COVID-19 y la consiguiente necesidad de mayores recursos para la ejecución de las actividades, se considerarán los siguientes factores:
- disponibilidad de recursos humanos adecuados, competentes y motivados;
- disponibilidad de recursos financieros;
- disponibilidad de todos los artículos y productos fungibles necesarios, en particular de equipos de protección individual, y capacidad para adquirirlos;
- acceso a las comunidades, en particular las redes de transporte y logística, así como consideraciones de seguridad y ambientales;
- calidad de la red de comunicaciones y los medios de comunicación (teléfono, internet, radio, TV), y
- viabilidad de la farmacovigilancia relativa a las enfermedades objeto de la actividad ETD prevista y la vigilancia de la COVID-19 posterior a la actividad.
|
|
1.14. Carga para los servicios de salud |
Se considerará la presión que sobre el sistema de salud podría ejercer:
- la ejecución de la actividad ETD prevista (por ejemplo, la satisfacción del aumento de la necesidad de recursos humanos, que puede dejar otras actividades sin personal suficiente; el agotamiento de las existencias de productos fungibles, en particular los equipos de protección individual, o el agotamiento de los recursos financieros); y
- la no ejecución de la actividad ETD prevista (por ejemplo, el aumento de la asistencia a los centros de salud, etc.).
|
Medidas precautorias
El propósito de las medidas precautorias que figuran en los cuadros 2 a 5 consiste en reducir el riesgo de transmisión de la COVID-19 asociado a las actividades ETD previstas y en fortalecer la capacidad del sistema de salud para gestionar cualquier riesgo residual.4,5,9,10,11,12,13,14,15
Aunque es posible que no todas las medidas propuestas sean pertinentes para una determinada actividad, se recomienda que las autoridades y las partes interesadas examinen y apliquen el mayor número posible de ellas. Se pueden prever medidas precautorias adicionales dependiendo de las circunstancias nacionales o locales.
En el caso de las campañas de búsqueda activa de casos, además de las medidas que se enumeran a continuación, la OMS también recomienda que se adapten al contexto de la COVID-19 las prácticas de gestión de los casos específicas de cada enfermedad.11
Las medidas que figuran en los cuadros siguientes representan las mejores recomendaciones y las mejores prácticas disponibles en la actualidad teniendo en cuenta las recomendaciones de la OMS sobre la COVID-19, adaptadas al contexto de las ETD y a las correspondientes actividades. Dichas medidas pueden adaptarse aún más a las circunstancias locales y utilizarse como referencia para la elaboración de «procedimientos operativos normalizados».
Cuadro 2. Medidas precautorias generales
|
Área |
Consideraciones |
|
2.1. Coordinación |
- Se establecerán mecanismos conjuntos de coordinación y supervisión entre los programas encargados de las ETD y de la COVID-19.
- Se establecerá un enlace con las autoridades sanitarias pertinentes para atender los casos sospechosos de COVID-19 que se detecten durante la actividad ETD prevista.
- Se asegurará la participación de todos los sectores no sanitarios pertinentes, como la educación o el transporte.
- Se involucrará a los asociados, las organizaciones no gubernamentales, las organizaciones de la sociedad civil, los líderes comunitarios y de opinión, los organismos sanitarios internacionales y los donantes.
|
|
2.2. Planificación |
- Se velará por que la planificación sea acorde con la magnitud prevista de las operaciones.
- Se utilizarán las estimaciones más actualizadas de la población destinataria y de su distribución geográfica.
- Se velará por que las políticas de prevención y control de infecciones aplicadas durante la actividad ETD prevista estén armonizadas con las normas y reglamentaciones nacionales y locales y con las orientaciones de la OMS sobre la COVID-19.
- Se calcularán las necesidades de mascarillas, otros equipos de protección individual y cualquier otro producto fungible necesario para aplicar las medidas precautorias, y se velará por que los materiales adquiridos cumplan las normas y especificaciones.
- Se asegurará la movilización de recursos humanos y financieros suficientes para satisfacer las mayores necesidades debidas a la pandemia de COVID-19.
- Se considerará la idoneidad de cualquier plataforma de prestación de servicios de salud existente para acomodar y llevar a cabo de manera segura la actividad ETD prevista (por ejemplo, escuelas y servicios de vacunación).
|
|
2.3. Fortalecimiento de la capacidad |
- Se velará por que el personal sanitario y los ASC estén adecuadamente capacitados para llevar a cabo con seguridad la actividad ETD prevista.
- Se velará por que los módulos de capacitación incorporen información relacionada con la transmisión y la gestión de la COVID-19, y se fortalecerá la capacidad de todas las personas implicadas en las medidas precautorias aplicadas a la actividad ETD prevista, según corresponda.
|
|
2.4. Estrategias de prestación de servicios |
- Se ampliarán los plazos, el número de profesionales sanitarios o ASC y el número de lugares destinados a la realización de la actividad ETD prevista con el fin de evitar grandes aglomeraciones y compensar las demoras debidas a la aplicación de las medidas destinadas a reducir el riesgo de transmisión de la COVID-19.
- Se considerará la posibilidad de seleccionar sitios designados para la actividad ETD que tengan capacidad suficiente para acomodar a la población destinataria prevista y permitir el distanciamiento físico.
- Se considerará la posibilidad de pedir a la población destinataria que llegue al lugar de la actividad de forma escalonada para evitar el hacinamiento (por ejemplo, asignando franjas horarias a grupos específicos).
- Se considerará la posibilidad de efectuar la actividad ETD prevista puerta a puerta si se dispone de los recursos humanos, la capacidad logística y las medidas de prevención y control de infecciones adecuadas para ello.
- Se considerará la posibilidad de reducir los esfuerzos logísticos apoyándose en las plataformas de prestación existentes que puedan dar cabida a la actividad ETD prevista, siempre que puedan
aplicarse las medidas precautorias en ese contexto. Por ejemplo:
- escuelas, si los centros educativos están abiertos y la población destinataria está constituida por escolares o niños en edad escolar;
- jornadas de salud infantil y campañas de vacunación masiva en caso de que las poblaciones destinatarias se solapen con las de la actividad ETD prevista.
|
|
2.5. Comunicación de los riesgos |
- Se establecerá en el Ministerio de Salud un mecanismo de coordinación de las comunicaciones para dar respuesta a los rumores, las informaciones erróneas y las inquietudes de los casos de COVID-19 relacionados con la actividad ETD prevista, y se dispondrá de canales de información rápida y de personas designadas para comunicar la respuesta a los medios de comunicación y a las comunidades.
- Se involucrará a los líderes comunitarios y a agentes de confianza en la planificación y ejecución de la actividad ETD con el objetivo de crear confianza en la capacidad del sistema sanitario para reducir y gestionar cualquier riesgo asociado de transmisión de la COVID-19.
- Se adaptarán los mensajes a las necesidades de la audiencia con el objetivo de explicar la justificación de la actividad ETD prevista, comunicar las decisiones sobre las medidas precautorias, facilitar la aceptación de los cambios y las modificaciones de los procedimientos anteriores a la COVID-19, y compartir la información sobre los riesgos residuales para la población destinataria.
- Se establecerá un enlace y una coordinación con los canales y plataformas de los medios de comunicación pertinentes para asegurar la difusión adecuada de los mensajes y la respuesta oportuna a los rumores y las informaciones erróneas.
- Se confiará al personal sanitario y a los ASC la transmisión de mensajes sobre la COVID-19 en consonancia con las políticas y reglamentaciones nacionales o locales (por ejemplo, sobre medidas sociales y de salud pública, sobre las medidas que deben adoptarse ante los casos sospechosos y sobre los contactos de los casos).
|
|
2.6. Supervisión y retroinformación |
- Se velará por que haya una supervisión y monitoreo adecuados de las prácticas aplicadas durante la actividad ETD prevista.
- Se establecerá un mecanismo de retroinformación para identificar, comunicar y corregir cualquier problema que se produzca durante la actividad ETD prevista.
|
Cuadro 3. Medidas precautorias aplicables a los sitios designados para la actividad ETD prevista
|
Área |
Consideraciones |
|
3.1. Lugar donde se realizará la actividad |
- La administración de los tratamientos, el examen de los pacientes o las entrevistas para las encuestas se harán al aire libre.
- Se velará por que el espacio elegido sea suficiente, y las disposiciones adecuadas para el número de personas previsto.
- En caso de que la actividad se lleve a cabo puerta a puerta, se hará al aire libre, pidiéndole a los residentes que salgan de casa.
- Se velará por que el examen de los pacientes o las entrevistas se hagan con la privacidad adecuada.
- Si la actividad tiene que realizarse en el interior, se utilizarán las áreas más ventiladas disponibles.
|
|
3.2. Medidas preventivas básicas |
Se transmitirán en todo momento mensajes sobre las tres medidas preventivas básicas que se observarán durante la actividad ETD prevista y se considerará la posibilidad de utilizar recordatorios visuales:4
- distanciamiento físico: todas las personas mantendrán una distancia mínima de 1 metro entre ellas, aunque puede haber excepciones; por ejemplo, en el caso de la exploración física;
- higiene respiratoria: toda persona que se encuentre en el lugar donde se realice la actividad deberá cubrirse la boca y la nariz con el pliegue del codo o con un pañuelo de papel al toser o estornudar. Se desecharán inmediatamente los pañuelos de papel usados y se lavarán o limpiarán las manos. Toda persona que participe en la actividad ETD prevista evitará tocarse los ojos, la nariz y la boca; e
- higiene de las manos: las manos se lavarán de forma regular y minuciosa con agua y jabón o una solución de jabón líquido, o se limpiarán con un desinfectante para las manos (60-80% de alcohol).
|
|
3.3. Prevención y control de infecciones |
- Se garantizará que a la entrada del lugar designado para la actividad ETD prevista, y/o donde tenga lugar la interacción del personal con la población destinataria, haya instalaciones para lavarse las manos con agua y jabón o una solución de jabón líquido, o desinfectantes para las manos (60-80% de alcohol), tanto para el personal sanitario y los ASC como para la población destinataria.
|
|
3.4. Duración de la interacción |
- Se minimizará la duración de la interacción entre el personal sanitario o los ASC y la población a la que va dirigida la actividad y sus acompañantes. Nunca se permitirá un contacto cercano y prolongado (menos de 1 metro durante más de 15 minutos) entre dos personas.
- Si la actividad (tratamiento, examen o entrevista) se realiza en el interior, se limitará el tiempo que pasen los sujetos y sus acompañantes en el lugar de la actividad, por ejemplo, asegurándose de que las colas se hagan al aire libre.
|
|
3.5. Regulación del flujo y la densidad |
Se minimizará el hacinamiento:4
- velando activamente por que en todo momento se mantenga la distancia mínima de 1 metro entre todas las personas, aunque puede haber excepciones; por ejemplo, en el caso de la exploración física;
- limitando el número de acompañantes de la persona a la que se va a administrar el tratamiento, examinar o entrevistar (un único acompañante y solo si se trata de un niño en un entorno no escolar o de un adulto incapacitado), y
- considerando la posibilidad de establecer llegadas escalonadas, entradas numeradas, asientos o lugares designados, marcas en el suelo, barreras contra el hacinamiento, caminos o corredores de
un solo sentido, separación de entradas y salidas del lugar donde se realice la actividad o controladores que eviten el hacinamiento.
|
|
3.6. Examen de los asistentes |
- Los destinatarios de la actividad ETD prevista y sus acompañantes serán examinados antes de entrar en el lugar en el que se realice la actividad, con el fin de detectar:3,4
- manifestaciones compatibles con la COVID-19, como fiebre (si no se puede medir, se considerará la posibilidad de que se tome la temperatura el propio paciente) u otros signos evidentes, como tos, disnea, congestión nasal y enrojecimiento ocular; y
- exposición al riesgo: por ejemplo, contactos de casos de COVID-19 y de personas con síntomas compatibles con la COVID-19 (por ejemplo, quienes viven en su mismo hogar); si las actividades se realizan en zonas sin transmisión comunitaria demostrada o presunta, también pueden añadirse las personas procedentes en los 14 días anteriores de países o zonas con transmisión comunitaria demostrada o presunta.
- Si el examen es positivo, se excluirá al individuo de la actividad ETD, se le ofrecerá una mascarilla médica y se le aconsejará que siga las orientaciones nacionales pertinentes sobre la COVID-19; se considerará la posibilidad de disponer en el lugar de la actividad de un espacio o habitación de aislamiento para las personas que den positivo y no puedan abandonar el lugar inmediatamente.
- Véase la sección «Administración de medicamentos contra las ETD, exámenes y entrevistas de pacientes con COVID-19 y otras personas excluidas de la actividad ETD».
|
|
3.7. Limpieza, desinfección y reposición de productos fungibles |
Se establecerán horarios para la limpieza y desinfección regular del lugar donde se realice la actividad, especialmente si no está al aire libre, y se prestará especial atención a las zonas más frecuentadas y a las superficies que se tocan con frecuencia.4,10
- Las superficies (mesas, sillas, paredes, interruptores de luz, periféricos de computadora, equipo electrónico, lavabos, inodoros y superficies de equipo médico no crítico) se limpiarán con agua y jabón o detergente, seguido de un desinfectante, por lo menos dos veces al día, y se seguirán protocolos seguros de gestión de los desechos.
- Para la desinfección de los equipos se utilizará etanol (alcohol etílico) al 70-90%, y para la desinfección de las superficies, hipoclorito de sodio al 0,1% (equivalente a 1000 ppm).
Se establecerán plazos para reponer los productos de limpieza, desinfección e higiene de las manos (jabón, agua, desinfectante de manos, según corresponda).
|
|
3.8. Agua potable |
- Se garantizará la disponibilidad de agua potable para tomar los medicamentos contra las ETD o para saciar la sed, por ejemplo, mientras se hace cola; el agua será suministrada por los servicios de salud o por la población destinataria.
- Se alentará a la población destinataria a que traiga su propio vaso u otro recipiente, o se garantizará que haya vasos desechables de un solo uso.
- Se velará por que no se compartan vasos u otros recipientes para beber.
|
|
3.9. Recogida y gestión de desechos |
- Se velará por que los residuos generados por la actividad ETD prevista sean recogidos de forma segura (por ejemplo, en cubos con tapa abierta o contenedores cerrados), envasados adecuadamente
(por ejemplo, en bolsas fuertes, a prueba de fugas y cerradas) y eliminados de conformidad con las normas y reglamentaciones nacionales o locales.14
|
Cuadro 4. Medidas precautorias para el personal sanitario y los agentes de salud comunitarios
|
Área |
Consideraciones |
|
4.1. Selección del personal sanitario y de los ASC |
- No participará en la actividad ETD prevista ningún profesional sanitario o ASC que pertenezca a grupos con alto riesgo de transmitir la COVID-19:3,4
- Las personas con mayor riesgo de transmitir la enfermedad son los casos de COVID-19, las personas con síntomas sospechosos y sus contactos (por ejemplo, quienes viven en su mismo
hogar); si las actividades se realizan en zonas sin transmisión comunitaria demostrada o presunta, también pueden añadirse las personas procedentes en los 14 días anteriores de países o zonas con transmisión comunitaria demostrada o presunta.
- Se considerará la posibilidad de excluir de la actividad ETD prevista a todos los profesionales sanitarios o ASC que pertenezcan a los grupos con mayor riesgo de padecer formas graves de la COVID-19:4
- Entre las personas con mayor riesgo de padecer formas graves de COVID-19 se encuentran los mayores de 60 años y quienes presentan afecciones médicas preexistentes, como diabetes,
hipertensión, cardiopatías, neumopatías crónicas, enfermedades cerebrovasculares, nefropatías crónicas, inmunodepresión o cáncer).
- Se considerará la posibilidad de realizar exámenes o autoexámenes diarios del estado de salud del personal sanitario y de los ASC. A quienes presenten síntomas compatibles con la COVID-19 se
les aconsejará que sigan las orientaciones nacionales y locales pertinentes sobre esta enfermedad; se alentará a los profesionales sanitarios y a los ASC a que informen si se sienten mal.
- Se reducirán los movimientos innecesarios del personal sanitario y los ASC dentro de la zona donde se realice la actividad, asignándolos a centros cercanos a su lugar de residencia.
- El personal presente se limitará al estrictamente necesario.
|
|
4.2. Higiene de las manos |
- Se procederá con frecuencia a la higiene de las manos, aunque no haya contacto físico con personas o superficies.
- Las manos se limpiarán siempre antes y después del contacto físico con cualquier persona, después de la exposición a líquidos corporales y después de las interacciones con el entorno (por ejemplo, después de tocar superficies).3
- Se utilizará agua y jabón, una solución jabonosa líquida o un desinfectante de manos que contenga un 60 a 80% de alcohol. Si fuera necesario, las manos se secarán con una toalla de papel de un solo uso o una toalla de tela limpia. Se asegurará la eliminación adecuada de cualquier desecho.
|
|
4.3. Equipo de protección individual |
Se seguirán las orientaciones de las autoridades nacionales y locales competentes. En su defecto, se seguirán las recomendaciones de la OMS, como se indica a continuación:
Con respecto a las mascarillas:12
- En zonas sin transmisión comunitaria, por lo general no se requiere el uso de mascarillas, siempre que se pueda mantener una distancia mínima de 1 metro y no haya contacto directo con pacientes.
- En zonas con transmisión comunitaria demostrada o presunta, se considerará la posibilidad de recomendar al personal sanitario y a los ASC que lleven mascarillas médicas.
- No es necesario cambiar la mascarilla después de la administración de cada tratamiento; las mascarillas solo deben cambiarse cuando se hayan quitado o se ensucien, mojen o dañen.
Con respecto a los guantes:5,13
- Solo son necesarios si se prevé un contacto directo con sangre u otros líquidos corporales (secreciones o excreciones), mucosas o soluciones de continuidad de la piel, como ocurre cuando
se extrae sangre mediante punción digital o venopunción, o cuando se explora al paciente.
- Deben cambiarse una vez que el personal sanitario o los ASC se los hayan quitado o hayan tocado la piel de otra persona.
|
|
4.4. Modalidades de administración de los medicamentos |
- Con el fin de evitar cualquier contacto físico, se recomienda que los medicamentos contra las ETD sean autoadministrados bajo observación directa.
- Dichos medicamentos se tomarán bajo la supervisión del personal sanitario o de ASC.
- A las personas que deban o deseen permanecer en el lugar de la actividad durante algún tiempo después del tratamiento se les asignará un espacio adecuado y se garantizará el distanciamiento físico.
- Cuando se utilicen tallímetros de dosificación para calcular el número de comprimidos que hay que administrar, se evitará el contacto entre la persona que se mide y el tallímetro.
|
Cuadro 5. Medidas precautorias para la población a la que va dirigida la actividad ETD prevista
|
Área |
Consideraciones |
|
5.1. Participación en la actividad ETD prevista |
- A las personas con mayor riesgo de transmitir la COVID-19 se les aconsejará que no participen en la actividad ETD prevista:3,4
- Entre los grupos de mayor riesgo se incluyen los casos de COVID-19, las personas con síntomas compatibles con la enfermedad y sus contactos (por ejemplo, quienes viven en su mismo hogar); si las actividades se realizan en zonas sin transmisión comunitaria demostrada o presunta, también pueden anadirse las personas procedentes en los 14 días anteriores de países o zonas con transmisión comunitaria demostrada o presunta.
- A las personas con mayor riesgo de transmitir la COVID-19 se les aconsejará que sigan las orientaciones nacionales o locales pertinentes sobre esta enfermedad.
- A las personas con mayor riesgo de padecer formas graves de la COVID-19 se les informará de las consecuencias de esa situación, de las precauciones especiales que pueden adoptarse al respecto
(incluida su exclusión de la actividad ETD prevista) y de la necesidad de seguir estrictamente las medidas precautorias en caso de que participen en la actividad ETD prevista.4
- Entre las personas con mayor riesgo se encuentran los mayores de 60 años y quienes presentan afecciones médicas preexistentes, como diabetes, hipertensión, cardiopatías, neumopatías crónicas, enfermedades cerebrovasculares, nefropatías crónicas, inmunodepresión o cáncer.9
- La realización de la actividad puerta a puerta es la opción más adecuada para llegar a las personas con mayor riesgo, pues minimiza su interacción con otras personas.
- Si la actividad se lleva a cabo en lugares designados, se considerará la posibilidad de establecer sesiones de tratamiento, examen o entrevista exclusivas para los grupos de mayor riesgo.
- Véase la sección «Administración de medicamentos contra las ETD, exámenes y entrevistas de pacientes con COVID-19 y otras personas excluidas de la actividad ETD».
|
|
5.2. Equipo de protección individual |
Se seguirán las orientaciones de las autoridades nacionales y locales competentes. En su ausencia, en las zonas con transmisión comunitaria conocida o presunta se considerará la posibilidad de recomendar que la población destinataria lleve mascarilla durante la actividad ETD prevista, especialmente si no se puede lograr el distanciamiento físico:12
- mascarillas médicas (incluidas las quirúrgicas) para las personas mayores de 60 años o con afecciones médicas preexistentes; y
- mascarillas no médicas (de tela) para la población general.
|
Otras consideraciones
Actividades preparatorias y colaterales
Las actividades preparatorias y colaterales para el tratamiento masivo, la búsqueda activa de casos y las encuestas poblacionales pueden incluir reuniones de planificación y examen, talleres de capacitación, otras actividades de fortalecimiento de la capacidad, la recogida y distribución de medicamentos y productos fungibles, la movilización social, etc. Aunque esas actividades no se
examinan en detalle en el presente documento, las consideraciones incluidas en el apartado «Medidas precautorias» también deben aplicarse selectivamente a esas circunstancias, según proceda.
Además, los organizadores deben considerar la posibilidad de llevar a cabo las actividades preparatorias y colaterales pertinentes a través de plataformas virtuales, siempre que sea posible; de no ser así, las reuniones deben desglosarse en un mayor número de eventos de menor escala a fin de reducir el riesgo asociado al hacinamiento.
Integración con otras intervenciones sanitarias
Es preciso evaluar cuidadosamente el impacto positivo previsto y la viabilidad de las intervenciones integradas, ya que la integración puede aumentar considerablemente el número de personas, prolongar el tiempo de ejecución y aumentar la duración del contacto entre el personal sanitario, los ASC y la población destinataria, factores todos ellos que aumentan el riesgo de transmisión de
la COVID-19.5 La armonización de la población destinataria con los requisitos de cobertura de cada intervención, así como la madurez de los programas que han de integrarse y la consiguiente pericia de los encargados de su ejecución, son algunas de las consideraciones adicionales a tener en cuenta en el proceso de toma de decisiones.
Administración de medicamentos contra las ETD, exámenes y entrevistas de pacientes con COVID-19 y otras personas excluidas de la actividad ETD
Actualmente, no se conocen contraindicaciones médicas para la administración de medicamentos contra las ETD a personas con COVID-19. Los casos excluidos del tratamiento masivo debido a factores de riesgo relacionados con la COVID-19 deben ser gestionados de acuerdo con las orientaciones nacionales o locales pertinentes. Como principio general, pueden recibir medicamentos contra las ETD, ser examinados con fines de detección activa de casos o ser entrevistados para encuestas en entornos (centros sanitarios, centros comunitarios o domicilio, según proceda) en los que se puedan aplicar medidas apropiadas de prevención y control de infecciones.9,13 Si no fuera posible llevar a cabo el tratamiento, el examen o la entrevista en esos entornos, es aconsejable aplazar su ejecución durante un mínimo de 10 días después de la aparición de los síntomas más un mínimo de tres días después de la resolución de estos, o después de la finalización de la cuarentena en el caso de los contactos.9
Agradecimientos
El presente documento ha sido elaborado por el Departamento de Control de Enfermedades Tropicales Desatendidas de la OMS en consulta con el Programa de Emergencias Sanitarias de la Organización, las oficinas de la OMS en los países y regiones, expertos externos, el Centro Carter, FHI360, la Alianza Mundial contra la Esquistosomiasis, Helen Keller International, IMA World Health, la Escuela de Higiene y Medicina Tropical de Londres, RTI International, SCI Foundation, Sightsavers, Task Force for Global Health, la Agencia de los Estados Unidos de América para el Desarrollo Internacional y los Centros para el Control y la Prevención de Enfermedades de los Estados Unidos de América.
\
La OMS sigue atentamente la evolución de la situación para detectar cualquier cambio que pueda afectar a las presentes orientaciones provisionales. Si apreciara algún cambio relevante, la OMS publicaría una nueva actualización. De lo contrario, las presentes orientaciones provisionales expirarán dos años después de la fecha de su publicación.
© Organización Mundial de la Salud 2020. Algunos derechos reservados. Esta obra está disponible en virtud de la licencia CC BYNC-SA 3.0 IGO.
Referencias:
1. Accelerating work to overcome the global impact of neglected tropical diseases: a roadmap for implementation. Ginebra, Organización Mundial de la Salud, 2012 (
https://www.who.int/neglected_diseases/NTD_RoadMap_2012_Fullversion.pdf).
2. COVID-19: WHO issues interim guidance for implementation of NTD programmes. Ginebra, Organización Mundial de la Salud, 2020 (
).
3. Community-based health care, including outreach and campaigns, in the context of the COVID-19 pandemic. Interim guidance. May 2020. Ginebra y Nueva York, Organización Mundial de la Salud, Federación Internacional de Sociedades de la Cruz Roja y de la Media Luna Roja y Fondo de las Naciones Unidas para la Infancia, 2020 (https://www.who.int/publications-detail/communitybased-health-care-including-outreach-and-campaigns-in-the-context-of-the-covid-19-pandemic).
4. Key planning recommendations for mass gatherings in the context of COVID-19. Interim guidance 29 May 2020. Ginebra, Organización Mundial de la Salud, 2020 (
https://www.who.int/publications/i/item/10665-332235).
5. Marco para la toma de decisiones: puesta en práctica de campañas de vacunación masiva durante la COVID-19: orientaciones provisionales, 22 de mayo de 2020. Ginebra, Organización Mundial de la Salud, 2020 (
https://apps.who.int/iris/handle/10665/332256).
6. Medidas decisivas de preparación, disposición a la acción y respuesta frente a la COVID-19: orientaciones provisionales, 24 de junio de Ginebra, Organización Mundial de la Salud, 2020. (
https://apps.who.int/iris/handle/10665/333139).
7. Consideraciones relativas a los ajustes de las medidas de salud pública y sociales en el contexto de la COVID-19: orientaciones
provisionales, 16 de abril de 2020. Ginebra, Organización Mundial de la Salud, 2020 (
https://apps.who.int/iris/handle/10665/331970).
8. Overview of public health and social measures in the context of COVID-19. Interim guidance 18 May 2020. Ginebra, Organización Mundial de la Salud, 2020 (
https://www.who.int/publications-detail/overview-of-public-health-and-social-measuresin-the-context-of-covid-19).
9. Manejo clínico de la COVID-19: orientaciones provisionales, 27 de mayo de 2020. Ginebra, Organización Mundial de la Salud, 2020 (
https://apps.who.int/iris/handle/10665/332638).
10. Limpieza y desinfección de las superficies del entorno inmediato en el marco de la COVID-19: orientaciones provisionales, 15 de mayo de 2020. Ginebra, Organización Mundial de la Salud, 2020 (
https://apps.who.int/iris/handle/10665/332168).
11. Maintaining essential health services: operational guidance for the COVID-19 context. Interim guidance 1 June 2020. Ginebra, Organización Mundial de la Salud, 2020 (
https://www.who.int/publications/i/item/covid-19-operational-guidance-for-maintainingessential-health-services-during-an-outbreak).
12. Recomendaciones sobre el uso de mascarillas en el contexto de la COVID-19: orientaciones provisionales, 5 de junio de 2020. Ginebra, Organización Mundial de la Salud, 2020 (
https://apps.who.int/iris/handle/10665/332657).
13. Uso racional del equipo de protección personal frente a la COVID-19 y aspectos que considerar en situaciones de escasez graves: orientaciones provisionales, 6 de abril de 2020. Ginebra, Organización Mundial de la Salud, 2020. (
https://apps.who.int/iris/handle/10665/331810).
14. Agua, saneamiento, higiene y gestión de desechos en relación con el virus de la COVID-19: orientaciones provisionales, 23 de abril de 2020. Ginebra y Nueva York, Organización Mundial de la Salud y Fondo de las Naciones Unidas para la Infancia, 2020 (
https://apps.who.int/iris/handle/10665/331929).
15. Risk Communication and Community Engagement (RCCE) Action Plan Guidance. COVID-19 preparedness and response. Ginebra y Nueva York, Organización Mundial de la Salud, Federación Internacional de Sociedades de la Cruz Roja y de la Media Luna Roja y Fondo de las Naciones Unidas para la Infancia, 2020 (
https://www.who.int/publications/i/item/risk-communication-andcommunity-engagement-(rcce)-action-plan-guidance).

 Español
Español
 English
English
 українська
українська




