Las lesiones cutáneas son cambios en la piel que son manifestaciones de una enfermedad de la piel. En varias enfermedades de la piel las lesiones tienen una presentación característica —color, forma, estructura, localización— que suele permitir al dermatólogo realizar un diagnóstico. Las lesiones cutáneas pueden cambiar en el tiempo y remitir con o sin una cicatriz. Las lesiones incluyen: máculas (manchas), pápulas, nódulos, tumores, vesículas, ampollas, pústulas, habones, y además erosiones, excoriaciones, fisuras, escamas, costras, úlceras y cicatrices.
¿Qué son las lesiones cutáneas?
Las lesiones cutáneas son cambios en la piel que son manifestaciones de una enfermedad de la piel. La capacidad de su correcta evaluación y diferenciación constituye la base del diagnóstico dermatológico.
Tradicionalmente, las lesiones cutáneas se clasifican en primarias y secundarias:
- las primarias normalmente son el resultado directo del desarrollo de un proceso patológico en la piel
- las secundarias, por lo general, se desarrollan a partir de lesiones primarias y son su consecuencia.
Sin embargo, no es una norma, puesto que en algunos casos —incluso en estadios tempranos de la enfermedad— no se observan lesiones primarias, ya que pueden presentarse por corto tiempo.
Se distinguen las siguientes lesiones primarias:
- máculas (manchas)
- pápulas
- nódulos
- tumores
- vesículas
- ampollas
- pústulas
- habones.
Las lesiones secundarias incluyen:
- erosiones
- excoriaciones
- fisuras
- escamas
- costras
- úlceras
- cicatrices.
Lesiones primarias
Mácula
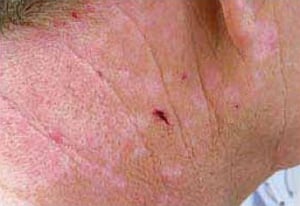 Fig. 1. Máculas (vitiligo). En el centro se observa una erosión cubierta de costra
Fig. 1. Máculas (vitiligo). En el centro se observa una erosión cubierta de costra Fig. 2. Máculas eritematosas
Fig. 2. Máculas eritematosas
La mácula (véase fig. 1) es un cambio en la coloración de la piel en una superficie limitada, que se sitúa al nivel de la piel, es decir, no se percibe al tacto. Las máculas pueden diferir en cuanto al tamaño, color y localización. Además, pueden acompañarse de varias manifestaciones: prurito, ardor, descamación de la piel, aumento de temperatura de la piel circundante. Las máculas localizadas en todo el cuerpo se denominan exantema (erupción cutánea, rash). Al describirla, se mencionan sus rasgos característicos, p. ej. exantema macular de manchas pequeñas (cuando el exantema se compone de manchas de pequeño tamaño). Las máculas pueden agruparse y evolucionar, p. ej., una pápula o una ampolla puede evolucionar a una mácula.
1. Máculas por flujo sanguíneo alterado
Máculas por cambios en los vasos sanguíneos. Se forman como consecuencia de una dilatación de los vasos sanguíneos y generalmente son de carácter inflamatorio. Desaparecen bajo la presión. En función del tamaño se distinguen:
- Máculas eritematosas(véase fig. 2): erupciones pequeñas y con mayor frecuencia múltiples, que pueden agruparse, formar lesiones policíclicas y anulares. A menudo se observan en el curso de enfermedades infecciosas (sarampión, rubéola, escarlatina) y en los exantemas inducidos por fármacos.
- Eritemas maculares: son de mayor tamaño que las máculas eritematosas. Pueden ser pasajeros, es decir, transitorios, cediendo sin tratamiento —entonces están relacionados con el aumento del flujo por los vasos sanguíneos cutáneos (p. ej. por estrés emocional o por sustancias vasodilatadoras)—, o permanentes, por lo general a consecuencia de una hiperemia asociada a una inflamación (p. ej. reacción fototóxica y fotoalérgica, erisipela).
- Eritrodermia es una inflamación generalizada de la piel. Se observa un enrojecimiento muy extenso, acompañado de edema y exfoliación excesiva de la epidermis. A menudo se acompaña de prurito, a veces linfadenopatía, temperatura aumentada, escalofríos, malestar general.
Máculas causadas por un compromiso isquémico: se forman a consecuencia de la disminución del flujo arterial (p. ej. por el frío), disminución del retorno venoso (insuficiencia venosa), alteraciones hematológicas (poliglobulia, criofibrinogenemia). Las máculas son de color violáceo y se forman por una disminución de la concentración de oxígeno en los tejidos.
2. Máculas causadas por anomalías vasculares
Se asocian a una vasodilatación capilar permanente:
- manchas vasculares congénitas: p. ej. mancha en vino de Oporto, hemangiomas
- manchas vasculares adquiridas: p. ej. telangiectasias (arañas vasculares), angiomas en cereza.
3. Petequias
Se producen por el sangrado dentro de la piel. Un rasgo típico es que no desaparecen bajo la presión. Su color depende de la profundidad de la lesión (las superficiales son de color rojo, las más profundas, azulado) y del tiempo de evolución: al principio son de color rojo, posteriormente morado, luego, marrón.
Pápula
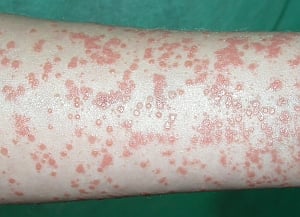 Fig. 3. Pápula
Fig. 3. Pápula
La pápula (véase fig. 3) es una lesión de la piel caracterizada por una elevación circunscrita. Es fácilmente palpable. Cura sin dejar cicatriz. El tamaño de las pápulas es de entre 1 mm y 1 cm. Las lesiones de mayor tamaño, formadas por la agrupación de varias pápulas, se denominan placas.
Se diferencian las pápulas:
- epidérmicas: las lesiones afectan solamente la epidermis (verrugas vulgares, verrugas planas, verrugas genitales)
- mixtas: las lesiones se presentan tanto en la epidermis como en la dermis (liquen plano, psoriasis)
- dérmicas: las lesiones se producen en la dermis sin afectar significativamente a la epidermis (pápulas edematosas en el eritema exudativo multiforme e infiltradas en la sífilis).
Nódulo
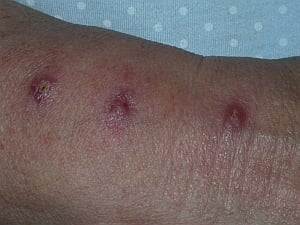 Fig. 4. Nódulo
Fig. 4. Nódulo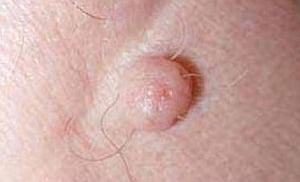 Fig. 5. Nódulo
Fig. 5. NóduloEl nódulo (véanse fig. 4 y fig. 5) es un abultamiento bien circunscrito en la piel (de tamaño hasta 1 cm). Es fácilmente palpable y desaparece dejando cicatriz. Las lesiones afectan al tejido conjuntivo de la dermis.
Los nódulos son característicos de enfermedades granulomatosas crónicas como la tuberculosis, la sarcoidosis y la sífilis. También pueden formarse a consecuencia de trastornos metabólicos (por depósitos: xantelasma) o de una enfermedad neoplásica (melanoma nodular, carcinoma basocelular nodular). Los nódulos a menudo tienden a desintegrarse y formar úlceras.
Tumor
El tumor es una lesión que se eleva sobre la superficie de la piel, y se origina en niveles profundos de la piel y tejido subcutáneo. Desaparece con cicatriz (excepto la micosis profunda y la micosis fungoide). El tamaño del tumor es superior a 1 cm.
Vesícula
La vesícula (véase fig. 6) es una pequeña lesión (de hasta 1 cm de diámetro) elevada de la piel, con un contenido líquido. Las vesículas pueden formarse, p. ej., debido a quemaduras de segundo grado o por fricción con los zapatos.
Ampolla
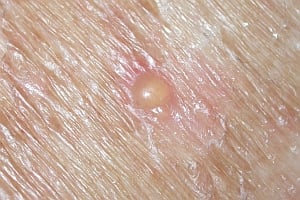 Fig. 6. Vesícula
Fig. 6. Vesícula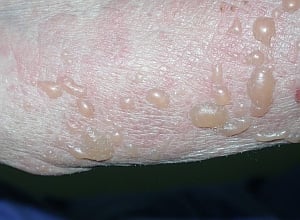 Fig. 7. Ampolla
Fig. 7. Ampolla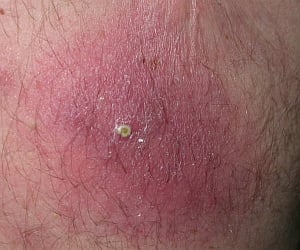 Fig. 8. Pústula
Fig. 8. Pústula
La ampolla (véase fig. 7) es una lesión elevada de la piel, con un contenido líquido. Su diámetro suele ser superior a 1 cm.
Las ampollas se forman a consecuencia de una separación de las distintas capas de la epidermis o entre la epidermis y la dermis. Se distinguen varios tipos de ampollas:
- Ampollas subcorneales: de ubicación superficial. Están cubiertas únicamente por el estrato córneo, mientras que su fondo se compone del estrato de células espinosas. Son poco duraderas, tienen una capa fina y flácida con tendencia a romperse. A consecuencia, se forma una erosión, que en poco tiempo se cubre de una costra. Este tipo de lesiones se presenta en el pénfigo foliáceo y el impétigo ampolloso.
- Ampollas intraepidérmicas (acantolíticas): se forman en el estrato espinoso debido a una pérdida de comunicación entre las células. Las ampollas son grandes, a menudo flácidas. Típicamente se presentan en el curso del pénfigo vulgar.
- Ampollas subepidérmicas: cubiertas por toda la epidermis. Son tensas, relativamente duraderas y resistentes al daño mecánico. Aparecen en el penfigoide, epidermólisis ampollosa adquirida, herpes gestacional, dermatitis herpetiforme.
Pústula
La pústula (véase fig. 8) es una pequeña lesión elevada de la piel, desde el principio llena de pus. Se presenta p. ej. en el curso del acné.
Habón

Fig. 9. Habón (foto: Dra. Monika Kapińska-Mrowiecka, fuente: Interna Szczeklika 2024)
El habón (véase fig. 9) es una lesión elevada de la piel, de evolución fugaz, que desaparece sin dejar cicatriz. La formación de un habón se asocia a un edema de la dermis superficial, como consecuencia de un incremento de la permeabilidad vascular de la piel.
El habón se caracteriza por un color blanco porcelana o rojizo, está bien delimitado y es bastante sólido. La aparición de habones suele ir acompañada de prurito, que puede ser muy intenso. Este tipo de lesiones se observan tras una picadura de ortiga o en el curso de enfermedades del grupo de urticarias.
Lesiones secundarias
La erosión es una pérdida superficial de la epidermis, que desaparece sin dejar cicatriz. Las erosiones se forman en lugar de lesiones primarias, tales como vesículas, ampollas, pústulas, pápulas exudativas.
Excoriación
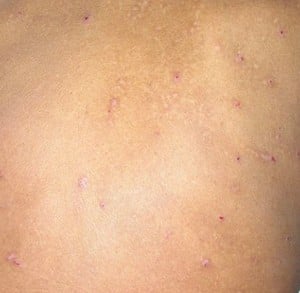 Fig. 10. Excoriación
Fig. 10. Excoriación
La excoriación (véase fig. 10) es una pérdida lineal de la epidermis secundaria al rascado. A diferencia de las erosiones, las excoriaciones aparecen sobre piel sana, a consecuencia de daños mecánicos.
Fisura (grieta)
La fisura (grieta) es una pérdida superficial de la piel de carácter lineal que principalmente afecta a la epidermis. Se presenta en las regiones susceptibles a la contracción y estiramiento de la piel (proximidades de los orificios naturales, pezones, articulaciones grandes). Entre los factores que predisponen a la formación de fisuras son: piel seca e hiperqueratosis (queratodermia palmoplantar), edema e inflamación (intertrigo candidiásico, tiña de los pies).
Las fisuras más profundas, que alcanzan la dermis, son más propensas a una infección secundaria y se curan dejando cicatriz.
Escama
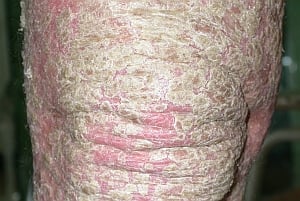 Fig. 11. Escama
Fig. 11. Escama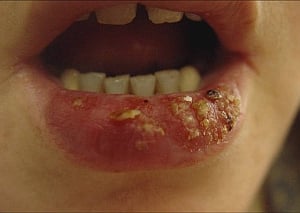 Fig. 12. Costra
Fig. 12. Costra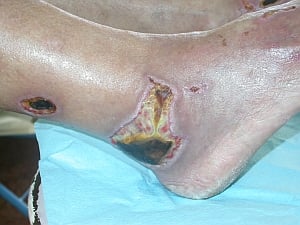 Fig. 13. Úlcera
Fig. 13. Úlcera
La escama (véase fig. 11) es una lesión que se forma debido a un desprendimiento incompleto de la capa córnea.
En función del tamaño, las escamas pueden ser finas (caspa, parapsoriasis en placas pequeñas) o aparecer en forma de parches (eritrodermias, escarlatina, enfermedad de Kawasaki).
Costra
La costra (véase fig. 12) se forma cuando el exudado (suero, pus, sangre y suero, con restos de las células, células sanguíneas y bacterias desintegradas) se seca sobre la superficie de la piel. Las costras secundarias a erosiones dejan áreas hiperpigmentadas, mientras que las costras secundarias a úlceras dejan cicatrices.
Úlcera
La úlcera (véase fig. 13) es una pérdida de epidermis y dermis que desaparece dejando cicatriz. Las úlceras pueden formarse a consecuencia de:
- enfermedades venosas, arteriales, linfáticas
- en la piel sana debido a factores físicos y químicos, daños mecánicos y compresiones duraderas
- rotura de tumores, nódulos y pústulas
- en el curso de algunas enfermedades infecciosas y enfermedades del tejido conectivo.
Cicatriz
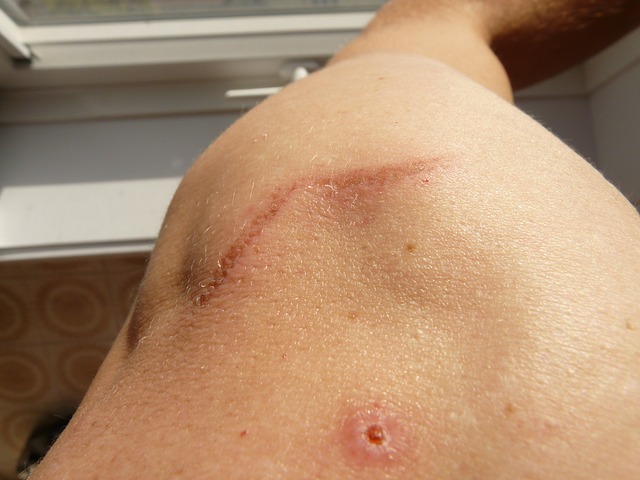
Fig. 14. Cicatriz (fuente: pixabay.com)
La cicatriz (véase fig. 14) es un tejido conectivo fibroso que reemplaza la dermis en lugar de la lesión. Tipos de cicatrices:
- Cicatriz hipertrófica: proliferación excesiva e irregular del tejido cicatricial por encima de la superficie de la piel circundante (cicatrices por quemaduras); con frecuencia son gruesas y duras.
- Queloides: se parecen a las cicatrices hipertróficas. Sin embargo, la diferencia consiste en que los queloides, aparte de la zona de la piel dañada, afectan también a la piel circundante sana. Aparecen pasado algún tiempo desde la curación de la herida.
- Cicatrices atróficas: más frecuentemente a consecuencia de una inflamación previa. Se sitúan en la superficie de la piel o están hundidas, son finas y tienen un aspecto de papel de cigarrillo (lupus eritematoso discoide, síndrome de Graham-Little, lupus vulgar).
 Español
Español
 English
English
 українська
українська




