Ми прагнемо й надалі безкоштовно надавати цей тип контенту. На жаль, коштів на це більше немає.
Без Вашої допомоги нам доведеться закрити проект до кінця 2024 року.
Зробіть пожертвуСкорочення: ЕКГ — електрокардіограма, ФВЛШ — фракція викиду лівого шлуночка, CRP — C-реактивний білок, NT-proBNP (N-terminal pro-B-type natriuretic peptide) — N-кінцевий фрагмент мозкового натрійуретичного пропептиду, STEMI (ST-elevation myocardial infarction) — інфаркт міокарда з елевацією сегмента ST.
У цій частині ми представимо описи клінічних випадків і нагадаємо інформацію про електрокардіографічні зміни та їх еволюцію при гострому перикардиті, як з ураженням міокарда, так і без нього — див. таблицю.
|
1. елевація ST в I i II, aVL, aVF i V2–V6 (ST в I i II >ST в III) |
|
2. депресія PQ в II, V3–V6 |
|
3. елевація PQ в aVR |
|
4. депресія ST в aVR i V1 |
19-річний чоловік звернувся з приводу болю у грудній клітці, який змінювався залежно від положення тіла (зменшувався у положенні сидячи з нахилом тіла вперед). За 3 дні до цього у нього виникла діарея з лихоманкою 38,5°С, що тривали впродовж 2-х днів. ЕКГ на момент поступлення (рис. 1) показало невелику елевацію сегмента ST у відведеннях I, II (+1 мм) та V2–V6 (від +0,5 мм до +1,0 мм) і депресію сегмента ST у відведеннях V1 (-1,0 мм) та aVR (-0,5 мм). Лабораторні дослідження показали значне збільшення концентрації С-реактивного білка (СРБ; 39 мг/л) та тропоніну Т (у наступних вимірюваннях: 0,106, 0,780, 1,19 та 0,346 нг/мл), а також нормальну концентрацію N-кінцевого фрагменту мозкового натрійуретичного пропептиду (NT-pro-BNP; 87 пг/мл), а за результатами ехокардіографії виявлено нормальну фракцію викиду лівого шлуночка (ФВЛШ; 60 %), без перикардіального випоту. На підставі клінічних симптомів та результатів додаткових досліджень (зміни на ЕКГ, підвищення рівня тропоніну, без сегментарних порушень скоротливості при ехокардіографії) був діагностований гострий перикардит з ураженням міокарда — міоперикардит.
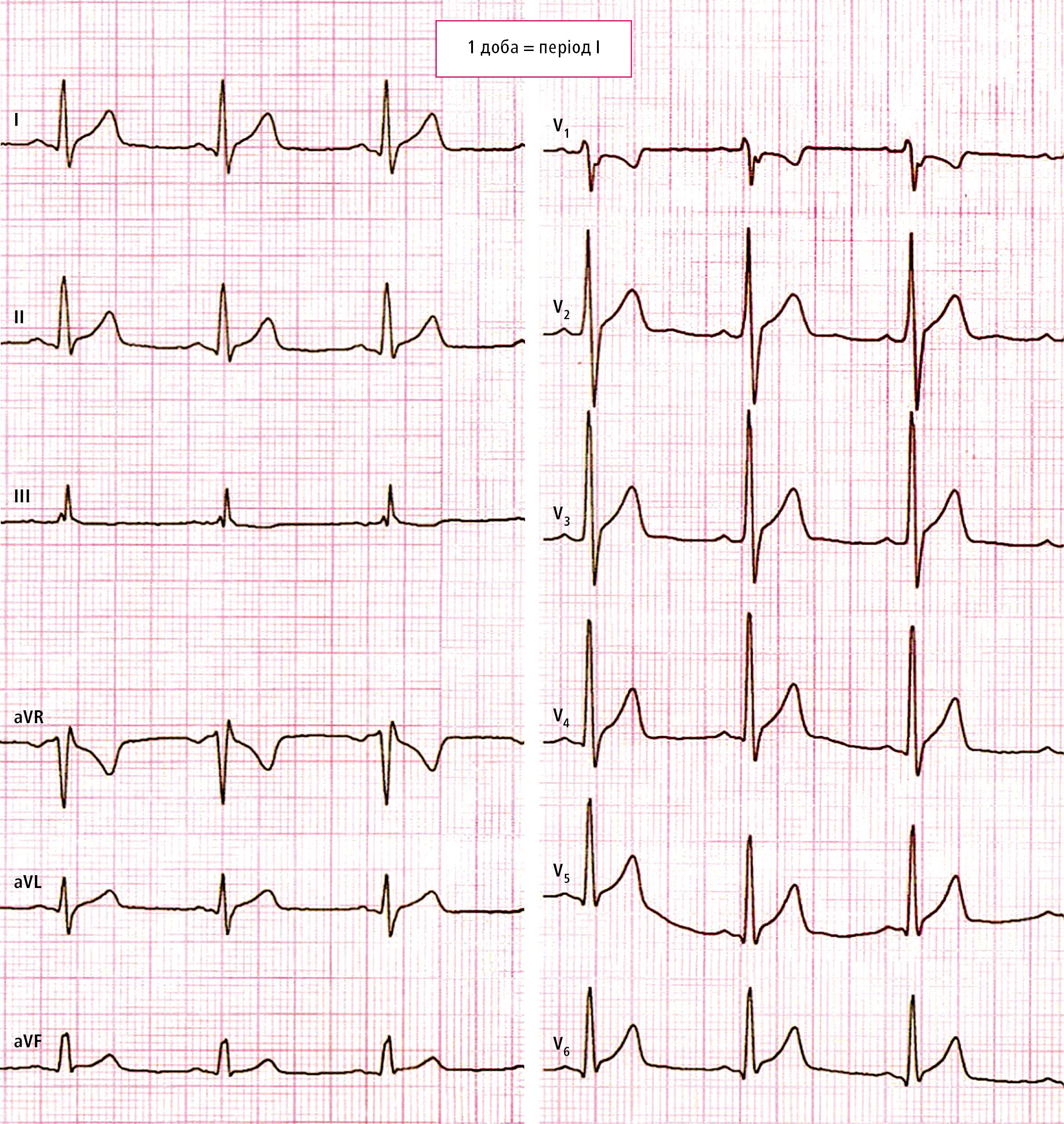 Рисунок 1. Стандартна ЕКГ, виконана у пацієнта 1 на момент поступлення
Рисунок 1. Стандартна ЕКГ, виконана у пацієнта 1 на момент поступленняЕКГ, яку провели на 3-тю добу, показала еволюцію змін, виявлених у першому записі — неглибокі негативні зубці Т у відведенні II та мінімальна, але опукла елевація сегмента ST з негативною фазою зубця Т у відведеннях V5 і V6 (рис. 2), що вказує на еволюцію перикардиту. Наступна ЕКГ, зроблена через 10 днів (рис. 3), вже амбулаторно, показує лише плоский зубець Т у відведенні V6 та нормалізацію запису.
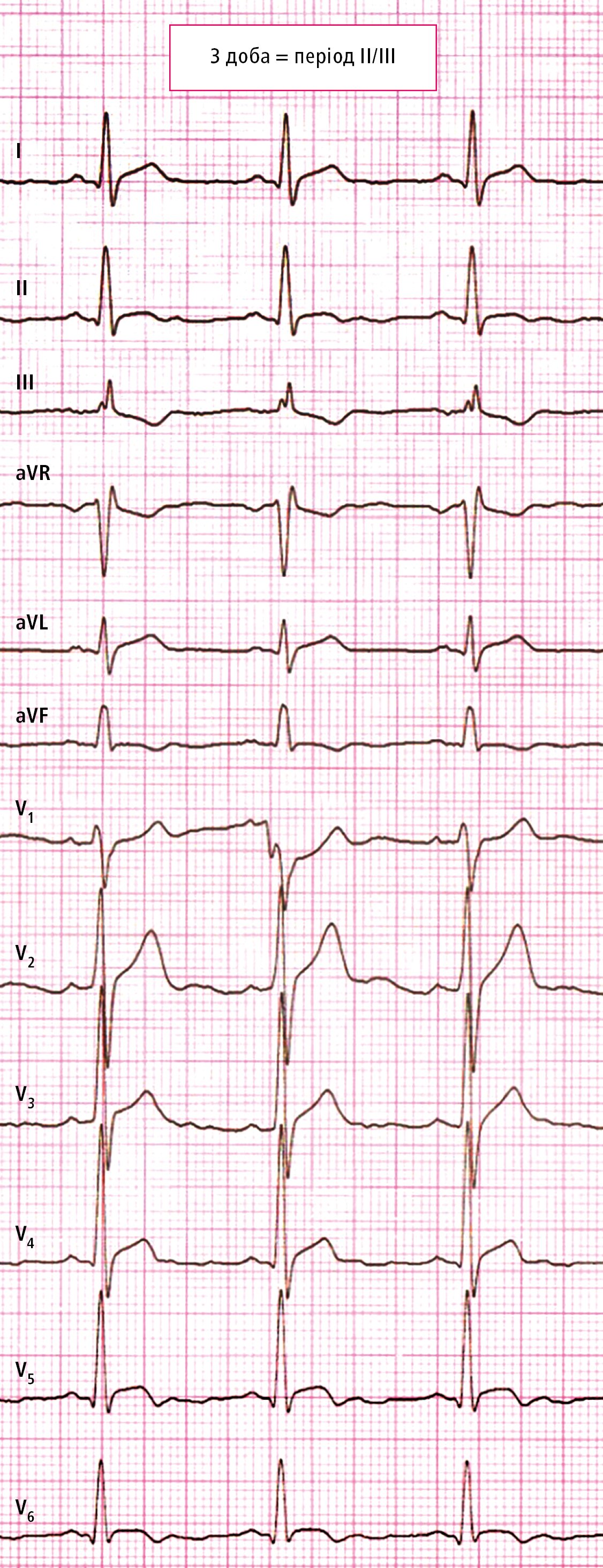
Рисунок 2. Стандартна ЕКГ, виконана у пацієнта 1 на 3-тю добу
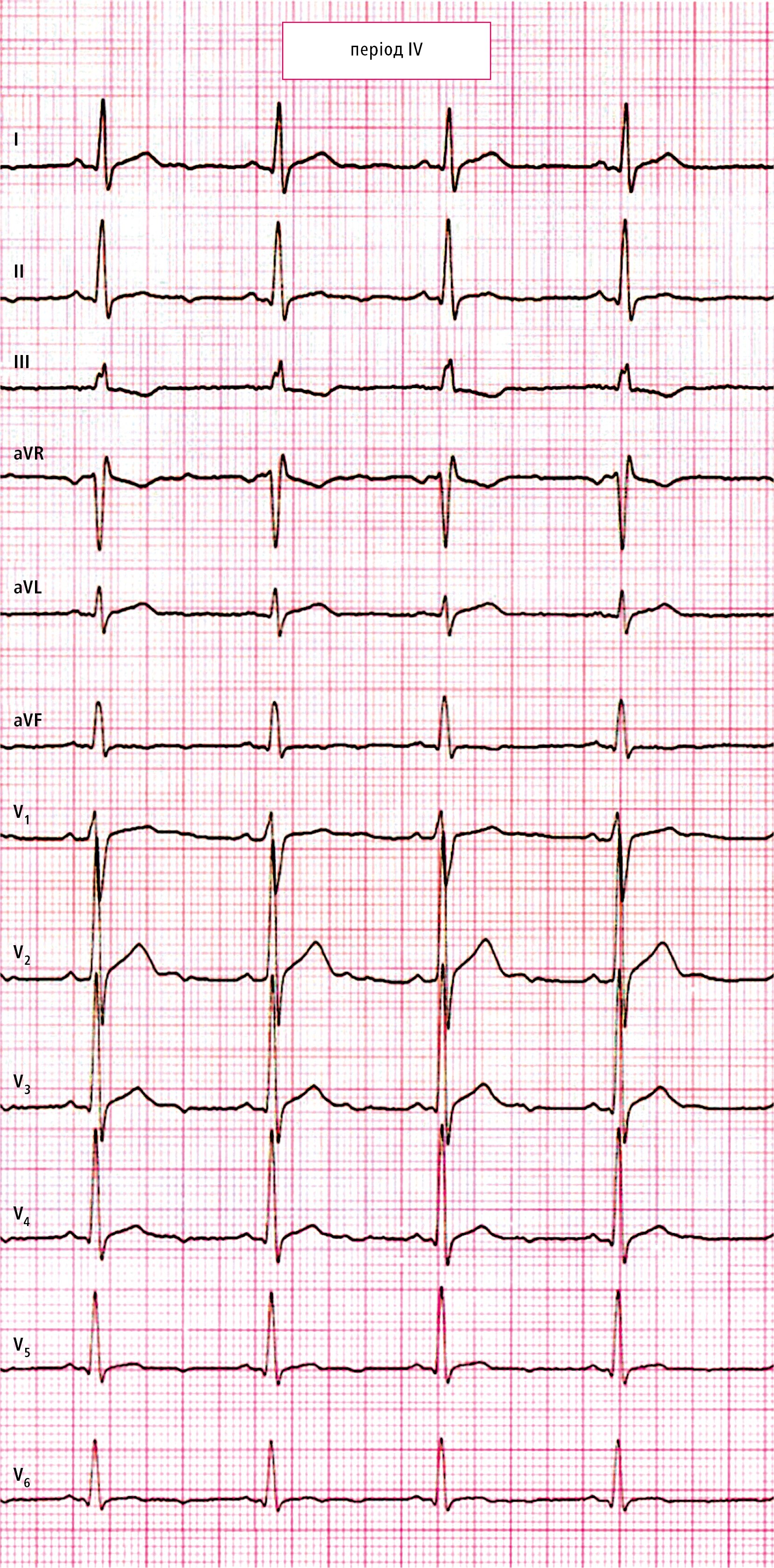 Рисунок 3. Стандартна ЕКГ, виконана у пацієнта 1 через 10 днів
Рисунок 3. Стандартна ЕКГ, виконана у пацієнта 1 через 10 днів29-річний чоловік поступив з приводу тиснучого болю в грудній клітці, без іррадіації та незалежного від фази дихання, що зберігався впродовж 2-х днів; за 3 дні до цього у нього виник один епізод гарячки 38°С. На момент поступлення було виявлено: у лабораторних дослідженнях — підвищення рівня СРБ (46 мг/л) та тропоніну I (2,3 нг/мл), за результатами ехокардіографії — ФВЛШ 55 %, відсутні сегментарні порушення скоротливості та відсутність перикардіального випоту, а на ЕКГ (рис. 4) — елевацію сегмента ST у відведеннях I, II, III (у II та I більше, ніж у III), aVF та у грудних відведеннях V2–V6 (увігнута елевація сегмента ST макс. +2,0 мм), а також депресія сегмента ST у відведенні aVR (-1,0 мм).
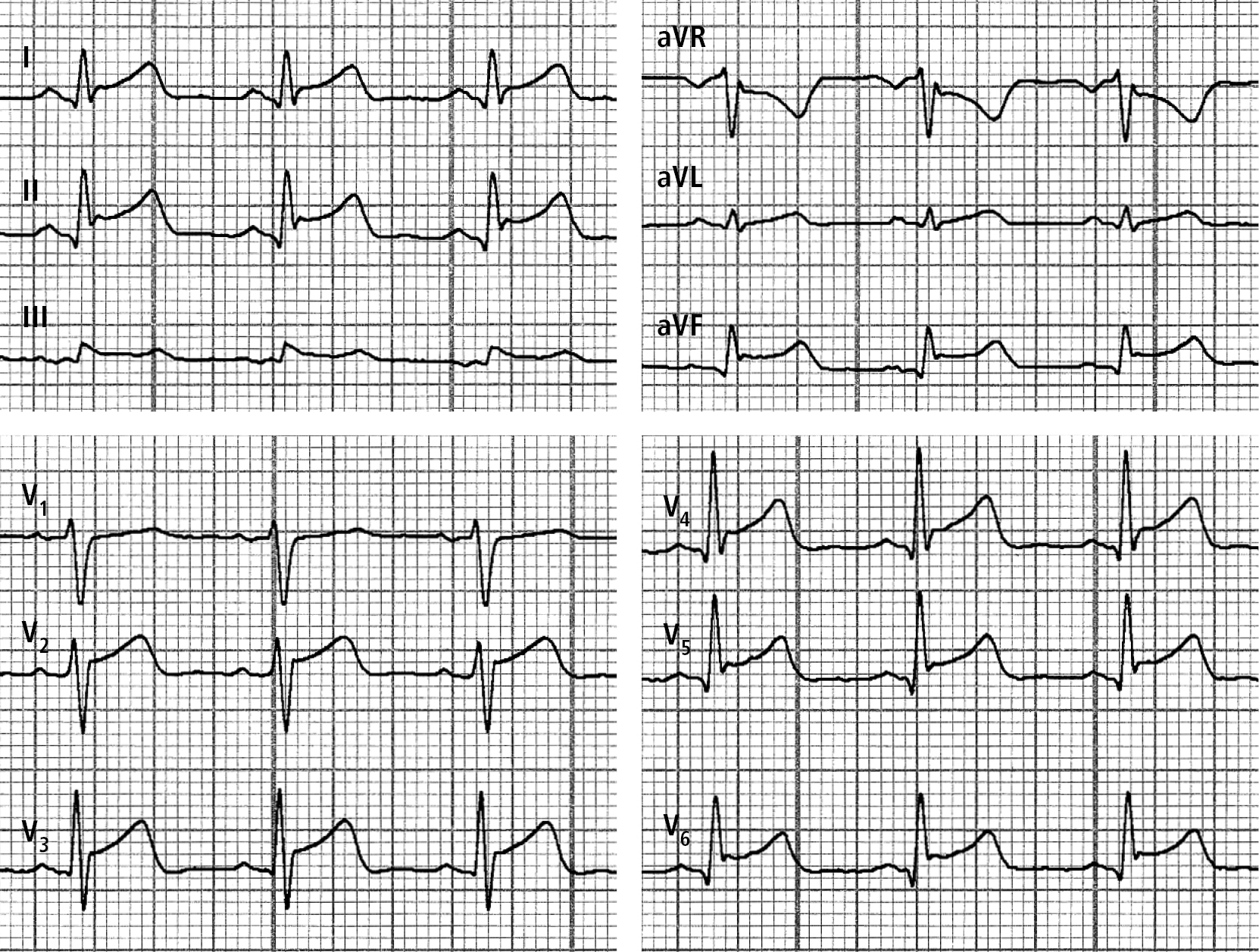 Рисунок 4. Стандартна ЕКГ, виконана у пацієнта 2 на момент поступлення
Рисунок 4. Стандартна ЕКГ, виконана у пацієнта 2 на момент поступленняЧерез 10 годин після поступлення виник дуже сильний рецидив болю в грудях, який цього разу був залежним від положення тіла (біль зменшувався у положенні сидячи) та фази дихання. Через значну вираженість симптомів була проведена контрольна ЕКГ. Запис викликав занепокоєння, оскільки виникло чимало сумнівів щодо того, чи скарги хворого однозначно викликані лише перикардитом.
Чергового лікаря також дуже занепокоїли вкрай високі, як на перикардит, елевації сегмента ST — до 5 мм у відведеннях II та V4–V6 і до 4 мм у відведеннях I та aVF, елевація сегмента ST до 2 мм у відведенні III та до 1 мм у відведенні aVL, а також значна депресія сегмента ST (-3,0 мм) у відведеннях aVR та V1 (рис. 5).
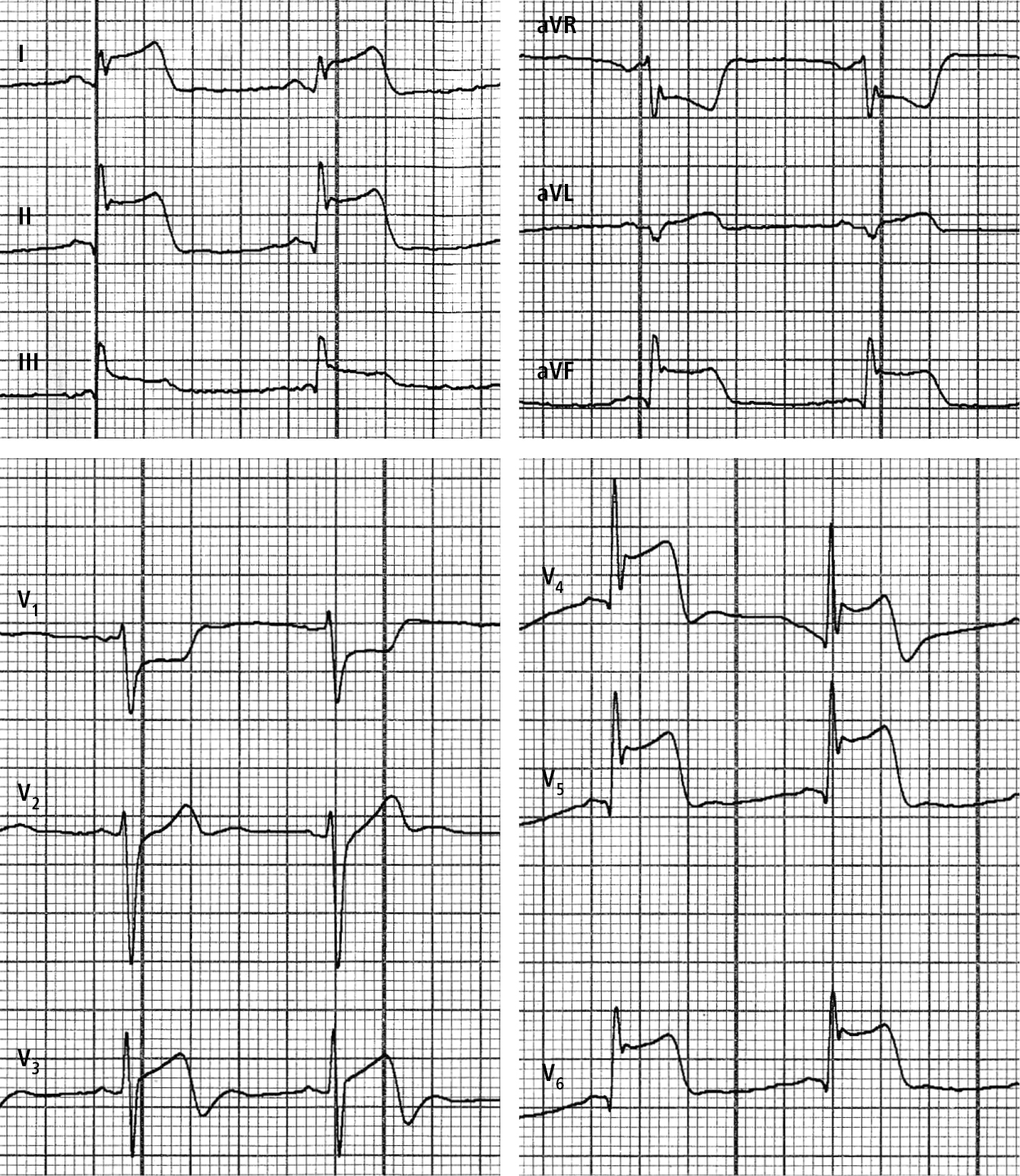 Рисунок 5. Стандартна ЕКГ, виконана у пацієнта 2 під час посилення болю
Рисунок 5. Стандартна ЕКГ, виконана у пацієнта 2 під час посилення болюКрім того, спостерігалася така ж еволюція ST-T, як і під час реперфузії при інфаркті міокарда — у вигляді елевації сегмента ST у відведеннях V3 та V4 з подальшим негативним зубцем Т.
З огляду на цю клінічну картину та ЕКГ була проведена термінова коронарографія, яка не виявила уражень у коронарних артеріях. Вентрикулографія виявила нормальну ФВЛШ — 60 %. Через кілька годин відбулося подальше збільшення концентрації тропоніну I (до 3,9 нг/мл) та ізоформи MB креатинфосфокінази (КФК-MB; 103 нг/мл).
Наведений вище опис демонструє наступне:
1) яким є типовий клінічний перебіг міоперикардиту (ретростернальний біль, зміни на ЕКГ, підвищення рівня тропоніну, відсутні сегментарні порушення скоротливості при ехокардіографії, відсутність рідини в перикардіальній порожнині)
2) наскільки проблематичним може бути прийняття діагностичних та терапевтичних рішень, включаючи рішення про проведення коронарографії
3) що зміни на ЕКГ при перикардиті можуть імітувати зміни, які спостерігаються при інфаркті міокарда з елевацією сегмента ST (STEMI).
Запам’ятайте
• Розрізняють кілька клінічних форм перикардиту: перикардит, міоперикардит та периміокардит.
• Перикардит часто протікає без випоту в перикардіальній порожнині - найчастіше це вірусний перикардит, клінічно подібний до інфаркту міокарда з елевацією сегмента ST (STEMI).
• Під час загострення ретростернального болю у пацієнтів із перикардитом на ЕКГ може спостерігатися дуже значна елевація сегмента ST - зміни, ідентичні тим, що спостерігаються при STEMI.
• У молодих людей у разі болю в грудній клітці з елевацією сегмента ST у відведеннях I, II та III (амплітуда елевації сегмента ST: у I та/або II більша, ніж у III) завжди у першу чергу слід розглядати діагноз гострого перикардиту. У свою чергу, у пацієнтів віком >40–45 років із факторами ризику коронарної хвороби у разі дифузної елевації сегмента ST у відведеннях I, II та III слід оцінити, чи є депресія сегмента ST у відведеннях V2-V4. Якщо так, то у першу чергу подумайте про інфаркт міокарда.
• Пацієнт не завжди звертається у період елевації сегмента ST, яка є характерним симптомом, описаним у діагностичних критеріях перикардиту. Якщо з анамнезу відомо, що від початку появи симптомів минуло кілька днів, основним симптомом на ЕКГ будуть негативні зубці Т у багатьох відведеннях.
1. Adler Y., Charron P., Imazio M.: 2015 ESC Guidelines for the diagnosis and management of pericardial diseases. Eur. Heart J., 2015; 36: 2921–2964 (oprac. Med. Prakt., 2016; 2: 16–32)
2. Jastrzębski M.: Zapalenie osierdzia czy niedokrwienie, czy jedno i drugie. Kardiol. Pol., 2007; 65: 1115–1117
3. Dąbrowska B.: Komentarz redakcyjny. W: Jastrzębski M.: Zapalenie osierdzia czy niedokrwienie, czy jedno i drugie. Kardiol. Pol., 2007; 65: 1115–1118