Ми прагнемо й надалі безкоштовно надавати цей тип контенту. На жаль, коштів на це більше немає.
Без Вашої допомоги нам доведеться закрити проект до кінця 2024 року.
Зробіть пожертвуВИЗНАЧЕННЯ ТА ЕТІОПАТОГЕНЕЗ вгору
Концентрація натрію у сироватці крові <135 ммоль/л. У більшості випадків гіпонатріємія первинно є порушенням обміну води — наслідком відносного надлишку води в організмі по відношенню до запасів натрію в організмі. Найбільш поширеною причиною гіпонатріємії є порушення виділення вільної води нирками внаслідок неадекватно підвищеної секреції вазопресину під впливом неосмотичних подразників.
Поділ гіпонатріємії за рівнем Na+:
1) легка — 130–134 ммоль/л;
2) помірна — 125–129 ммоль/л;
3) тяжка <125 ммоль/л.
Залежно від тривалості розвитку гіпонатріємію поділяють на:
1) гостру гіпонатріємію — задокументована тривалість <48 год;
2) хронічну гіпонатріємію — задокументована тривалість ≥48 год, а також кожен випадок гіпонатріємії з незадокументованою тривалістю, якщо клінічні та анамнестичні дані не вказують на гостру гіпонатріємію.
Залежно від осмоляльності плазми (вимірюваної, а не розрахованої!) гіпонатріємію поділяють на:
1) гіпотонічна гіпонатріємія — іони натрію є найважливішим осмолітом позаклітинного простору, тому зменшення їх концентрації найчастіше супроводжується гіпотонією позаклітинної рідини та переміщенням позаклітинної води до внутрішньоклітинного простору, що призводить до набряку клітин. Найчастіша причина: затримка води при синдромі неадекватного антидіурезу (SIAD; у переважної більшості пацієнтів — це синдром неадекватної секреції антидіуретичного гормону [SIADH, синдром Пархона]);
а) гіпотонічна гіпонатріємія з гіповолемією — частково поповнені безелектролітними розчинами втрати натрію та води: через шкіру (надмірне потовиділення, опіки), через шлунково-кишковий тракт (блювання, діарея, нориці ШКТ), через нирки (переважно втрата натрію — діуретики, дефіцит мінералокортикоїдів, salt losing nephritis (сільвтрачаючий нефрит), вроджені та набуті тубулопатії, церебральний синдром сольового виснаження), втрата рідини до третього простору;
б) гіпотонічна гіпонатріємія з ізоволемією (найчастіший варіант гіпонатріємії) — SIAD →вище, дефіцит ГК, тяжке тривале фізичне навантаження, первинна полідипсія, тривале дотримання дієти з низьким вмістом натрію, гіпотиреоз, надмірна чутливість до АДГ, мутація рецептора V2 чи аквапорину 2;
в) гіпотонічна гіпонатріємія з гіперволемією — підвищена секреція вазопресину при патологічних станах з відносним зниженням ефективного внутрішньосудинного об’єму (хронічна серцева недостатність, цироз печінки з асцитом, нефротичні набряки); надмірний прийом безелектролітних рідин, якщо знижене виділення вільної води (гостре пошкодження нирок, хронічна хвороба нирок у пізній стадії);
2) негіпотонічна гіпонатріємія (ізотонічна чи гіпертонічна) — підвищена концентрація осмотично-активних речовин у плазмі призводить до переміщення води з внутрішньоклітинного до позаклітинного простору і розвитку гіпонатріємії розведення. Залежно від концентрації цих сполук осмоляльність плазми може бути в межах норми або підвищеною. Найчастішою причиною є тяжка гіперглікемія (зростання глікемії на кожні 5,5 ммоль/л від рівня 5,5 ммоль/л зменшує натріємію на 2,4 ммоль/л). Менш часті причини: в/в інфузія манітолу, введення рентгенконтрасних речовин у великому об’ємі або потрапляння у кров ізотонічного розчину манітолу, сорбітолу або гліцину, які використовуються під час трансуретральної резекції передміхурової залози.
Псевдогіпонатріємія (несправжня гіпонатріємія) це хибно низька концентрація натрію у сироватці крові внаслідок високої концентрації ліпідів або парапротеїнів; осмоляльність плазми — у межах норми.
Клінічна картинавгору
Симптоми залежать від величини та швидкості зниження концентрації натрію в плазмі, ефективної осмоляльності плазми та від напрямку і величини змін волемії.
У більшості випадків при повільному розвитку легкої та помірної гіпонатріємії серйозні симптоми з боку ЦНС відсутні; можуть спостерігатись порушення концентрації, когнітивних функцій та рівноваги. Неврологічні симптоми гіпонатріємії залежать від ступеня та швидкості зменшення концентрації натрію в плазмі, та, як наслідок змін, осмоляльності плазми:
1) середньої тяжкості — нудота (без блювання), дезорієнтація, біль голови;
2) тяжкі — блювання, надмірна сонливість, судоми, кома (≤8 балів за шкалою Глазго). Увага: ці симптоми неспецифічні і можуть бути викликані іншою причиною.
Гостру гіпонатріємію слід запідозрити у наступних ситуаціях (якщо тривалість гіпонатріємії не задокументована): післяопераційний період (в т. ч. після урологічних процедур, пов’язаних з безперервним промиванням сечового міхура безелектролітними розчинами), полідипсія, тяжке фізичне навантаження, початок терапії тіазидними діуретиками, підготовка до колоноскопії, в/в терапія циклофосфамідом, вживання похідних амфетаміну, початок терапії вазопресином.
Симптоми характерні для зневоднення та гіповолемії: сухість слизових оболонок, знижений тургор шкіри, ортостатична чи постійна гіпотензія, тахікардія, зниження діурезу.
ДІАГНОСТИКАвгору
Діагностичний алгоритм гіпонатріємії →рис. 19.1-1.
Гіпонатріємія діагностується на основі показника концентрації натрію у сироватці крові <135 ммоль/л, після виключення псевдогіпонатріємії (→нижче).
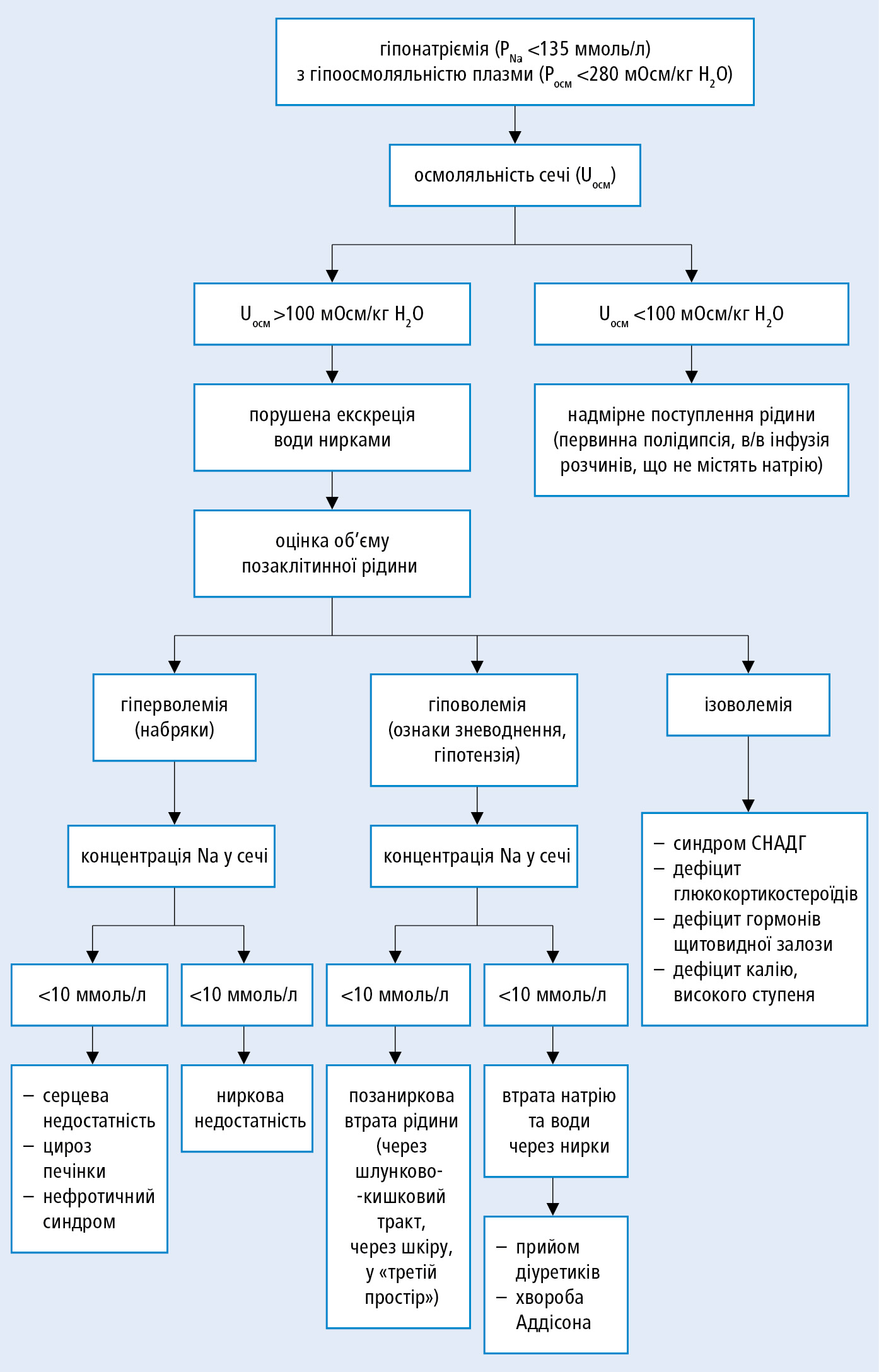
Рисунок 1. Діагностичний алгоритм при гіпонатріємії
1. Щонайперше слід виключити гіперглікемію, а також виміряти осмоляльність плазми з метою встановлення, чи гіпонатріємія є гіпотонічною, або негіпотонічною (ізо- чи гіпертонічною). Негіпотонічна гіпонатріємія має небагато причин (і вони добре відомі), і не пов’язана з ризиком неврологічних ускладнень (набряк мозку, синдром осмотичної демієлінізації).
2. При наявності ізотонічної гіпонатріємії необхідно виключити псевдогіпонатріємію. Визначення концентрації натрію в нерозведеному зразку з використанням іоноселективного електроду дає фактичну величину натріємії. Якщо цей метод не доступний, то визначають концентрації тригліцеридів, холестерину і загального білка в плазмі.
3. Після підтвердження гіпотонічної гіпонатріємії слід виконати вимірювання осмоляльності сечі Uосм, а також концентрації натрію в сечі (UNa) у тому ж зразку сечі, або в окремих зразках, набраних у той самий час.
Uосм ≤100 ммоль/кг H2O — причиною гіпонатріємії є відносний надлишок води, до якого призводить полідипсія, тривале дотримання дієти з низьким вмістом натрію (напр., анорексія, харчування сухарями та чаєм чи пивом), надмірний прийом безелектролітних рідин (особливо у пацієнтів з порушеною функцією нирок).
Uосм >100 ммоль/кг H2O → оцініть UNa:
1) UNa ≤30 ммоль/л свідчить, що причиною гіпонатріємії є низький ефективний внутрішньосудинний об’єм → слід на основі клінічних даних оцінити об’єм позаклітинної води:
а) збільшений (набряки, наявність випоту в серозних порожнинах) — причиною гіпонатріємії може бути серцева недостатність, цироз печінки, нефротичний синдром;
б) зменшений (симптоми зневоднення та гіповолемії) — причиною гіпонатріємії може бути втрата води і натрію через ШКТ, шкіру чи у третій простір, або призначення діуретиків (відсутність інформації або пацієнт це приховує);
2) UNa >30 ммоль/л → слід визначити, чи немає захворювання нирок, а також, чи пацієнт приймає діуретики:
а) немає захворювання нирок, і прийом діуретиків не підтверджується → необхідно на основі клінічних даних оцінити об’єм позаклітинної води:
− в межах норми — найчастішою причиною гіпонатріємії є SIAD; інші можливі причини — дефіцит ГК (вторинний гіпокортицизм), прийом діуретиків (відсутність інформації або пацієнт це приховує), тяжкий гіпотиреоз;
− зменшений — причиною гіпонатріємії може бути блювання, дефіцит мінералокортикоїдів (первинний гіпокортицизм), прийом діуретиків (відсутність інформації або пацієнт це приховує), втрата натрію через нирки (salt-losing nephritis, вроджені та набуті тубулопатії, церебральний синдром втрати солей);
б) при наявності захворювання нирок чи прийомі діуретиків встановлення причини гіпонатріємії на підставі UNa, а також об’єму позаклітинної води може виявитися ненадійним. У таких ситуаціях можливі всі причини гіпотонічної гіпонатріємії → при диференційній діагностиці розгляньте всі доступні клінічні дані та анамнестичну інформацію.
ЛІКУВАННЯвгору
1. Алгоритм дій залежить від тяжкості гіпонатріємії, її тривалості, клінічної картини (симптоми набряку мозку, порушення волемічного статусу, а також загрози виникнення неврологічних ускладнень.
2. Симптоматична гіпонатріємія (тобто така, що протікає з набряком мозку): завжди вимагає негайного лікування, навіть тоді, коли концентрація натрію становить 125–129 ммоль/л.
3. Гіпонатріємія без клінічних симптомів вимагає в першу чергу встановлення причини. Лікування полягає в повільному підвищенні концентрації натрію до 130 ммоль/л (→нижче).
4. Чергові вимірювання концентрації натрію в сироватці крові слід виконувати за тією самою методикою.
5. Чим довше відбувався розвиток гіпонатріємії, тим довшим має бути час її коригування. Хронічну гіпонатріємію без симптомів, або лише зі слабо вираженими неврологічними проявами слід нормалізовувати дуже повільно. Задокументовану гостру гіпонатріємію (<48 год) можна нормалізовувати швидко.
6. Припиніть введення рідини, якщо в ній немає потреби, а також відмініть ЛЗ, які могли призвести до розвитку гіпонатріємії.
7. Намагайтеся усунути причину гіпонатріємії (якщо це можливо) і проводити корекцію супутніх порушень обміну калію (часто наявна гіпокаліємія).
8. Для пацієнтів з хронічною гіпонатріємією та концентрацією Na+ ≤120 ммоль/л існує ризик виникнення синдрому осмотичної демієлінізації у разі занадто швидкої нормалізації натріємії. У таких випадках швидкість зростання натріємії має становити 4–8 ммоль/л/добу та не перевищувати 10 ммоль/л у будь-якому 24-годинному періоді; якщо наявні чинники ризику цього синдрому (гіпонатріємія ≤105 ммоль/л, супутня гіпокаліємія, хронічне зловживання алкоголем, гіпотрофія, жіноча стать, прогресуюче захворювання печінки), швидкість зростання натріємії має становити 4–6 ммоль/л/добу і не перевищувати 8 ммоль/л протягом 24 год.
9. Проявіть обережність при корекції гіпонатріємії (Na+ <120 ммоль/л), викликаної тимчасовим погіршенням виділення вільної води через нирки (SIADH, гіпонатріємія з гіповолемією, особливо після прийому тіазидних діуретиків, дефіцит альдостерону чи кортизолу). У таких випадках усунення причини може викликати різке зростання кліренсу вільної води (питома вага сечі зменшується <1,009) і загрозливе швидке збільшення натріємії. Необхідно проводити моніторинг об’єму сечі — діурез >100 мл/год вказує на підвищення виведення вільної води нирками, що може призвести до небезпечного швидкого підвищення натріємії. Якщо зростання натріємії не перевищує рекомендований безпечний діапазон (→вище) → слід перервати лікування, яке збільшує натріємію, та поповнити поточні втрати води, або в/в ввести 2–4 мкг десмопресину. Якщо відбувається занадто швидке зростання натріємії (вище, аніж рекомендоване безпечне) → необхідно досягти зниження концентрації Na+ в сироватці крові шляхом інфузії 5 % р-ну глюкози в дозі 10 мл/кг м. т. протягом 1 год, або в/в інфузії зі швидкістю 3 мл/кг/год до моменту досягнення безпечної натріємії. З метою запобігання подальшої втрати води, слід призначити десмопресин 2–4 мкг в/в кожні 8 год. При вкрай швидкому зростанню натріємії можна призначити дексаметазон по 4 мг кожні 6 год впродовж 24–48 год (з метою захисту від виникнення синдрому демієлінізації).
1. Цільова концентрація натрію в процесі фармакотерапії становить 130 ммоль/л. Після досягнення цільового значення намагайтеся нормалізувати натріємію шляхом обмеження прийому води і призначення дієти з нормальним вмістом натрію та білку.
2. Розчини NaCl: зазвичай 0,9 % та 3 %.
Для оцінки приросту концентрації натрію у сироватці крові після інфузії 1 л розчину NaCl використовуйте формулу:
∆[Na] = [Na]інф – [Na]акт / CWU + 1
∆[Na] — зміна натріємії (ммоль/л), Naінф — концентрація натрію у інфузійному розчині (ммоль/л) (напр.: 0,9 % NaCl 154 ммоль Na/л, 3 % 513 ммоль/л), Naакт — наявна концентрація натрію у сироватці крові (ммоль/л), CWU — вирахувана частка загальної води організму у масі тіла (прийнято, що у дорослих осіб ця частка становить 0,6 [у чоловіків] та 0,5 [у жінок], а після 65 років відповідно 0,5 і 0,45).
Примітка: так вираховують очікуваний приріст натріємії після інфузії 1 л розчину NaCl. Якщо він становить, напр., 10 ммоль/л, а метою лікування було збільшення натріємії на 1 ммоль/л/год → необхідно перелити 100 мл протягом 1-шої години. Після контрольного визначення натріємії знову потрібно провести розрахунки (слід брати до уваги актуальну натріємію!), щоб не призвести до надмірно швидкої нормалізації. Пам’ятайте, що реальний приріст натріємії у більшості випадків є вищим, аніж розрахований по формулі.
При одночасній корекції гіпонатріємії та гіпокаліємії слід користуватися модифікованою формулою, яка враховує кількість введеного калію, котрий, у свою чергу, теж призводить до зростання натріємії:
∆[Na] = ([Naінф + Kінф] – Naакт) / (CWU + 1)
Kінф = концентрація калію у інфузійному розчині (ммоль/л)
Примітка: якщо немає доступного комерційного або приготованого лікарняними аптеками 3 % розчину NaCl, то у разі необхідності можна використовувати 10 % розчин NaCl і розбавити його 5 % розчином глюкози (напр., 30 мл 10 % NaCl розвести в 70 мл 5 % розчину глюкози, що дає 100 мл 3 % розчину NaCl); після змішування 10 % розчину NaCl і 5 % розчину глюкози в об’ємному співвідношенні 1:2 отримують 3,3 % розчин NaCl (напр., 50 мл 10 % розчину NaCl і 100 мл 5 % розчину глюкози).
3. Сечовина — призначайте п/о — 15–60 г/добу (0,25–0,5 г/кг м. т. на добу) в кілька прийомів. Викликає осмотичний діурез, збільшення виділення вільної води та зростання натріємії. Основним показанням є гіпонатріємія середнього та тяжкого ступеню, що виникає при SIADH, якщо обмеження прийому рідини неефективне чи недозволене. Неприємний, гіркий смак сечовини можна поліпшити додаванням підсолоджувачів.
4. В актуальних європейських рекомендаціях призначення ваптанів та демеклоцикліну при лікуванні гіпонатріємії не рекомендується.
1. Хронічна чи гостра гіпонатріємія з тяжкими проявами набряку мозку (блювання, надмірна сонливість, судоми, кома). Мета лікування: швидке підвищення концентрації Na+ у сироватці крові на 5 ммоль/л. У 1-шу годину в/в перелийте 150 мл 3 % розчину NaCl протягом 20 хв; при необхідності двічі повторіть у тій же дозі. Після кожної дози слід визначити концентрацію натрію в сироватці крові. Припиніть інфузію 3 % розчину NaCl, якщо після збільшення натріємії на 5 ммоль/л протягом 1-шої год симптоми набряку головного мозку були усунуті, та розпочинайте етіотропне лікування гіпонатріємії, щоб принаймні утримувати концентрацію натрію, а подальший приріст натріємії не перевищував безпечних добових діапазонів (→вище). Продовжуйте інфузію 3 % розчину NaCl, якщо немає поліпшення після збільшення натріємії на 5 ммоль/л протягом 1-шої години. Метою є зростання натріємії на 1 ммоль/л протягом кожної наступної години — використовуйте наведену вище формулу для підрахунку об’єму кожної наступної дози. Припиніть інфузію 3 % розчину NaCl, якщо є клінічне поліпшення, або якщо натріємія зросла на 10 ммоль/л порівняно з початковою, або якщо натріємія досягла 130 ммоль/л. Збереження неврологічних симптомів після збільшення натріємії на 10 ммоль/л, або до рівня 130 ммоль/л вказує на іншу причину, аніж набряк головного мозку, викликаний гіпонатріємією. Якщо 3 % розчин NaCl не доступний, то невідкладною терапією у пацієнтів з гіпонатріємією та симптомами набряку мозку може бути в/в інфузія 100–200 мл 20 % розчину манітолу.
2. Хронічна чи гостра гіпонатріємія з помірно тяжкими проявами набряку головного мозку (нудота без блювання, дезорієнтація, головний біль). Слід невідкладно в/в перелити 150 мл 3 % розчину NaCl протягом 20 хв, надалі розчин NaCl призначається з метою підвищення натріємії на 5 ммоль/л протягом 24 год. Розпочинайте етіотропне лікування та поповнюйте NaCl до досягнення концентрації натрію сироватки крові 130 ммоль/л таким чином, щоб приріст натріємії не перевищував безпечних добових діапазонів (→вище).
3. Гостра гіпонатріємія без проявів набряку мозку. Необхідно припинити (якщо можливо) введення рідини та ЛЗ, які могли спричинити розвиток гіпонатріємії. Слід встановити причину гіпонатріємії, та розпочати етіотропне лікування. Якщо концентрація натрію у сироватці крові зменшилась на >10 ммоль/л, можна одноразово в/в перелити 150 мл 3 % розчину NaCl протягом 20 хв, щоб запобігти подальшому зниженню натріємії та зменшенню ризику набряку мозку.
4. Хронічна гіпонатріємія без проявів набряку мозку. Дотримуйтеся загальних принципів лікування гіпонатріємії →вище. Перед початком лікування слід оцінити волемічний статус:
1) гіповолемія → призначають в/в інфузію 0,5–1,0 мл/кг м. т. на годину 0,9 % розчину NaCl чи т. зв. збалансованого кристалоїдного розчину (напр., розчин Рингера лактатний) до моменту нормалізації волемічного статусу. Якщо натріємія, як і раніше, <130 ммоль/л → дотримуйтеся загальних принципів лікування гіпонатріємії (→вище). Пам’ятайте про ризик стрімкого зростання кліренсу вільної води та загрозливого, швидкого підвищення натріємії після нормалізації гіповолемії.
2) гіперволемія → якщо гіпонатріємія легка чи середнього ступеню тяжкості, не слід вживати заходів, направлених тільки на нормалізацію гіпонатріємії. Принципове значення має етіотропне лікування (напр., серцевої недостатності, цирозу печінки, нефротичного синдрому, полідипсії). Обмеження введення рідини може запобігти подальшому приростові позаклітинного об’єму.
3) ізоволемія → розпочніть етіотропне лікування гіпонатріємії. При гіпонатріємії середнього та тяжкого ступеню дотримуйтеся загальних принципів лікування гіпонатріємії. Пам’ятайте про ризик стрімкого зростання кліренсу вільної води та загрозливого, швидкого підвищення натріємії у випадку встановлення причини (напр., замісна терапія глюкокортикостероїдами чи мінералокортикоїдами, зникнення причини SIADH).
Завжди дотримуйтеся загальних принципів лікування гіпонатріємії.
1. SIADH →розд. 8.2.
2. Серцева недостатність. Хронічна гіпонатріємія. Лікування полягає в обмеженні введення рідини та призначенні петльових діуретиків при гіперволемії.
3. Гіпонатріємія внаслідок прийому тіазидних діуретиків. Майже завжди це хронічна гіпонатріємія. Відміна тіазидів та нормалізація волемічного статусу може призвести до швидкого збільшення кліренсу вільної води та швидкого приросту натріємії. Необхідно протидіяти занадто швидкому зростанню натріємії → загальні принципи лікування гіпонатріємії.
4. Гіпонатріємія при дефіциті мінералокортикоїдів та/або глюкокортикостероїдів. Типово це хронічна гіпонатріємія з гіповолемією (дефіцит альдостерону) чи з ізоволемією (дефіцит кортизолу). Нормалізація гіповолемії або початок замісної терапії може призвести до швидкого збільшення кліренсу вільної води та швидкого приросту натріємії. Необхідно протидіяти занадто швидкому зростанню натріємії → загальні принципи лікування гіпонатріємії.
5. Гіпонатріємія при цирозі печінки. Типово це хронічна гіпонатріємія. Для підвищення натріємії обов’язковою умовою є обмеження введення рідини до меншого, аніж добовий діурез, об’єму (зазвичай <750 мл/добу). З метою підвищення діурезу найефективнішим є призначення петльових діуретиків у поєднанні зі спіронолактоном.
6. Гіпонатріємія, викликана тяжким, тривалим фізичним навантаженням. Гостра гіпонатріємія з неврологічними проявами внаслідок набряку мозку, які типово виникають по завершенню навантаження. Це особлива форма транзиторного синдрому SIADH. Якщо є неврологічні прояви, необхідно діяти як у випадку набряку мозку (слід в/в перелити 150 мл 3 % розчину NaCl протягом 20 хв, при необхідності двічі повторити). Водний діурез, що виникає по завершенню навантаження, веде до швидкої нормалізації натріємії. Профілактика полягає у прийомі рідини під час фізичного навантаження лише при спразі та об’ємом ≤400–800 мл/год.
7. Синдром церебральної втрати солі (cerebral salt-wasting syndrome). Рідкісний стан, що виникає у пацієнтів з внутрішньочерепною патологією (напр., субарахноїдальний крововилив). Характерні порушення: гіпотонічна гіпонатріємія, дуже висока концентрація натрію в сечі, низька концентрація сечової кислоти у сироватці крові, ортостатична гіпотензія, а також знижений центральний венозний тиск. Високий об’єм сечі. Дотримуйтеся загальних принципів лікування гіпонатріємії. Поповнюйте дефіцит води і натрію.
УСКЛАДНЕННЯвгору
Небезпечним ускладненням, яке може розвинутися під час лікування хронічної гіпонатріємії, є синдром осмотичної демієлінізації. Симптоми з’являються протягом кількох днів: раптовий розвиток тетраплегії, псевдобульбарний параліч, судоми, кома, навіть смерть.
ПРОГНОЗвгору
Непевний у випадку важкої гіпонатріємії з тяжкими симптомами набряку мозку, та якщо розвивається синдром осмотичної демієлінізації — може виникнути стійке ушкодження мозку. У всіх інших випадках прогноз залежить від причини гіпонатріємії.