Estado en el cual el paciente evacúa heces de consistencia disminuida (líquidas o semilíquidas; tipo 6-7 según la escala de heces de Bristol →fig. 1.9-1) con una frecuencia (≥3/d) o cantidad (>200 ml/d) aumentada.
Patogenia y causas
PERSPECTIVA LATINOAMERICANA
En América Latina, un alto porcentaje de los casos de diarrea se debe a los problemas de higiene y acceso limitado a agua potable.
1. Mecanismos:
1) Malabsorción en el intestino delgado o el intestino grueso, causada por:
a) reducción de la superficie de absorción o por alteración en el mecanismo de transporte en el epitelio
b) presencia en la luz intestinal de sustancias no absorbibles osmóticamente activas (diarrea osmótica), que provoca el tránsito de líquido hacia la luz del tracto digestivo a favor del gradiente osmótico
c) tránsito intestinal acelerado (motilidad acelerada).
2) Aumento de la secreción de electrólitos y agua en el intestino delgado o el intestino grueso (diarrea secretora). Es debido a la activación del mecanismo de transporte en el epitelio intestinal o de las fibras del sistema nervioso, lo cual es causado por:
a) enterotoxinas bacterianas
b) mediadores inflamatorios (adenosina, histamina, serotonina, peróxido de hidrógeno, factor activador de plaquetas [PAF], leucotrienos, prostaglandinas, citoquinas); normalmente la diarrea inflamatoria está acompañada de malabsorción originada por el daño epitelial y por la reducción de la superficie absorbente
c) enterohormonas.
2. Clasificación y causas:
1) Diarrea aguda (≤14 días):
a) infecciones del tracto digestivo o ingesta de toxinas bacterianas (>90 % de los casos de diarrea aguda)
b) reacciones adversas a medicamentos (la causa más común de diarrea no infecciosa): antibióticos de amplio espectro, fármacos antiarrítmicos (β-bloqueantes, diltiazem), antihipertensivos (p. ej. IECA, diuréticos), AINE, teofilina, antidepresivos (inhibidores de la recaptación de serotonina), fármacos citostáticos (con mayor frecuencia fluorouracilo, irinotecán, mitomicina), H2-bloqueantes, neutralizadores del ácido clorhídrico (hidróxido de magnesio), metformina, hormonas tiroideas, abuso de laxantes (por lo general la suspensión produce remisión de la diarrea en 24-48 h)
c) toxinas: intoxicación por hongos (p. ej. α-amanitina contenida en la Amanita phalloides), insecticidas (fosfatos orgánicos), alcohol etílico, arsénico
d) hipersensibilidad alimentaria
e) colitis isquémica, diverticulitis aguda.
2) Diarrea crónica (≥30 días; si dura 14-29 días, recibe la denominación de diarrea persistente): rara vez está causada por infecciones del tracto digestivo (excepto en pacientes con inmunodeficiencia). >90 % de los casos está en relación con enfermedades inflamatorias intestinales, cáncer de colon o síndrome del intestino irritable:
a) diarrea secretora: medicamentos (causa más frecuente), laxantes estimulantes del peristaltismo (bisacodilo, antranoides, aloe) y otros (como en diarrea aguda); toxinas (abuso crónico del alcohol, arsénico); ácidos biliares (por malabsorción a nivel del íleon, p. ej. en el síndrome de sobrecrecimiento bacteriano, inflamaciones o tras resección ileal); ácidos grasos de cadena corta (producidos en el colon por la fermentación de los disacáridos [en la intolerancia] y fibra alimentaria no absorbidos); tumores secretores de hormonas (neoplasia neuroendocrina [NEN] que secreta serotonina con metástasis hepáticas [síndrome carcinoide], vipoma, gastrinoma, adenoma velloso, carcinoma medular de tiroides, mastocitosis)
b) diarrea osmótica: medicamentos (laxantes del grupo de agentes osmóticos como sulfato de magnesio, polietilenglicol y macrogoles, lactulosa; neutralizadores del ácido clorhídrico como hidróxido de magnesio; orlistat, uso crónico de colchicina, colestiramina, neomicina, biguanidas, metildopa), algunos alimentos dietéticos y productos de confitería que contienen sorbitol, manitol o xilitol, deficiencia de lactasa (intolerancia a la lactosa) u otras disacaridasas (primaria [congénita, p. ej. intolerancia a la lactosa en adultos], o secundaria como resultado de infecciones y procesos inflamatorios intestinales), síndrome del intestino corto y fístulas intestinales
c) esteatorrea: trastornos digestivos (insuficiencia pancreática exocrina [enfermedad inflamatoria crónica, neoplasias, fibrosis quística], síndrome de sobrecrecimiento bacteriano en el intestino delgado, enfermedades hepáticas colestásicas), malabsorción (enfermedad celíaca, giardiasis, enfermedad de Whipple, isquemia intestinal, abetalipoproteinemia, linfangiectasia intestinal y otras causas de enteropatías perdedoras de proteínas)
d) diarrea inflamatoria: enfermedad inflamatoria intestinal (colitis ulcerosa, enfermedad de Crohn); colitis microscópica, isquémica y por radiación (p. ej. tras la radiación de los órganos intraabdominales), hipersensibilidad alimentaria, inmunodeficiencias primarias y secundarias, neoplasias intestinales (p. ej. cáncer de colon), medicamentos (citostáticos, ciclosporina, AINE, estatinas, H2-bloqueantes, ticlopidina, IBP, oro), protozoos intestinales (Giardia intestinalis, Entamoeba histolytica, Cryptosporidium parvum, Cystoisospora, Cyclospora), invasión de parásitos intestinales
e) tránsito intestinal acelerado (aumento de la motilidad: síndrome del intestino irritable, hipertiroidismo, fármacos procinéticos [metoclopramida, cisaprida]).
Diagnóstico
En cada caso hay que evaluar el grado de deshidratación. Si no presentan síntomas ni signos característicos y los datos de la anamnesis no indican una causa no infecciosa (p. ej. medicamentosa) → asumir que la diarrea aguda es debida a infección del tracto digestivo o a intoxicación alimentaria. Si los síntomas persisten o empeoran a pesar de un tratamiento adecuado y la diarrea se prolonga (>10-14 días), o los episodios de diarrea se repiten con frecuencia → considerar las causas de diarrea crónica y proceder al diagnóstico adecuado (→fig. 1.9-2). Manejo de la diarrea aguda infecciosa →fig. 4.27-1.
En la diarrea crónica determinar el aspecto de las heces y la naturaleza de la diarrea, lo que ayudará a reducir la lista de las posibles causas. Mantener al paciente en ayunas para determinar la naturaleza de la diarrea. El diagnóstico se confirma de manera definitiva con la determinación de la concentración de sodio (Na en heces), la brecha osmótica (brecha osmótica [mOsm/l] = osmolalidad fecal marcada por el osmómetro – 2 × [Na en heces + K en heces] o también 280 – 2 × [Na en heces + K en heces]) y el contenido de sustancias reductoras en las heces (valor normal <0,25 %).
Excluir la pseudodiarrea: deposiciones frecuentes de pequeñas cantidades de heces líquidas de color marrón. Es típica la incontinencia fecal relacionada con la ocupación fecal y la distensión del colon, por la acumulación de restos fecales en el recto asociado al estreñimiento grave, o a la estenosis del colon a nivel del sigma (y menos frecuentemente a nivel del recto) de causa orgánica, incluyendo neoplasias.
1. Diarrea secretora: las heces son muy abundantes (hasta varios litros por día), acuosas, contienen una concentración de sodio >70 mmol/l y se caracterizan por un bajo valor de la brecha osmótica (<50 mOsm/l). Por lo general no hay dolor abdominal. Aunque se mantenga al paciente en ayunas no se reducen ni el número ni el volumen de las deposiciones (la diarrea despierta al paciente por la noche). Son una excepción los casos de resección colorrectal y las fístulas intestinales (síndrome de intestino corto, anatómico o funcional), en los cuales la diarrea se intensifica tras la alimentación oral o enteral.
2. Diarrea osmótica: las deposiciones se caracterizan por un alto valor de la brecha osmótica (>125 mOsm/l) y niveles de sodio <70 mmol/l. Las heces líquidas y espumosas con un pH <5,5 y con un contenido en sustancias reductoras >0,5 % suelen deberse a alteraciones digestivas por disacáridos. La diarrea osmótica cede en ayunas y tras el cese de ingesta de sustancias osmóticamente activas.
3. Esteatorrea: las heces son grasientas, brillantes, pastosas, difíciles de eliminar del inodoro con agua y tienen un olor pútrido. Se pueden hacer pruebas de cuantificación de grasa en heces. Es útil la determinación de elastasa-1 fecal (una concentración < 200 µg/g indica que la esteatorrea se debe a la insuficiencia pancreática exocrina).
4. Diarrea inflamatoria: puede manifestarse por la presencia de sangre en las heces, un gran recuento de leucocitos y/o una prueba positiva para la presencia de calprotectina o lactoferrina fecal. Puede estar acompañada de síntomas sistémicos de reacción inflamatoria (fiebre, elevación de reactantes de fase aguda [proteína C-reactiva], aumento de VHS) o eosinofilia periférica (p. ej. en la diarrea alérgica) e hipoalbuminemia.
5. Deshidratación: es la complicación principal de la diarrea aguda y crónica. Su nivel determina la forma e intensidad del tratamiento con líquidos (VO o iv., en el ámbito ambulatorio u hospitalario, así como la cantidad de líquidos a administrar). Los resultados más precisos se obtienen al comparar la masa corporal actual del paciente con la medición más reciente previa a la enfermedad: la intensidad de deshidratación se expresa como porcentaje de la reducción de la masa corporal sufrida, lo que determina el volumen de líquidos a reponer durante la rehidratación. También se puede estimar el grado de deshidratación basándose en los síntomas clínicos. Grados de deshidratación:
1) Sin rasgos de deshidratación (pérdida de <3 % de mc.): no hay signos ni síntomas de deshidratación.
2) Leve (pérdida de 3-5 % de mc.): sed intensificada (no en personas de edad avanzada, que sufren un déficit en la percepción de la sed), sequedad de la mucosa oral.
3) Moderada (pérdida de entre >5 % y <10 % de mc.): aumento evidente de la sed, sequedad de la mucosa oral, ojeras, oliguria, hipotensión ortostática, llenado capilar prolongado (>2 s; el signo más sensible; tras aplicar presión en el lecho ungueal con el fin de provocar anemización capilar y a continuación liberar la presión, la coloración rosada debe recobrarse en <2 s), en la exploración abdominal el pliegue cutáneo se recupera lentamente.
4) Grave (≥10 % de mc.): signos de deshidratación moderada y además manifestaciones de shock hipovolémico.
6. Trastornos electrolíticos y acidosis metabólica: se deben realizar las pruebas adecuadas en caso de diarrea crónica y si se considera la rehidratación iv.
Tratamiento sintomático
1. Indicaciones para la hospitalización (necesidad de rehidratación iv.):
1) deshidratación grave (pérdida de ≥10 % de mc. o manifestaciones de shock hipovolémico)
2) síntomas de deshidratación en pacientes de edad avanzada; a menudo los enfermos no experimentan sed e ingieren una cantidad insuficiente de líquidos
3) el estado general del paciente es grave
4) imposibilidad de rehidratación VO: vómitos persistentes, íleo paralítico
5) fracaso en la rehidratación oral (los síntomas de deshidratación empeoran a pesar de la ingesta oral de una cantidad adecuada de líquidos o existen dificultades para beber la cantidad necesaria de líquido)
6) complicaciones de la diarrea infecciosa
7) fiebre tifoidea, fiebres paratifoideas (A, B, C), cólera.
2. Hidratación: el método básico de tratamiento sintomático de la diarrea. La mayoría de los enfermos con deshidratación leve o moderada (pérdida de <10 % de mc.) pueden rehidratarse VO de forma ambulatoria. Suele ser suficiente la ingesta de líquidos (agua, jugos diluidos en agua [p. ej. jugo de manzana diluido en agua en proporción 1:1], bebidas isotónicas, sopas) y de sal común (p. ej. galletas saladas). No se recomienda la ingesta de caldos a base de carne y verduras. Para hidratar a niños y personas de edad avanzada con diarrea grave, se recomienda utilizar una solución hipoosmolar (osmolaridad 245 mOsm/l) de rehidratación oral que contenga glucosa y electrólitos (SRO), con la siguiente formulación: 75 mmol/l de sodio, 20 mmol/l de potasio, 65 mmol/l de cloruros, 10 mmol/l de citratos y 75 mmol/l de glucosa. Se tolera mejor una SRO fresca (enfriada en el frigorífico), administrada con frecuencia y en pequeñas cantidades. El tratamiento con líquidos incluye dos fases.
1) Reposición de las carencias (rehidratación): durante las primeras 3-4 h administrar (a menudo y en pequeñas cantidades) solo SRO, en un volumen igual a la masa corporal perdida estimada (el enfermo debe ingerir líquidos hasta que su sed quede saciada):
a) sin signos de deshidratación: hasta ~20 ml/kg
b) deshidratación leve: ~50 ml/kg
c) deshidratación moderada: 50-100 ml/kg
d) el volumen calculado debe aumentarse según las eventuales pérdidas corrientes: 5 ml/kg después de cada deposición diarreica y 2-5 ml/kg después de cada episodio de vómitos.
Cada 1 ºC adicional por encima de la temperatura corporal normal aumenta el requerimiento de líquidos en un 15 %.
Deshidratación grave (pérdida de ≥10 % de mc.), síntomas de shock u obstrucción del tracto digestivo → hospitalización inmediata e infusión de cristaloides (solución de Ringer, NaCl al 0,9 %) 20-40 ml/kg iv. Una vez estabilizado el enfermo (normalización del pulso y de la presión arterial, mejoría del estado de conciencia, resolución de la obstrucción), ir reponiendo las carencias estimadas de líquidos en función de la mejoría obtenida, continuando iv. o bien VO en forma de SRO (→más arriba).
2) Tratamiento de mantenimiento: se debe seguir administrando SRO para reponer las pérdidas de agua y electrólitos con las heces y el vómito (→más arriba), y comenzar la nutrición (realimentación). Además, el enfermo debe tomar SRO o líquidos neutros (sin limitación hasta satisfacer la sed) en un volumen equivalente a la necesidad básica diaria de líquidos (restando el volumen de los alimentos ingeridos). Continuar administrando SRO hasta la desaparición de la diarrea.
3. Tratamiento de otros trastornos: si fuera necesario (por lo general en enfermos con deshidratación grave), se deben tratar: acidosis metabólica, hipernatremia, hiponatremia, hipopotasemia, hipocalcemia, hipomagnesemia. Lo más común es la deshidratación isotónica. En la diarrea crónica también han de tratarse: desnutrición, déficit de vitaminas y de oligoelementos.
4. Antidiarreicos:
1) Loperamida VO: derivado opiáceo; enlentece el peristaltismo intestinal, aumenta la absorción de agua y reduce el número de deposiciones. Considerar como tratamiento adyuvante en enfermos inmunocompetentes de >18 años con diarrea acuosa sin fiebre o con fiebre leve. En adolescentes y adultos es bien tolerada, hay poco riesgo de reacciones adversas. Iniciar con una sola dosis de 4 mg VO, seguida de 2 mg tras cada deposición de diarrea (máx. 16 mg/d). Está contraindicada en caso diarrea sanguinolenta o fiebre alta.
2) Diosmectita VO: 3 g 2-3 × d, con eficacia poco documentada.
PERSPECTIVA LATINOAMERICANA
La diosmectita está disponible en muy pocos países de América Latina (como p. ej. México).
FIGURAS

Fig. 1.9-1. Escala de heces de Bristol
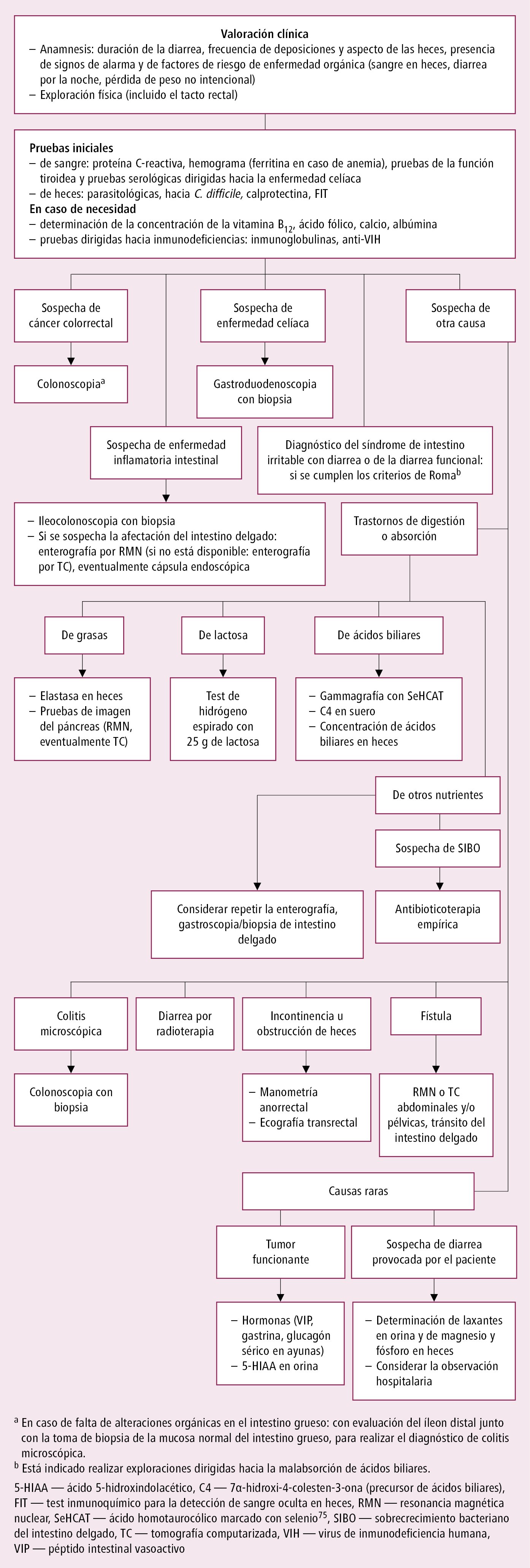
Fig. 1.9-2. Algoritmo diagnóstico de diarrea crónica (a partir de las guías de la BSG 2018, modificado)
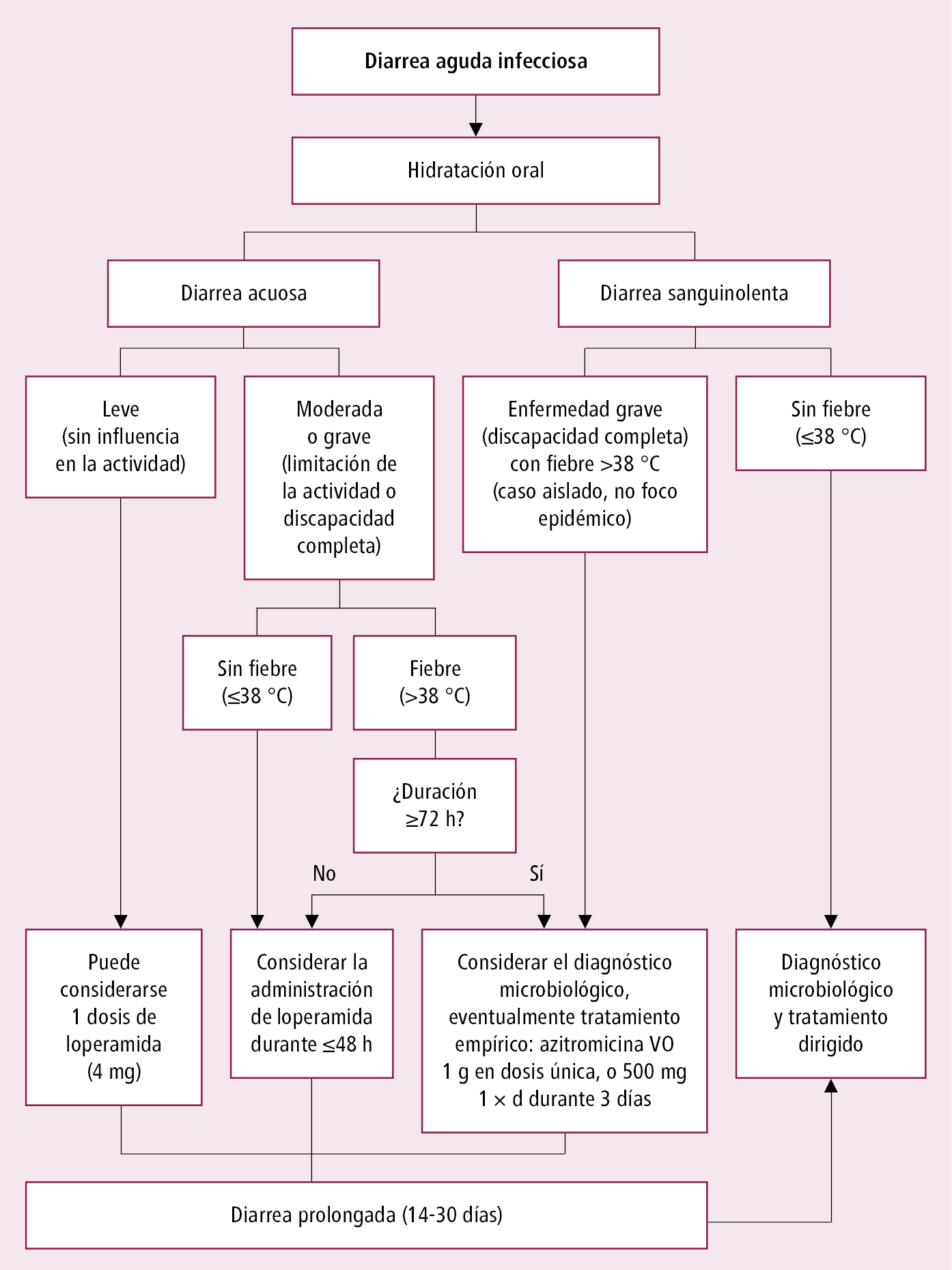
Fig. 4.27-1. Algoritmo sobre el manejo de la diarrea infecciosa aguda (excluyendo la diarrea del viajero; a partir de las guías del ACG 2016; modificado)
 Español
Español
 English
English
 українська
українська







