DefiniciónArriba
La ansiedad es un sentimiento natural de temor ante una amenaza, que permite identificarla y adoptar una respuesta adecuada. Si la causa del peligro es reconocida, se utiliza el concepto de miedo, y si es difícil de precisar, se usa el concepto de ansiedad. Los estados patológicos se caracterizan por una respuesta inadecuada ante la causa que origina el sufrimiento y dificulta el funcionamiento.
Cuadro clínico y diagnósticoArriba
El miedo y la ansiedad tienen los siguientes componentes:
1) cognitivo: pensamientos sobre una amenaza concreta (no aparece en la ansiedad)
2) somático: una reacción de alarma en forma de estimulación del sistema simpático (dilatación de las pupilas, taquicardia, disminución de la actividad del sistema digestivo, inhibición de la salivación junto con palidez, tensión muscular y expresión facial que refleja miedo), la cual incrementa las demandas de oxígeno y energía en los tejidos y, por lo tanto, permite que el cuerpo reaccione ante el peligro
3) emocional: sensación de temor, terror, pánico
4) conductual: aislamiento, huida o lucha.
El miedo y la ansiedad tienen diferente intensidad y no todos sus componentes deben aparecer juntos en cada caso.
Principales tipos de ansiedad y temor
1. Miedo como una reacción natural adaptativa o una respuesta a un peligro, conflicto o estrés inmediatos.
2. Ansiedad primaria: síntoma predominante de los trastornos psicogénicos. Formas:
1) fóbica: ansiedad aislada asociada a un determinado estímulo, que tiene una intensidad desproporcionada y que conduce a evitar el contacto con los estímulos percibidos como amenazantes; se presenta en las fobias
2) paroxística: se presenta súbitamente y se mantiene durante varias decenas de minutos; se manifiesta en los trastornos de ansiedad con crisis de pánico (trastorno de pánico)
3) generalizada: ansiedad persistente, de intensidad variable, caracterizada por síntomas excesivos; se manifiesta en los trastornos de ansiedad generalizados
4) relacionada con quejas sobre síntomas somáticos, los cuales no encuentran confirmación en el examen médico: se manifiesta en los trastornos de ansiedad bajo la forma somática
5) relacionada con eventos estresantes; se presenta en la reacción aguda al estrés, en los trastornos adaptativos y en los trastornos por estrés postraumático (actualmente el DSM 5 agrupa los trastornos mencionados en la categoría de trastornos relacionados con traumas y factores estresantes, separada de la categoría trastornos de ansiedad).
3. Ansiedad secundaria: síntoma de otras enfermedades y trastornos: psiquiátricos (en el curso de la depresión, esquizofrenia, trastornos de base orgánica), somáticos, relacionados con el consumo de sustancias psicoactivas o por efectos colaterales de diversos medicamentos.
Criterios diagnósticos
Esquema diagnóstico de los trastornos psicogénicos según la CIE-10 →fig. 23.5-1.
1. Trastornos de ansiedad generalizados. Temores irreales:
1) concernientes a muchas situaciones de la vida, difíciles de controlar (más frecuentemente las que podrían suceder en el futuro)
2) duración de ≥6 meses
3) acompañados por ≥3 de los siguientes síntomas: inquietud o sentimiento de tensión interna, fatiga fácil, dificultades en la concentración de la atención o sensación de vacío en la cabeza, irritabilidad, tono muscular aumentado, insomnio.
2. Trastornos de ansiedad con crisis de ansiedad. Ataques de pánico recurrentes e inesperados, acompañados de:
1) temores persistentes por la aparición de un siguiente ataque
2) preocupación por las posibles consecuencias de los ataques de pánico (pérdida de control, amenaza a la vida)
3) cambios en la conducta relacionados con los ataques.
3. Trastornos de ansiedad en forma de fobia; determinadas situaciones provocan:
1) una ansiedad excesiva o irracional que aparece durante el contacto directo con ellas
2) un miedo excesivo ante el contacto con ellas
3) su evitación.
Agorafobia: se refiere a la estancia en un lugar del que es difícil salir o en el cual es difícil conseguir ayuda en caso de surgir problemas de salud. Fobia social: se da en situaciones en las que la persona podría ser observada por otra gente. Fobias específicas (aisladas). Se caracterizan por un temor irracional frente a determinados objetos o situaciones: animales, naturaleza (altura, tormenta, etc.), ver sangre, ciertas circunstancias (p. ej. claustrofobia), otros acontecimientos (p. ej. enfermedades, caídas).
4. Reacción aguda al estrés:
1) exposición al impacto de una situación estresante de fuerza excepcional
2) aparición inmediata (≤1 h) de síntomas
3) aparición de síntomas vegetativos
4) aislamiento, desorientación, trastornos de la atención o conductas inadecuadas
5) en caso de desaparición del impacto del factor estresante, los síntomas desaparecen en algunas horas, y en caso de su persistencia en 2 días.
5. Trastorno de estrés postraumático:
1) exposición al impacto de una situación estresante de fuerza excepcional
2) evocaciones persistentes y recurrentes indeseadas de la situación traumática
3) tendencia a evitar situaciones que se asocian al trauma
4) incapacidad de reproducir los eventos traumáticos y/o síntomas de sensibilidad psíquica aumentada.
6. Trastornos obsesivos-compulsivos: se presentan pensamientos obsesivos (obsesiones): ideas, imágenes, impulsos para la acción que irrumpen en la conciencia de manera estereotipada y/o actos compulsivos (compulsiones), es decir, conductas recurrentes estereotipadas y múltiples.
7. Trastornos adaptativos: síntomas de trastornos neuróticos y/o trastornos depresivos que no cumplen con los criterios de ninguno de ellos, que se desarrollan dentro del primer mes de un cambio vital importante.
8. Trastornos disociativos (conversivos): existencia de un vínculo entre una situación estresante o ante una necesidad, con la aparición de síntomas en forma de amnesia, fuga (el paciente se desplaza inesperadamente, comportándose de forma relativamente normal, pero no recordando nada sobre sí mismo), estupor (disminución o ausencia de movimientos voluntarios, del habla y de la reacción adecuada a la luz, al ruido o al tacto), trance (estados alterados de la conciencia con cambios en el sentido de identidad, estrechamiento de la conciencia y limitación de los movimientos), posesión (sensación de ser poseído por un espíritu, fuerza u otra persona), trastornos disociativos del movimiento (pérdida o limitación de la capacidad de ejecución de los movimientos voluntarios), convulsiones, anestesia o pérdida de la sensibilidad y otros, o síntomas mixtos.
9. Trastornos manifestados en forma somática (somatoformes):
1) trastornos somatomorfos (con somatización; comprende a los trastornos psicosomáticos complejos):
a) quejas persistentes de larga duración de síntomas somáticos, carentes de causa somática
b) la concentración en los síntomas provoca sufrimiento y conduce a numerosas consultas, a pesar de las afirmaciones de los médicos de que no existe una base física para esas dolencias
c) se presentan manifestaciones gastrointestinales, cardiovasculares, urogenitales, dermatológicos o dolor
2) trastornos manifestados bajo la forma somática, indiferenciados: síntomas que cumplen parcialmente los criterios de los trastornos somatomorfos
3) trastornos hipocondríacos: preocupación excesiva por el propio estado de salud física y una interpretación errónea de fenómenos naturales como síntomas de enfermedades
4) trastornos autónomos: síntomas de excitación autonómica, interpretados por el paciente como síntomas de una enfermedad (neurosis cardíaca, del estómago, síndrome de colon irritable, etc.)
5) dolor psicógeno persistente: quejas que no se explican en su totalidad por el estado somático.
10. Otros trastornos neuróticos: diagnosticados raramente, p. ej.:
1) neurastenia: quejas de una sensación incrementada de fatiga posterior a un esfuerzo intelectual o físico
2) síndrome de despersonalización-desrealización: sensación de cambios de la psicología propia, del propio cuerpo o del entorno; a diferencia de las sensaciones psicóticas parecidas, el paciente sabe que sus experiencias son "anormales".
11. El DSM 5 (de la Asociación Americana de Psiquiatría) para el trastorno de ansiedad incluye otra clasificación:
1) trastornos de ansiedad
2) trastorno obsesivo-compulsivo y trastornos relacionados
3) trastornos relacionados con trauma y factores de estrés
4) trastornos disociativos
5) trastornos de síntomas somáticos y trastornos relacionados.
TratamientoArriba
Principios generales
1. Miedo: habitualmente se requiere tan solo apoyo, proporcionando al sujeto una información adecuada. Si esto no es suficiente → utilizar intervenciones psicoterapéuticas preliminares y, en última instancia, benzodiazepinas.
2. Ansiedad secundaria: empezar siempre por el tratamiento de la causa de la enfermedad básica (somática, psíquica) o corregir la farmacoterapia que causa síntomas de ansiedad secundaria. No iniciar un tratamiento farmacológico sintomático (contra la ansiedad) sin antes esclarecer las dudas diagnósticas concernientes a la base primaria (somática o psíquica), debido a que la atenuación de la ansiedad puede dificultar o encubrir el proceso diagnóstico posterior (de modo similar que la administración de un medicamento analgésico puede dificultar el diagnóstico diferencial del abdomen agudo).
3. Ansiedad primaria: una ansiedad que aparece de súbito o que aumenta significativamente durante el curso de trastornos psicogénicos es generalmente consecuencia de las dificultades para adaptarse a la nueva situación, que pueden ser la causa de los trastornos adaptativos, de la reacción aguda al estrés, de los trastornos de estrés postraumáticos, de los trastornos disociativos/conversivos, así como de la intensificación de otras formas de trastornos psicogénicos. De importancia básica son: una anamnesis precisa, un diagnóstico correcto, intervenciones psicoterapéuticas que ayuden a encontrar soluciones a los problemas que provocan ansiedad, o la derivación a la consulta psiquiátrica.
4. En el procedimiento médico es muy importante el conocimiento de los siguientes hechos:
1) la ansiedad fóbica aparece en el contacto con la situación que la provoca; puntualmente desaparece cuando se resuelve esta situación
2) el ataque de pánico aumenta durante ~10 min y después cede espontáneamente de modo gradual durante ~1 h; el temor a la siguiente crisis a menudo se puede atenuar a través de una adecuada información sobre el trastorno diagnosticado, exámenes y los métodos de tratamiento
3) la reacción aguda al estrés presenta un cuadro sintomático dinámicamente cambiante y una tendencia a la remisión espontánea
4) los trastornos por estrés postraumático están relacionados con una situación que ya ha tenido lugar previamente; no hay medicamentos eficaces que atenúen rápidamente los síntomas (en la práctica se trata de medicar al paciente según los síntomas predominantes o discapacitantes, p. ej. prazosina para las pesadillas o antidepresivos para los síntomas depresivos)
5) los trastornos disociativos/conversivos y el síndrome de despersonalización-desrealización son la respuesta a una situación difícil de manejar (actualmente el DSM 5 agrupa los trastornos mencionados en la categoría de trastornos relacionados con traumas y factores estresantes, separada de la categoría trastornos de ansiedad).
5. El abordaje más recomendable para el paciente es el integral (farmacoterapia y algún tipo de intervención psicoterapéutica). Se debe implementar la intervención psicoterapéutica más adecuada para el paciente, seleccionada en colaboración con el mismo (y no por decisión propia del médico). La terapia cognitivo-conductual destaca como una de las psicoterapias con evidencia sólida en la eficacia del tratamiento de los trastornos de ansiedad.
6. La derivación a la consulta psiquiátrica todavía es percibida de una manera negativa por muchas personas. Por eso, para minimizar este prejuicio, durante la exploración física se debe informar al paciente que sus dolencias exigen ser diferenciadas, entre otras, de los trastornos de ansiedad o de los trastornos somatoformes, etc.
Intervenciones psicoterapéuticas tempranas
El objetivo es fortalecer la sensación de seguridad y mejorar el funcionamiento del paciente. La acción consiste en una definición más precisa de las principales dificultades del paciente y en brindar el apoyo necesario para que las supere.
1. Explicar el carácter patológico de los síntomas y discutir las posibilidades de tratamiento.
2. Acoger las expectativas del paciente concernientes a proporcionarle una ayuda adecuada: otorgar una sensación de seguridad.
3. Procurar que el paciente reconozca que no consigue manejar por su cuenta los problemas que no producen dificultades para una persona sana.
4. Ayudar a encontrar una solución a las dificultades que provocaron los síntomas.
5. Darle ánimo al paciente a través de la demostración de sus fortalezas.
6. Fortalecer en el paciente una mayor confianza en sus propias posibilidades, especialmente en las áreas en las que está disminuida de manera desproporcionada.
7. Facilitar la reducción de las emociones negativas a través de su expresión verbal y no verbal, tales como el llanto espontáneo u otras.
8. Interactuar (en la medida de lo posible) con el entorno cercano del paciente para disminuir las dificultades que provocaron la manifestación de los síntomas.
Farmacoterapia
1. La farmacoterapia en la ansiedad aguda tiene importancia secundaria, debido a que las intervenciones psicoterapéuticas sencillas, en la mayoría de los casos, atenúan eficazmente la ansiedad y son un punto de partida para las acciones terapéuticas a largo plazo. Se debe utilizar solo después del fracaso de las intervenciones psicológicas (después de ≥30 min).
2. En caso de ansiedad aguda que no cede a pesar de las intervenciones psicoterapéuticas → utilizar benzodiazepinas (preparados →tabla 23.4-1) VO o IM, hasta el momento de la consulta psiquiátrica, la cual constituirá la base del tratamiento posterior. Si existen contraindicaciones para administrar benzodiazepinas → utilizar hidroxizina, y si predominan síntomas vegetativos de ansiedad → propranolol (p. ej. 10 mg) VO.
3. Varios antidepresivos han demostrado cierta eficacia en el maneo farmacológico de los trastornos de ansiedad, siendo más utilizados los inhibidores selectivos de la recaptación de serotonina (ISRS) e inhibidores de la recaptación de serotonina y noradrenalina (IRSN), dada su mayor tolerabilidad.
TABLAS Y FIGURAS
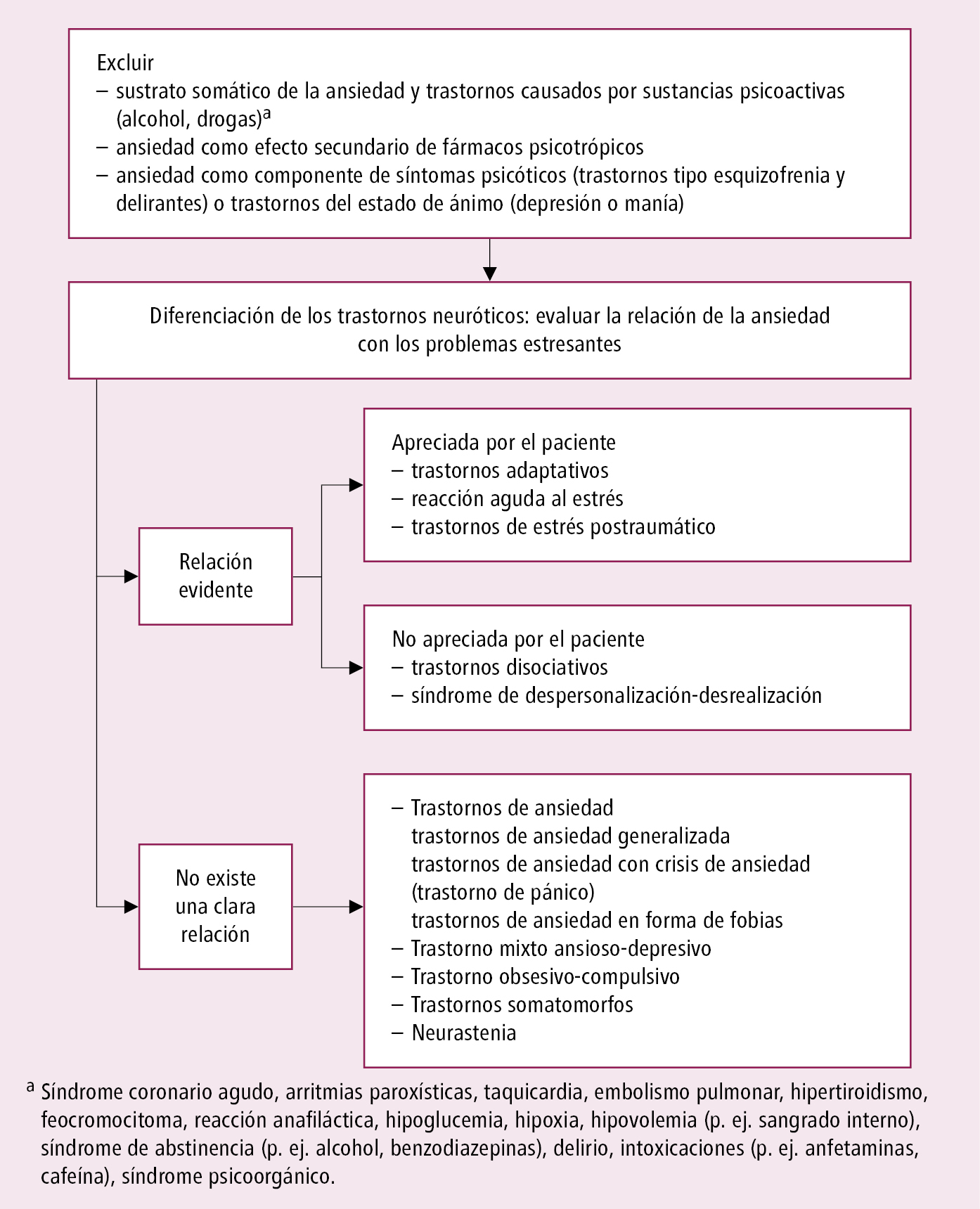
Fig. 23.5-1. Esquema diagnóstico de los trastornos psicogénicos a partir de la CIE-10
Benzodiazepinas utilizadas en el tratamiento de las conductas agresivas y ansiedada
|
Nombre internacional y preparados
|
Dosis mínima y rango
|
Farmacocinética
|
|
De acción rápida
|
|
Alprazolam VO
|
0,25 mg; 0,5-10 mg 2-4 × d, preparado de liberación lenta 2 × d
|
tmáx 1-2 h (preparado de liberación lenta 5-11 h)
t0,5 9-20 h
|
|
Lorazepam VO
o IM/iv.
|
1 mg; 1-6 mg
3 × d
|
tmáx 1-2 h
t0,5 8-24 h
|
|
Oxazepam VO
|
10 mg; 30-120 mg 3-4 × d
|
tmáx 1-4 h
t0,5 3-25 h
|
|
De acción intermedia
|
|
Bromazepam VO
|
3 mg; 6-30 mg 2-3 × d
|
tmáx 0,5-4 h
t0,5 8-30 h
|
|
Clobazam VO
|
10 mg; 20-30 mg 2 × d
|
tmáx 0,25-4 h
t0,5 10-37 h
|
|
De acción prolongada
|
|
Clordiazepóxido VO
|
5 mg; 10-150 mg 3-4 × d
|
tmáx 1-4 h
t0,5 50-100 h (metabolitos activos)
|
|
Diazepamb VO; IM/iv.;
VR
|
2 mg; 5-40 mg 2-4 × d
|
tmáx 0,5-2 h (tras la administración VO), 30 min (tras la administración VR)
t0,5 20-100 h (metabolitos activos)
|
|
Clonazepamb VO/IM/iv.
|
0,5 mg; 1-6 mg 2 × d
|
tmáx 1-4 h
t0,5 19-60 h
|
|
Clorazepatob VO; IM/iv.
|
5 mg; 15-60 mg 2-4 × d
|
tmáx 0,5-2 h (tras la administración VO)
tras la administración IM o iv. el inicio de la acción a los 15 min; t0,5 de metabolitos activos hasta 100 h
|
|
Medazepamb VO
|
10 mg; 10-30 mg 2-3 × d
|
tmáx 1-2 h
t0,5 5-80 h (metabolitos activos)
|
|
a La información de la literatura concerniente a la farmacocinética y a la dosificación no es completamente congruente.
b Medicamentos considerados como de absorción rápida.
Nota: principios generales de utilización de las benzodiazepinas (también en el texto).
1. Utilizar la menor dosis eficaz. En condiciones de intervención inmediata o en el hospital iniciar con la dosis mínima y observar la reacción del paciente (considerar la tmáx). En caso necesario incrementar la dosis hasta alcanzar el efecto esperado (habitualmente en ~1 h). Al prescribir una benzodiazepina para ser utilizada por algunos días, considerar la acumulación del medicamento en el organismo (la t0,5 incluso en las benzodiazepinas de acción rápida alcanza más de diez horas).
2. Todas las benzodiazepinas, después de rebasar cierta dosis (individualmente variable), provocan sedación excesiva y posteriormente sueño.
3. El límite superior de las dosis medias puede ser superado, p. ej. en la impregnación rápida con benzodiazepinas en el tratamiento de un síndrome de abstinencia alcohólica y durante una tranquilización rápida. En estos casos establecer la dosis y el tiempo de administración de la siguiente dosis del medicamento sobre la base de la observación detallada de la reacción del paciente a las dosis anteriores.
4. En los pacientes con disfunción hepática utilizar benzodiazepinas de acción rápida.
5. Instruir al paciente que, después de haber recibido benzodiazepinas, no debe conducir coche ni otro vehículo mecánico.
6. Antes de inyectar benzodiazepinas en inyección consultar el método de preparación en la ficha técnica.
tmáx — tiempo para alcanzar la concentración máxima en sangre, t0,5 — vida media biológica del medicamento
|
 Español
Español
 English
English
 українська
українська





