A recordar
Algunas recomendaciones y conceptos nuevos
Para evaluar el riesgo a 10 años de enfermedades cardiovasculares (ECV) mortales o no mortales en las personas sin síntomas patológicos y sin diagnóstico de ECV, enfermedad renal crónica (ERC) y diabetes, se han desarrollado los algoritmos SCORE2 (para las personas de 40-69 años) y SCORE2-OP (para las personas de 70-89 años) en 4 versiones según el nivel de riesgo de la población.
Se utilizan diversos puntos de corte para cada categoría de riesgo en función de la edad: véase tabla 3 .
Categorías de pacientes y su riesgo estimado de ECV: véase tabla 2 .
Se debe considerar evaluar los factores estresantes, puesto que los síntomas del estrés y los factores estresantes psicosociales modifican el riesgo de ECV [IIa/B]. En la evaluación del riesgo de ECV, se debe considerar la presencia de migrañas con aura [IIa/B].
Se debe considerar evaluar el riesgo de ECV en los hombres con disfunción eréctil [IIa/C].
Recomendaciones con cambio de fuerza
Se puede utilizar el valor del índice tobillo-brazo como factor modificador del riesgo en la evaluación del riesgo de ECV [IIb] (recomendación antigua) → No se recomienda la evaluación rutinaria de otros factores modificadores del riesgo potenciales, lo cual incluye el uso de escalas de riesgo genéticas, la determinación de biomarcadores en sangre u orina o la realización de pruebas de imagen vasculares distintas a la tomografía computarizada para calcular el grado de calcificación de las arterias coronarias (CAC) o la ecografía de arterias coronarias para detectar placas ateroescleróticas [III/B] (recomendación nueva).
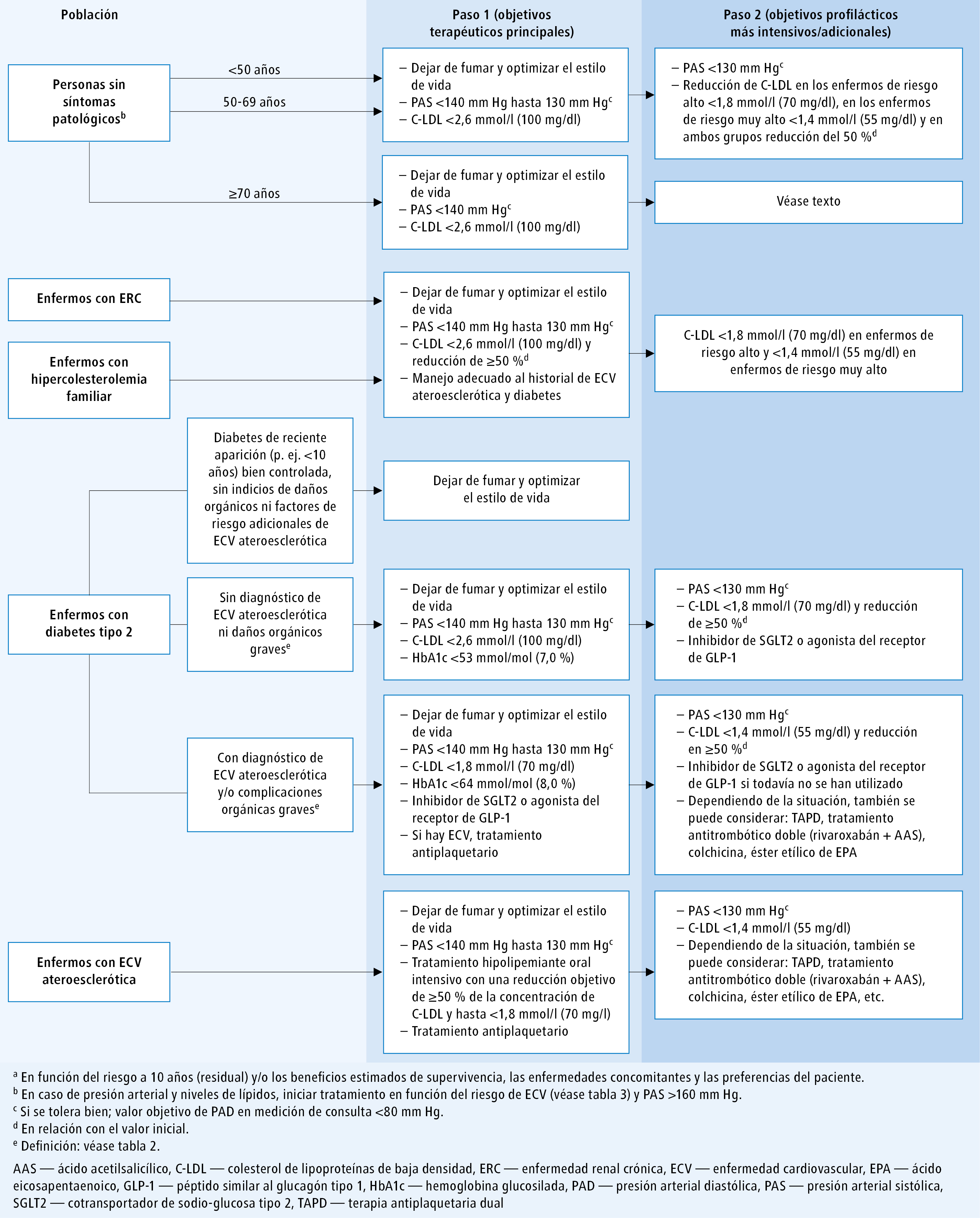
Objetivos de tratamiento para las distintas poblaciones de enfermos: véase fig. 1 .
Se recomienda implementar un tratamiento intensivo por fases, de menos a más intensidad, con el objetivo de eliminar/limitar los factores de riesgo en las personas sin síntomas patológicos y con riesgo alto o muy alto de enfermedades cardiovasculares (ECV), de igual forma que en los pacientes con diagnóstico de ECV ateroesclerótica y/o diabetes; este enfoque debe contemplar el riesgo de ECV, los beneficios del tratamiento para eliminar/limitar los factores de riesgo, los factores modificadores del riesgo, las enfermedades concomitantes y las preferencias del enfermo [I/B].
Se recomienda llevar a cabo por lo menos una cierta actividad durante el día para limitar el tiempo sentado y así reducir el riesgo de muerte general, el riesgo de muerte por causas cardiovasculares (CV) y la morbilidad CV [I/B].
Se recomienda seguir una dieta mediterránea o similar para reducir el riesgo de ECV [I/A].
Se recomienda limitar el consumo de alcohol a un máximo de 100 g a la semana [I/B].
Se recomienda comer pescado, a ser posible azul, por lo menos una vez a la semana y limitar el consumo de carne roja a 350-500 g a la semana, sobre todo la procesada [I/B].
Se recomienda dejar de fumar independientemente del riesgo que acarrea de que aumente la masa corporal, ya que el incremento de la masa corporal no disminuye los beneficios de abandonar el tabaco en relación con la ECV ateroesclerótica [I/B].
En las personas <70 años que no alcancen los valores objetivo de colesterol de lipoproteínas de baja densidad (C-LDL) durante el tratamiento con una estatina en la dosis máxima tolerada, se recomienda una terapia combinada de estatina y ezetimiba [I/B], y en la prevención secundaria de los pacientes que no hayan alcanzado los objetivos de tratamiento a pesar de la combinación de una estatina en la dosis máxima tolerada y ezetimiba, añadir un inhibidor de la proproteína convertasa subtilisina/kexina tipo 9 (PCSK9) [I/A].
En los enfermos con riesgo CV alto o muy alto y una concentración de triglicéridos >1,5 mmol/l (135 mg/dl) a pesar del tratamiento con estatina y la implementación de los cambios de estilo de vida pertinentes, se puede considerar el uso de un AGPI n-3 (éster etílico de ácido eicosapentaenoico 2 g 2 × d) en combinación con una estatina [IIb/B]. Se puede considerar iniciar un tratamiento con estatina a modo de prevención primaria en las personas ≥70 años con riesgo alto o muy alto de ECV [IIb/B].
En los enfermos con enfermedad renal crónica (ERC) dependientes de diálisis que no presenten ECV ateroesclerótica no se recomienda iniciar un tratamiento con estatina [III/A].
Recomendaciones con cambio de fuerza
En los pacientes con hipertensión arterial (HTA) de grado 1 o 2 y riesgo alto de ECV, se debe considerar la farmacoterapia [IIa] (recomendación antigua) → En la HTA de grado 1, se recomienda iniciar el tratamiento después de considerar el riesgo absoluto de ECV, los beneficios de supervivencia estimados y la incidencia de complicaciones de órganos secundarias a la HTA [I] (nueva recomendación).
En los pacientes con diabetes tipo 2 y ECV ateroesclerótica, se recomienda usar un agonista del receptor del péptido similar al glucagón tipo 1 (GLP-1) o un inhibidor del cotransportador de sodio-glucosa 2 (SGLT2) con beneficios clínicos documentados para reducir el riesgo CV y/o de efectos adversos cardiorrenales [IIa→I].
| Tabla 2. Categorías de pacientes y su riesgo estimado de enfermedades cardiovasculares | ||
|---|---|---|
| Población | Subgrupos | Categorías de riesgo |
| Personas sin síntomas patológicos, sin diagnóstico de ECV ateroesclerótica, diabetes, ERC, HF | Edad <50 años | Entre bajo y muy altoa |
| Edad 50-69 años | Entre bajo y muy altoa | |
| Edad ≥70 años | Entre bajo y muy altob | |
| Pacientes con ERC, sin diabetes ni ECV | ERC moderadac | Alto |
| ERC graved | Muy alto | |
| HF con una concentración sérica de colesterol bastante alta | Alto | |
| Pacientes con diabetes tipo 2 (los pacientes con diabetes tipo 1 >40 años también se pueden clasificar según estos criterios) | Diabetes de reciente aparición (p. ej. <10 años) bien controlada, sin daños orgánicos ni factores de riesgo adicionales de ECV ateroesclerótica | Moderado |
| Diabetes sin ECV ateroesclerótica y/o daño orgánico grave, sin que se cumplan los criterios de riesgo moderado | Alto | |
| Diabetes y ECV ateroesclerótica diagnosticada y/o complicaciones orgánicas gravese | Muy alto | |
| ECV ateroesclerótica documentada clínicamentef o diagnosticada de forma concluyente por pruebas de imageng | Muy alto | |
|
a Evaluación mediante el algoritmo SCORE2. b Evaluación mediante el algoritmo SCORE2-OP. c eTFG 30-44 ml/min/1,73 m2 y cociente albúmina/creatinina <30 mg/g, o eTFG 45-59 ml/min/1,73 m2 y cociente albúmina/creatinina 30-300 mg/g, o eTFG >60 ml/min/1,73 m2 y cociente albúmina/creatinina >300 mg/g.
d eTFG <30 ml/min/1,73 m2 o eTFG 30-44 ml/min/1,73 m2 y cociente albúmina/creatinina >30 mg/g. f Antecedentes de infarto de miocardio, síndrome coronario agudo, revascularización coronaria o de otras arterias, ictus y ataque de isquemia cerebral transitoria, aneurisma de aorta,enfermedad arterial periférica. g Presencia de placas ateroescleróticas en una coronariografía, una ecografía de arterias carótidas o una angiografía por tomografía computarizada de arterias coronarias; no se considera el aumento de índices como el grosor de la íntima-media carotídea. ECV — enfermedad cardiovascular, ERC — enfermedad renal crónica, HF — hipercolesterolemia familiar, eTFG — tasa de filtración glomerular estimada | ||
| Tabla 3. Categorías de riesgo de enfermedad cardiovascular sobre la base de los algoritmos SCORE2 y SCORE2-OP en personas sin síntomas patológicos, en función de la edad | ||||
|---|---|---|---|---|
| Categoría de riesgo | Riesgo de eventos cardiovasculares mortales o no mortales a 10 años | Manejo recomendado | ||
| <50 años | 50-69 años | ≥70 años | ||
| Bajo o moderado | <2,5 % | <5 % | <7,5 % | Generalmente no se recomienda implementar un tratamiento para eliminar/limitar los factores de riesgo |
| Alto | Entre 2,5 y <7,5 % | Entre 5 y <10 % | Entre 7,5 y <15 % | Se debe considerar la implementación de un tratamiento para eliminar/limitar los factores de riesgo |
| Muy alto | ≥7,5 % | ≥10 % | ≥15 % | Generalmente se recomienda implementar un tratamiento para eliminar/limitar los factores de riesgoa |
|
a En las personas ≥70 años sin síntomas patológicos, el uso de fármacos hipolipemiantes constituye una recomendación de clase IIb ("se puede considerar"). Nota: en realidad, la edad es una variable continua. Por lo tanto, los puntos de corte del riesgo deben interpretarse con cierta flexibilidad en la práctica clínica cuando los pacientes se acerquen al siguiente grupo de edad o hayan superado un límite de edad recientemente. | ||||
Fig. Objetivos de tratamiento en distintas poblaciones de enfermos (a partir de las guías de la ESC de 2021, modificadas)
Bibliografía:
1. Visseren F.L.J., Mach F., Smulders Y.M. y cols., 2021 ESC guidelines on cardiovascular disease prevention in clinical practice, Eur. Heart J., 2021; 42: 3227–33372. Piepoli M.F., Hoes A.W., Agewall S. y cols., 2016 European guidelines on cardiovascular disease prevention in clinical practice: the sixth joint Task Force of the European Society of Cardiology and other societies on cardiovascular disease prevention in clinical practice, Eur. Heart J., 2016; 37: 2315–2381
3. Zdrojewski T., Jankowski P., Bandosz P. y cols., Nowa wersja systemu oceny ryzyka sercowo-naczyniowego i tablic SCORE dla populacji Polski, Kardiol. Pol., 2015; 73:958–96
4. GBD 2016 Alcohol Collaborators: Alcohol use and burden for 195 countries and territories, 1990–2016: a systematic analysis for the Global Burden of Disease Study 2016, Lancet, 2018; 392: 1015–1035
5. Neal B., Wu Y., Feng X. y cols., Effect of salt substitution on cardiovascular events and death, N. Engl. J. Med., 2021; 385: 1067–1077
6. Lichtenstein A.H., Appel L.J., Vadiveloo M. y cols., 2021 Dietary guidance to improve cardiovascular health: a scientific statement from the American Heart Association, Circulation, 2021; 144: e472–e487
7. Juul F., Vaidean G., Lin Y. y cols., Ultra-processed foods and incident cardiovascular disease in the Framingham Offspring Study, J. Am. Coll. Cardiol., 2021; 77: 1520–1531
8. Jankowski P., Kawecka-Jaszcz K., Kopec G. y cols., Polish Forum for prevention guidelines on smoking: update 2017, Kardiol. Pol., 2017; 75: 409–411
9. Mishra A., Maiti R., Mishra B.R. y cols., Comparative efficacy and safety of pharmacological interventions for smoking cessation in healthy adults: a network meta-analysis, Pharmacol. Res., 2021; 166: 105 478
10. Banach M., Burchardt P., Chlebus K. y cols.,Poland 2021, Arch. Med. Sci., 2021; 17: 1447–1547
11. Palmer S.C., Tendal B., Mustafa R.A. y cols., Sodium-glucose cotransporter protein-2 (SGLT-2) inhibitors and glucagon-like peptide-1 (GLP-1) receptor agonists for type 2 diabetes: systematic review and network meta-analysis of randomised controlled trials, BMJ, 2021; 372: m4573
12. Koziel P., Jankowski P., Mirek-Bryniarska E. y cols., Obesity in patients with established coronary artery disease over a 20-year period (1997–2017), Pol. Arch. Intern. Med., 2021; 131: 26–32
13. Tsapas A., Karagiannis T., Kakotrichi P. y cols., Comparative efficacy of glucose-lowering medications on body weight and blood pressure in patients with type 2 diabetes: a systematic review and network meta-analysis, Diabetes Obes. Metab., 2021; 23: 2116–2124
 Español
Español
 English
English
 українська
українська