Respuestas a la pregunta de la parte 1
Respuestas correctas: 1B, 2B
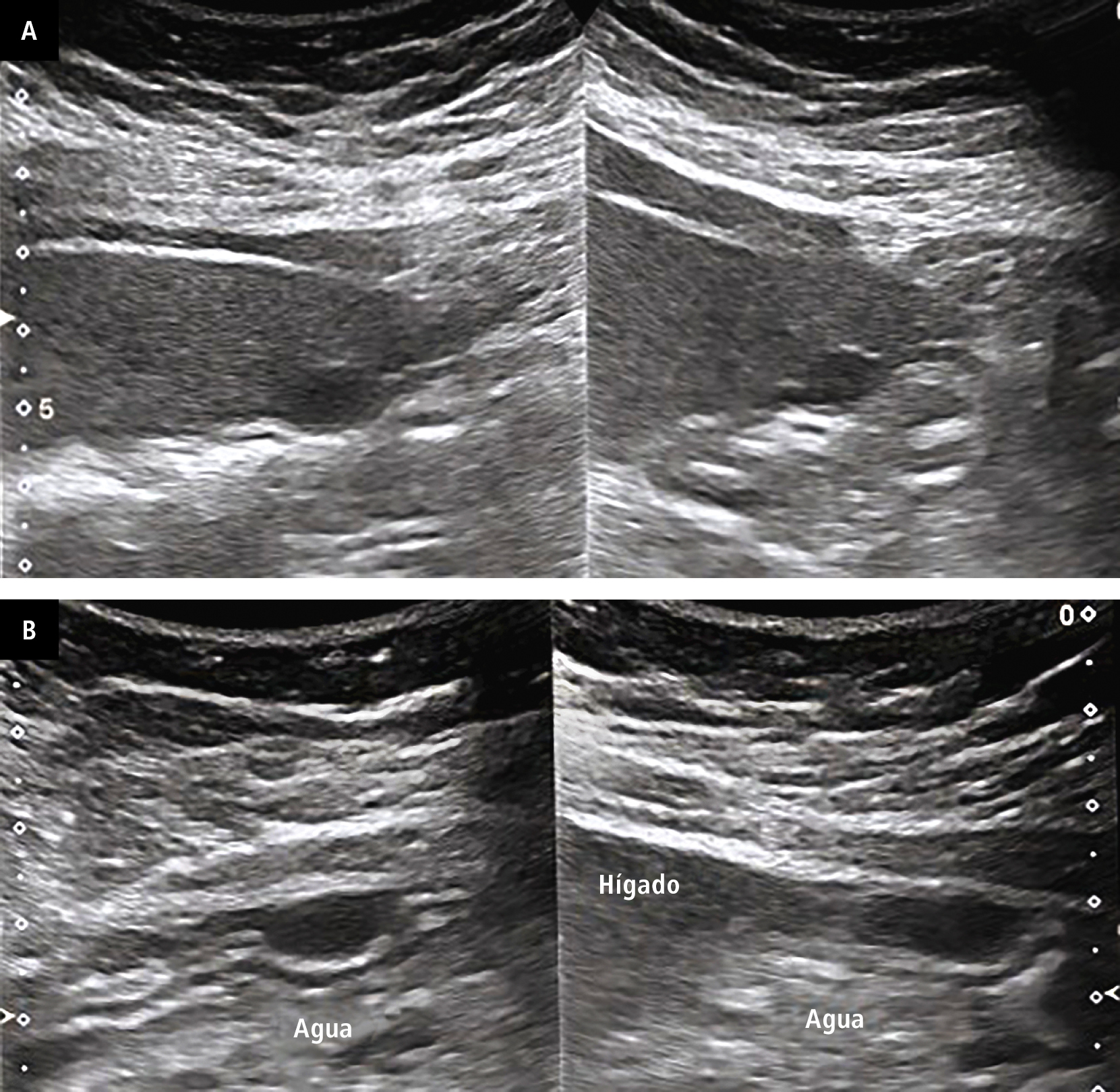
La lesión se encuentra en el estómago, lo que confirman las figuras 2A y, sobre todo, 2B. La última fue realizada tras llenar el estómago con 500 ml de agua sin gas, lo que provocó un visible alejamiento de la lesión del hígado. En estas condiciones se pudo visualizar mejor las capas de pared de estómago y la localización de la lesión en la membrana muscular.
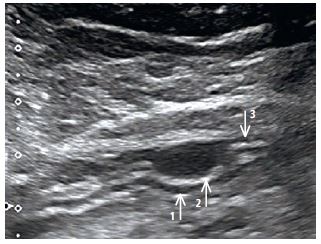
El tumor es de crecimiento subepitelial, por lo que es excepcional en la membrana muscular de estómago, donde se localiza en el 0,62 % de los casos.1 Este tumor se desarrolla a partir de la mucosa, por lo que el diagnóstico temprano es posible gracias a la endoscopia, que en estos casos es la más exacta. Entre las múltiples proliferaciones submucosas, destaca el tumor del estroma gastrointestinal (GIST), que constituye un 40-68 % de todas las lesiones de este tipo.2 Las demás patologías enumeradas en las respuestas C-E son mucho menos frecuentes, aunque todas, al igual que GIST, generalmente se originan en la membrana muscular de la pared de estómago. En la figura 3 se observa claramente, en la imagen amplificada, la relación entre el nódulo hipoecogénico fusiforme y la membrana muscular, que tiene el patrón acústico idéntico (indicaciones: 1 — membrana mucosa, 2 — membrana submucosa, 3 — membrana muscular). En esta ecografía es bastante difícil determinar el límite entre la luz del estómago y la membrana mucosa, así como la membrana serosa y las capas de la pared del estómago propia, que pueden visualizarse de la mejor manera en la ecoendoscopia (EUS). El GIST, especialmente maligno, se vuelve heteroecogénico debido a la transformación regresiva y muestra vascularización, lo que se visualiza bien en la ecografía con contraste (CEUS).3,4
De las mencionadas lesiones subepiteliales, normalmente el paraganglioma (que es raro) está bien vascularizado. Entre las características de GIST que indican un alto potencial de malignidad, Dias de Castro y cols. enumeraron: tamaño >2 cm, hipoecogenicidad, heteroecogenicidad, contorno lobulado, calcificación, fluidificación similar a un quiste y adenopatía local.5 Las primeras 4 características tienen el mayor valor predictivo. Si en una lesión determinada se observan ≥4 características mencionadas, se requiere seguir una estrategia determinada, es decir realizar punción con aguja fina, pruebas de control o extirpación quirúrgica de la lesión.
Las lesiones submucosas se observan en la endoscopia digestiva alta en 1 de cada 300 exámenes. La mayoría de ellas son pequeñas (<2 cm) y no son malignas. Solo un 15-30 % muestra características de malignidad.6,7 Además, un 30 % de las imágenes de este tipo en la endoscopia se debe a la compresión externa, por lo que las pruebas de imagen basadas en secciones, sobre todo la EUS, son el método principal a la hora de resolver los dilemas de este tipo.6,7 En condiciones anatómicas favorables, la ecografía abdominal también puede resultar útil, especialmente tras llenar el estómago con ≥500 ml de líquido.2
Se recomienda extirpar las lesiones subepiteliales ≥2 cm, puesto que el riesgo de malignización de las lesiones más pequeñas es mínimo.6 Las lesiones de tamaño más pequeño deben vigilarse mediante la EUS. Las experiencias de la Clínica de Gastroenterología de la Universidad Médica de Pomerania indican que en muchos casos la ecografía abdominal, incluso sin llenado con líquidos, es el método suficiente y no invasivo. Las lesiones de tamaño más grande pueden manejarse de la misma manera, si el paciente no consiente la extirpación quirúrgica.7 El caso presentado ilustra las dificultades que encuentran los endoscopistas, incluso experimentados, en el diagnóstico de lesiones subepiteliales pequeñas.
Bibliografía:
- Smereczyński A., Starzyńska T., 66-letnia kobieta z guzem żołądka, Med. Prakt., 2013; 11: 66-69
- Smereczyński A., Przewodnik przezskórnej ultrasonografii cewy pokarmowej, MediPage Warszawa 2018
- Alvarez-Sanchez M.V., Gincul R., Lefort C., Napoleon B., Role of contrast-enhanced harmonic endoscopic ultrasound in submucosal tumors, Endosc. Ultrasound, 2016; 5: 363-367
- Kamata K., Takenaka M., Kitano. y cols., Contrast-enhanced harmonic endoscopic ultrasonography for differential diagnosis of submucosal tumors of the upper gastrointestinal tract, J. Gastroenterol. Hepatol., 2017; 32: 1686-1692
- Dias de Castro F., Magalhaes J., Monteiro S. y cols., The role of endoscopic ultrasound in the diagnostic assessment of subepithelial lesions the upper gastrointestinal tract, GE Port. J. Gastroenterol., 2016; 23: 287-292
- Faulx A.L., Kothari S., Acosta R.D. y cols., The role of endoscopy in subepithelial lesions of the GI tract, Gastrointest. Endosc., 2017; 85: 1117-1132
- Lewosiuk A., Białek A., Smereczyński A., Starzyńska T., Zmiany podśluzówkowe górnego odcinka przewodu pokarmowego, Przeg. Gastroenterol., 2009; 4: 126-136
 Español
Español
 English
English
 українська
українська