Виразкова хвороба — циклічна поява пептичних виразок у шлунку або дванадцятипалій кишці. Пептична виразка — органічний дефект, що проникає вглиб стінки шлунка за межі м'язової пластинки слизової оболонки, із запальною інфільтрацією та коагуляційним некрозом довкола. Пептичні виразки найчастіше утворюються у цибулині дванадцятипалої кишки та шлунку, рідше в нижній частині стравоходу або петлі дванадцятипалої кишки. Причини: часті — інфікування Helicobacter pylori, НПЗП; рідкісні — зокрема лікування у ВІТ, синдром Золлінгера-Еллісона, ГК у комбінації з НПЗП, інші ЛЗ (калію хлорид, бісфосфонати, мофетилу мікофенолат).
Інфікування H. pylori спричиняє понад половину виразок дванадцятипалої кишки та виразок шлунка (в Україні — не менше 90 % дуоденальних виразок та ≈70–80 % виразок шлунка). Виживання H. pylori у кислому середовищі є можливим завдяки продукції бактеріями уреази, що розкладає сечовину з вивільненням іонів амонію, які нейтралізують соляну кислоту. Початково H. pylori викликає гостре запалення препілоричної частини шлунка, яке через кілька тижнів переходить у хронічне, та гіпергастринемію, що спричиняє гіперсекрецію соляної кислоти, яка відіграє важливу роль у патогенезі виразки дванадцятипалої кишки. Усі НПЗП, включаючи ацетилсаліцилову кислоту (АСК, також у кардіологічних дозах), пошкоджують слизову оболонку ШКТ, в основному шляхом зменшення продукції простагландинів внаслідок гальмування активності циклооксигенази 1 типу (ЦОГ-1). Окрім того, вони гальмують функцію тромбоцитів крові, що сприяє кровотечам. Антитромбоцитарний ЛЗ клопідогрель послаблює ангіогенез та може порушувати загоєння ерозій та виразок слизової оболонки шлунка, що виникли внаслідок дії інших ЛЗ або інфікування H. pylori. Призначення цього ЛЗ необхідно враховувати під час оцінки ризику виразкової хвороби.
Чинники ризику НПЗП-асоційованого пошкодження слизової оболонки: пептична виразка або кровотеча з виразки в анамнезі, інфікування H. pylori, вік >60 р., одночасне вживання кількох НПЗП або прийом НПЗП у великій дозі, одночасне застосування ГК (ульцерогенна дія самих ГК не доведена) або антикоагулянтів.
КЛІНІЧНА КАРТИНА ТА ПРИРОДНИЙ перебіг
Головним симптомом є біль або дискомфорт у епігастрії, що з’являється через 1–3 год після прийому їжі, минає після прийому їжі або вживання антацидних ЛЗ. Часто з'являється вночі або рано вранці. Біль у епігастрії є слабо специфічним для пептичної виразки; у ≈50 % випадків причиною є інше захворювання, найчастіше — функціональна диспепсія. Можуть виникати нудота та блювання. Часто перебіг безсимптомний. Можливі ускладнення →нижче.
1. Ендоскопія: виразка шлунка — це чітко відмежований, округлий дефект діаметром ≈1 см або нерегулярне заглиблення з інфільтрованим краєм, найчастіше у куті шлунка або препілоричній ділянці, зазвичай поодинокі; множинні виразки — інколи після вживання НПЗП. У дванадцятипалій кишці виразка зазвичай локалізується на передній стінці цибулини, як правило, діаметром <1 см. Ургентним показанням до ендоскопії є кровотеча з верхніх відділів ШКТ →розд. 4.30.
2. Тести, що виявляють інфікування H. pylori (якщо це можливо, перед проведенням тесту, за винятком серологічного, відмініть антибіотики та вісмут на ≥4 тиж., а ІПП на 2 тиж.). Показання до проведення тестів→табл. 4.7-1.
1) інвазивні методи (такі, що вимагають виконання ендоскопії):
а) уреазний тест (виконується найчастіше), біоптат слизової оболонки шлунка розміщується на пластинці, що містить сечовину з додатком кольорового індикатора, розкладання бактеріальною уреазою сечовини до аміаку алкалізує середовище та спричинює зміну його забарвлення (чутливість та специфічність 95 % при дослідженні 2-х біоптатів);
б) гістологічне дослідження біоптату слизової оболонки;
в) культивування бактерій;
2) неінвазивні методи:
а) дихальні тести — вживання пацієнтом порції сечовини, міченої 13C або 14C, яка гідролізується бактеріальною уреазою до CO2, який визначають у видихуваному повітрі;
б) тест, що виявляє антигени H. pylori у калі — дослідження, які виконують у лабораторіях за методом ІФАіз використанням моноклональних антитіл (але не комплекти для швидкої діагностики за межами лабораторії), має ідентичну точність, як дихальний тест;
в) серологічні тести — позитивний результат не свідчить про активне інфікування, оскільки антитіла визначаються ще впродовж року або й довше після лікування. Зате їх можна застосувати під час лікування ІПП, а також у хворих з іншими факторами, які знижують чутливість решти тестів: після недавно проведеної антибіотикотерапії, із кровоточивою виразкою шлунка, атрофічним гастритом або новоутворенням шлунка. Застосовуйте виключно лабораторні тести (а не комплекти для експрес-діагностики), які пройшли локальну валідацію.
Діагноз ставиться на основі ендоскопічного дослідження.
Інші причини диспепсії →розд. 1.12, нудоти та блювання →розд. 1.30, болю в епігастрії →розд. 1.7. З метою диференціювання характеру виразки шлунка (доброякісна чи злоякісна) необхідне гістологічне дослідження ≥6-ти біоптатів, забір яких проведено з краю та дна виразки. Забір біоптатів з дванадцятипалої кишки є показаним лише у разі підозри на іншу, ніж інфікування H. Pylori, етіологію.
1. Дієта: регулярний прийом їжі, з виключенням лише продуктів, що викликають або посилюють симптоми. Обмежити вживання кави та міцних алкогольних напоїв (хоча немає доказів того, що це допомагає під час загоювання виразок). Алкоголь та спосіб харчування не впливають на виникнення пептичних виразок.
2. Відмова від паління сигарет: паління тютюну утруднює загоєння виразки та збільшує ризик її рецидиву.
3. Уникнення НПЗП або призначення одночасного гастропротекторного лікування →розд. 4.7.
Лікування є показаним у кожному випадку виявленого інфікування.
1. Рекомендована схема у країнах, в яких відсоток штамів H. Pylori, резистентних до кларитроміцину, складає ≥15 % — т. зв. чотирьохкомпонентна терапія з вісмутом
впродовж 14 днів застосовують:
1) інгібітор протонної помпи (ІПП): езомепразол 20 мг 2 × на день, лансопразол 30 мг 2 × на день, омепразол 20 мг 2 × на день, пантопразол 40 мг 2 × на день, рабепразол 20 мг 2 × на день, а також
2) вісмут 120 мг 4 × на день (доза у перерахунку на оксид вісмуту) і 2 антибіотики — стандартно метронідазол 500 мг 3 × на день і тетрациклін 500 мг 4 × на день. Інші антибіотики: амоксицилін 500 мг 4 × на день, фуразолідон, рифабутин.
2. Схема другого ряду у разі недоступності вищевказаної – т. зв. чотирьохкомпонентна терапія без вісмуту: застосуйте впродовж 14 днів ІПП (як вище) + амоксицилін 1,0 г 2 × на день + кларитроміцин 500 мг 2 × на день + метронідазол 500 мг 2 × на день або тинідазол 500 мг 2 × на день.
3. У країнах, у яких рідко виявляють резистентість H. pylori до кларитроміцину, можна його й далі застосовувати під час лікування першої лінії у межах класичної трьохкомпонентної терапії (впродовж 14 днів ІПП + 2 з 3-х антибіотиків: кларитроміцин, амоксицилін і метронідазол у вищевказаному дозуванні; зважте доцільність подвоєння дози ІПП з метою підвищення ефективності). У решті країн не слід використовувати схеми із кларитроміцином, якщо не виявлено чутливості H. Pylori.
4. Емпіричне лікування другої лінії у випадку невдалої ерадикації:
1) після невдачі при використанні чотирьохкомпонентної терапії із вісмутом → левофлоксацин зазвичай 500 мг/добу + амоксицилін + ІПП (дозування як вище);
2) після невдачі при використанні схеми із кларитроміцином → чотирьохкомпонентна терапія із вісмутом, або схема із левофлоксацином (як вище).
У разі другої невдачі → лише лікування відповідно до визначеної чутливості H. pylori до антибіотиків (або чотирьохкомпонентна терапія з вісмутом, якщо раніше не застосовувалась).
Переносимість терапії можна покращити, призначивши пробіотики, напр., Saccharomyces boulardii (найкраще задокументована ефективність), Lactobacillus spp., Bifidobacterium spp.
5. Кровоточива пептична виразка: пролонговане лікування ІПП (можливо блокатором H2-рецепторів) з метою цілковитого загоєння виразки. Перевірте ефективність лікування через місяць після закінчення антибіотикотерапії (у разі виразки дванадцятипалої кишки немає такої необхідності, за умови відсутності скарг).
1. Зазвичай, ефективним є лікування ІПП або блокатором Н2-рецепторів впродовж 1–2 міс.
1) ІПП призначте 1 × на день, вранці, перед прийомом їжі. Дозування: езомепразол і пантопразол — 40 мг/добу, лансопразол — 30 мг/добу, омепразол і рабепразол — 20 мг/добу.
2) блокатори Н2-рецепторів блокують секрецію соляної кислоти, стимульовану гістаміном, є дещо менш ефективними, ніж ІПП, та частіше викликають побічні ефекти. Дозування: фамотидин 40 мг 1 × на день, на ніч, ранітидин 150 мг 2 × на день, або 300 мг 1 × на день, на ніч. При підтримуючій терапії слід стосувати удвічі менші дози, або 1 × на день.
2. Причини неефективності лікування: прийом хворим НПЗП, хибнонегативний результат дослідження на наявність H. pylori, недотримання хворим рекомендацій або інша причина виразки →вище.
Не ліквідує ризик рецидиву виразки та пов'язане з появою пізніх ускладнень. Головні показання: неефективність фармакологічного лікування (відсутність загоєння виразки, часті [≥2 разів на рік] і ранні [<3 міс. після лікування] рецидиви виразок, сильний біль, пов’язаний з виразкою, що не зникає, незважаючи на прийом ліків та обмежує працездатність), ускладнення виразки (перфорація, кровотеча, пілоростеноз).
Вибір методу:
1) виразка дванадцятипалої кишки — зазвичай високо селективна ваготомія або стовбурова ваготомія з антрумектомією; у випадку пілоростенозу — стовбурова ваготомія з пілоропластикою або ваготомія з антрумектомією;
2) виразка шлунка — вид операції залежить від локалізації виразки; виразка тіла → резекція із формуванням гастродуоденального анастомозу без ваготомії; виразка у препілоричній частині або виразка шлунка з виразкою дванадцятипалої кишки → ваготомія з антрумектомією; виразка у субкардіальному відділі → резекція включно з пілоричною частиною.
1. Кровотеча з верхніх відділів ШКТ: проявляється кривавим блюванням або блюванням «кавовою гущею» та кров'янистим або дьогтеподібним калом. Лікування →розд. 4.30.
2. Перфорація: проявляється раптовим пронизливим болем в епігастрії, після якого швидко розвиваються симптоми дифузного перитоніту. У понад половині випадків відсутні передуючі диспепсичні скарги. Лікування хірургічне.
3. Пілоростеноз: є наслідком тривалих рубцевих змін або набряку та запалення у ділянці виразки в пілоричному каналі або в цибулині дванадцятипалої кишки. Проявляється застоєм шлункового вмісту, нудотою та масивним блюванням; у частини хворих розвивається гіпокаліємія та алкалоз. Під час противиразкового лікування запальний стан та набряк зникають і прохідність пілорусу може покращитись; при тривалому звуженні — хірургічне лікування.
У пацієнтів із ризиком виразкових ускладнень внаслідок застосування НПЗП, у яких немає можливості відмінити ці ЛЗ або замінити їх менш шкідливим ЛЗ (напр., парацетамолом) → одночасно призначайте ІПП у повній противиразковій дозі →рис. 4.7-1. Застосування препаратів АСК, покритих оболонкою (що вивільняють ЛЗ аж у тонкому кишківнику) або з буферними властивостями не зменшує ризик ускладнень. Не замінюйте АСК клопідогрелем з метою зменшення ризику рецидивів виразкової кровотечі у хворих, які належать до групи високого ризику; така стратегія є гіршою, ніж застосування АСК у комбінації з ІПП. Перед запланованим довготривалим лікуванням НПЗП, особливо у хворих із виразковою хворобою в анамнезі, виконайте тест на наявність H. pylori, та, у випадку позитивного результату, застосуйте ерадикаційне лікування.
Мізопростол (дозування: 200 мкг 2–4 × на день) має протекторну дію та загоює виразки, однак часто викликає діарею та є менш ефективним, порівнюючи з ІПП. Блокатори Н2-рецепторів не рекомендуються з метою профілактики НПЗП-індукованих пошкоджень ШКТ.
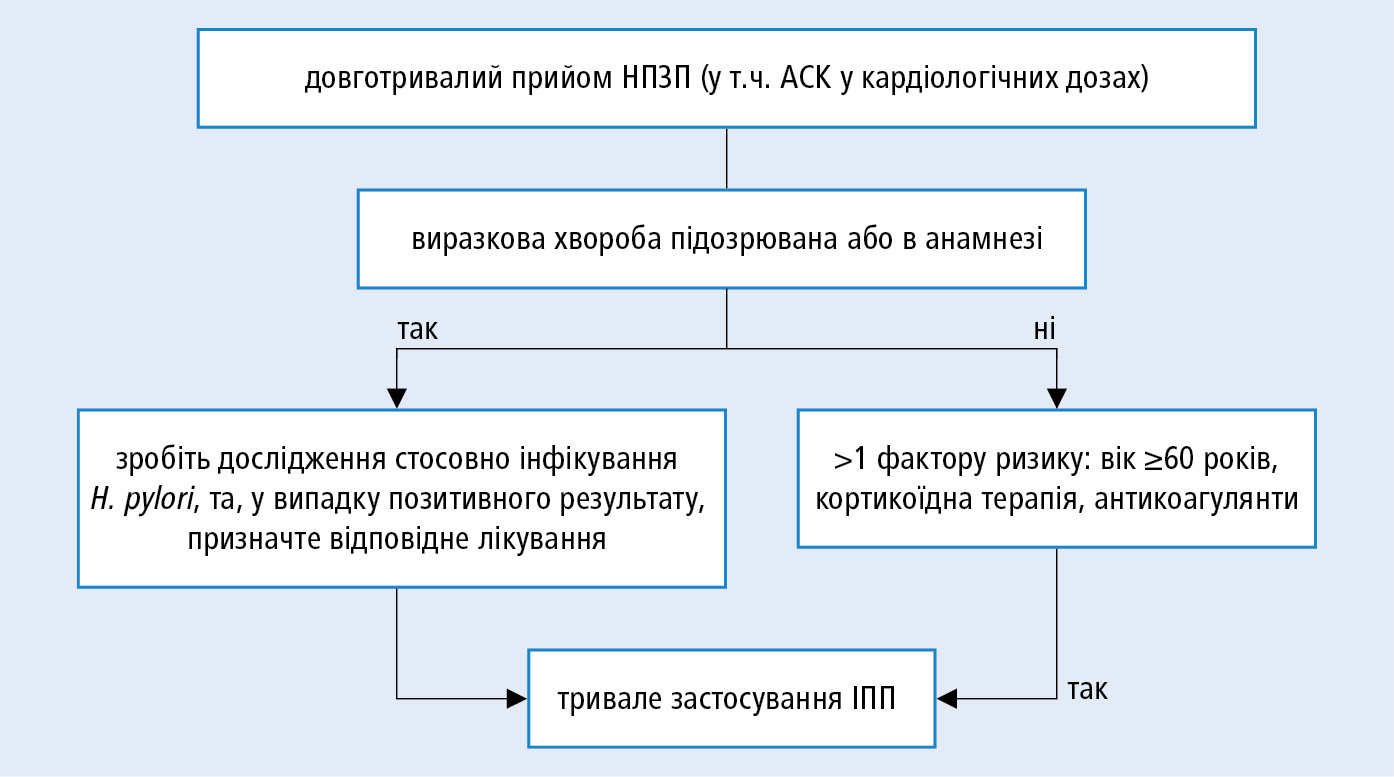
Рисунок 1. Алгоритм дій, що зменшує ризик виразкових ускладнень, які пов'язані з вживанням НПЗП