EtiopatogeniaArriba
El mecanismo principal de inicio de la apendicitis aguda es la obstrucción de la luz apendicular. Puede producirse por: hipertrofia de tejido linfático en el curso de una infección (bacteriana [E. coli, Enterococcus, Proteus, Shigella, Salmonella, Yersinia], vírica, infestación parasitaria [enterobios, áscaris lumbricoide, esquistosoma], rara vez por una micosis), fecalito, cuerpo extraño o neoplasia (neuroendocrina, cáncer colorrectal). La oclusión de la luz apendicular y la alteración de la secreción del moco provocan un aumento de la presión en su luz, favoreciendo la lesión de la mucosa y el desarrollo de inflamación, que afecta progresivamente a todas las capas de la pared apendicular. La presión aumentada altera el aporte sanguíneo del apéndice, lo que puede llevar a la necrosis y perforación apendicular, con peritonitis difusa secundaria. Si la propagación del proceso inflamatorio se ve limitada por las asas intestinales circundantes y el epiplón, se crea un infiltrado inflamatorio periapendicular denominado plastrón (que puede reabsorberse o progresar a un absceso periapendicular), o bien puede desarrollarse una peritonitis localizada, y luego difusa.
CUADRO CLÍNICOArriba
1. Síntomas: dolor abdominal (difuso, mal localizado, de intensidad moderada, persistente, que inicia en epigastrio o periumbilical y que después de varias horas incluso hasta más de diez, se localiza en fosa ilíaca derecha), pérdida de apetito, náuseas y vómitos (en general posteriores a la aparición del dolor). También pueden presentarse diarrea (sobre todo en niños), distensión abdominal, debilidad, aumento leve de la temperatura corporal, tenesmo vesical.
2. Signos: dolor a la palpación localizado en cuadrante inferior derecho (mayor en el punto de Lanz [punto correspondiente a 1/3 externo derecho de la línea entre las espinas ilíacas anterosuperiores] o en el punto de McBurney [correspondiente a 1/3 inferior de una línea imaginaria que une la espina ilíaca anterosuperior derecha y el ombligo] →fig. 4.23-1), signos de peritonitis localizada en el hipogastrio derecho: aumento de la tensión muscular (defensa muscular), signo de Blumberg (→Íleo paralítico), signo de Rovsing (dolor en el cuadrante inferior derecho que aparece cuando se desplaza la palpación desde el hipogastrio izquierdo hasta el epigastrio izquierdo), signo de Jaworski (dolor al descender la extremidad inferior derecha elevada y extendida mientras se presiona el área apendicular [característico de la localización retrocecal del apéndice]), signo de Dunphy (dolor en el hipogastrio derecho que aparece tosiendo).
PERSPECTIVA ARGENTINA
En Argentina también se utiliza la maniobra de Yódice-Sanmartino, que es un tacto rectal combinado con palpación abdominal. La relajación del esfínter anal permite que desaparezcan los dolores reflejos y que solo permanezca el punto verdaderamente doloroso.
DIAGNÓSTICOArriba
Para el diagnóstico son determinantes la exploración física y la anamnesis.
Exploraciones complementarias
1. Pruebas de laboratorio
1) De sangre: leucocitosis (neutrofilia con desviación izquierda) y elevación de proteína C-reactiva sérica. Un recuento normal de leucocitos y proteína C-reactiva normales (al inicio y a las 12-24 h) van en contra del diagnóstico.
2) Análisis general de orina: puede producirse leucocituria y hematuria microscópica en casos de localización atípica del apéndice.
2. Pruebas de imagen. Ecografía: prueba de elección, sobre todo en niños y embarazadas. La imagen típica es la de una imagen tubular aperistáltica de >6 mm de diámetro transverso, no compresible con el transductor, dolorosa a la presión del transductor. También puede observarse falta de peristaltismo y líquido periapendicular. TC: realizar en casos dudosos en enfermos de edad avanzada; permite identificar otras causas de los síntomas. RMN: realizar en embarazadas, si no es posible realizar el diagnóstico con el cuadro clínico y la ecografía.
Diagnóstico diferencial
Otras causas de dolor abdominal agudo →Dolor abdominal.
En mujeres en edad reproductiva realizar una prueba de embarazo serológica para descartar un embarazo ectópico.
TratamientoArriba
Extirpación del apéndice mediante cirugía laparoscópica o abierta. De la mayor importancia es establecer el diagnóstico y realizar la intervención lo más precozmente, antes de la aparición de complicaciones.
FIGURASArriba
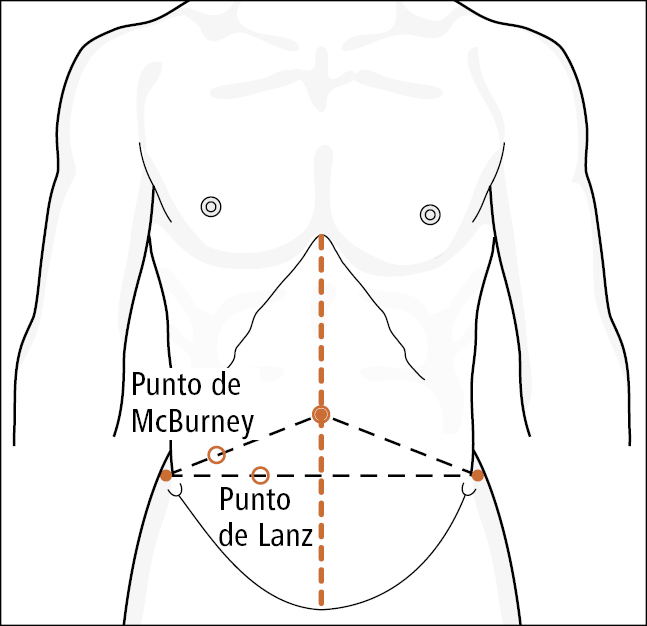
Fig. 4.23-1. Representación gráfica de la localización de los puntos de Lanz y McBurney
 Español
Español
 English
English
 українська
українська





