Definición y etiopatogeniaArriba
Disección de aorta: desgarro en la íntima que permite el paso de sangre a la media, provocando la separación de la íntima de las capas media y adventicia, creándose una falsa luz. Clasificación de Stanford. Tipo A: disección que afecta a la aorta ascendente independientemente del origen (70 %); tipo B: disección aórtica que no afecta a la aorta ascendente.
Factores de riesgo de la disección aórtica: hipertensión arterial (en general mal controlada), válvula aórtica bicúspide y coartación de aorta (también tras la corrección quirúrgica de estas patologías), enfermedad aórtica preexistente (p. ej. aneurisma) o de la válvula aórtica, antecedentes familiares de enfermedades de la aorta, enfermedades congénitas del tejido conectivo (síndrome de Marfan, síndrome de Ehlers-Danlos), degeneración quística de la media (en enfermos >50 años), aortitis, traumatismos (accidentes de tráfico, yatrogénicos), factores hemodinámicos y hormonales en el embarazo (un 50 % de los casos de disección de aorta en personas <40 años ocurre en embarazadas), síndrome de Turner, tras cirugía cardíaca, levantamiento de pesas profesional, tabaquismo, uso de cocaína o de anfetamina iv.
Cuadro clínicoArriba
Normalmente dolor torácico intenso y desgarrador (características →tabla 1.16-1), que a menudo lleva al síncope y no cede con la administración de nitratos VSl o VO. Pueden aparecer: síntomas de shock, manifestaciones neurológicas (isquemia cerebral, con menor frecuencia paraplejia, neuropatía isquémica de los miembros superiores o inferiores, síndrome de Horner, ronquera), isquemia miocárdica (en caso de afectación de las salidas de las arterias coronarias), insuficiencia cardíaca (insuficiencia valvular aórtica significativa) y taponamiento cardíaco, exudado pleural, LRA (afectación de las salidas de las arterias renales), dolor abdominal (afectación de las salidas de las arterias mesentéricas), síntomas de isquemia aguda de las extremidades, paraparesia por isquemia de la médula espinal. En el examen físico se puede observar presión arterial alta (en un 50 % de los enfermos) o hipotensión, soplo diastólico en foco aórtico por insuficiencia aórtica aguda, o déficit de pulso en una de las extremidades (en ~30 % de los enfermos con disección de aorta ascendente). Asimismo, un síncope sin dolor ni síntomas neurológicos puede ser el primer síntoma.
Manifestaciones de inestabilidad clínica: dolor muy intenso, taquicardia, taquipnea, hipotensión, cianosis y/o shock.
DiagnósticoArriba
Hay que diagnosticar inmediatamente (no prolongar el proceso diagnóstico en un centro que no tiene posibilidad de tratamiento invasivo). Evaluar la probabilidad clínica de disección →tabla 2.23-1. Diferenciar de otras causas de dolor torácico →Dolor torácico.
Es imprescindible la confirmación mediante una prueba de imagen (preferiblemente angio-TC, en enfermos inestables la ecocardiografía transesofágica es una prueba equivalente). La radiografía de tórax puede revelar ensanchamiento de la silueta cardíaca, raramente del mediastino superior; en caso de rotura a la cavidad pleural, derrame pleural. Una imagen normal no excluye disección de aorta. En caso de persistir la sospecha de disección de aorta tras un resultado normal de la prueba de imagen inicial, está indicado repetir una angio-TC o RMN. Algoritmo diagnóstico →fig. 2.23-1.
TratamientoArriba
Proporcionar acceso venoso central y periférico y controlar (también durante el transporte al centro especializado) diuresis, pulso, presión arterial, ECG, SaO2.
1. Tratamiento conservador:
1) administrar morfina iv. para controlar el dolor
2) reducir la presión arterial rápidamente (sistólica hasta 100-120 mmHg, excluyendo antes una insuficiencia aórtica significativa) administrando:
a) β-bloqueante, p. ej. propranolol 1 mg cada 3-5 min hasta obtener el efecto deseado (máx. 10 mg) después cada 4-6 h o esmolol (dosificación →tabla 2.20-3); en enfermos con asma o EPOC grave utilizar calcioantagonistas en lugar de β-bloqueantes (eventualmente esmolol de acción corta)
b) en algunos enfermos adicionalmente nitroglicerina iv., y en caso de ineficacia nitroprusiato de sodio iv. (preparados y dosificación →tabla 2.20-3). En caso de hipertensión arterial resistente se puede añadir enalaprilato (inicialmente 0,625-1,25 mg iv. cada 6 h hasta una dosis máx. de 5 mg).
PERSPECTIVA LATINOAMERICANA
1) En Chile no se dispone de enalaprilato iv., cuando se inicia la terapia: enalapril VO 5-10 mg cada 12 h, luego la dosis se ajusta en forma progresiva según PAM, función renal y niveles de potasio. Nota: no utilizar estos fármacos sin un β-bloqueante, ya que aumentan la tensión en la pared vascular.
2) En Colombia los pacientes con SAA deben ser tratados para conseguir una presión arterial sistólica <120 mm Hg o la más baja que permita mantener una perfusión adecuada del órgano terminal, y la frecuencia cardíaca objetivo de 60-80/min. El tratamiento se inicia con β-bloqueantes iv. (metoprolol o labetalol), y si están contraindicacos, con calcioantagonistas no dihidropiridínicos iv. Si no se logra controlar la presión arterial con β-bloqueantes iv., asociar vasodilatadores iv. En Colombia no se cuenta con propranolol de 1 mg, en lugar de este se utiliza labetalol. La alternativa a enalaprilato es el enalapril (5, 10 o 20 mg).
2. Tratamiento invasivo: la intervención quirúrgica urgente es el tratamiento de elección en la mayoría de los enfermos con disección aórtica tipo A (TC solamente si el enfermo está hemodinámicamente estable y la prueba no demora el transporte al centro cardioquirúrgico). Indicaciones para implante de stent graft (método de elección) o de cirugía en la disección tipo B (se realizan generalmente tras lograr estabilización hemodinámica): dolor torácico persistente o recurrente (que persiste >12 h a pesar de tratamiento), hipertensión arterial no controlada a pesar de la farmacoterapia adecuada (con 3 fármacos), necesidad de rehospitalización, diámetro máximo de la aorta >40 mm, diámetro de la falsa vía >20 mm, desgarro intimal primario >10 mm o localizado en la curvatura menor, dilatación de aorta en >5 mm en pruebas de imagen seriadas, hipoperfusión de los órganos en las pruebas de imagen, hemotórax.
VigilanciaArriba
Angio-TC o angio-RMN de control después de 1, 6 y 12 meses, tanto en enfermos en tratamiento conservador como intervenidos, luego cada año si la imagen radiológica es estable.
ComplicacionesArriba
Insuficiencia aórtica (en caso de disección de la aorta ascendente), isquemia de las extremidades o de las vísceras, ACV, paraplejía, isquemia intestinal, rotura de la aorta.
TABLAS Y FIGURAS
Causas más frecuentes del dolor torácico y su diferenciación
|
Causa
|
Mecanismo
|
Localización
|
Características del dolor
|
Factores que desencadenan, agravan o alivian el dolor
|
Algunos síntomas coadyuvantes
|
|
Angina de pecho
|
Isquemia cardíaca transitoria
|
Retroesternal, puede irradiar al cuello, a la mandíbula, a los hombros, a los codos y al epigastrio
|
Intenso, quemante, opresivo; dura 2-10 min
|
Esfuerzo físico, estrés emocional, aire frío, comida copiosa; se alivia tras interrumpir el esfuerzo o después de tomar nitroglicerina
|
Disnea
|
|
Infarto de miocardio o angina inestable
|
Isquemia cardíaca persistente, necrosis
|
→más arriba
|
Características →más arriba, por lo general es más intenso; dura >30 min en el infarto y <20 min en la angina
|
No cede después de tomar nitroglicerina ni tras interrumpir el esfuerzo
|
Disnea, sudoración, debilidad, náuseas, vómitos
|
|
Pericarditis
|
Irritación de las láminas del pericardio o de la pleura adyacente al pericardio
|
Retroesternal o en el área del impulso apical; puede irradiar al cuello y al hombro izquierdo
|
Agudo, punzante, con intensidad variable
|
Respiración profunda, movimientos del tronco, decúbito supino, tos; se alivia con la sedestación al inclinarse hacia delante
|
Síntomas de la enfermedad primaria, roce pericárdico, disnea
|
|
Disección aórtica
|
Ensanchamiento de la pared aórtica
|
Pared anterior del tórax, puede irradiar a la zona interescapular o lumbar
|
Lancinante, extremadamente intenso, de comienzo súbito
|
Presión arterial alta
|
Soplo de insuficiencia aórtica, asimetría de la presión arterial en las extremidades
|
|
Pleurodinia
|
Infiltrado inflamatorio de la pleura, irritación pleural en el infarto pulmonar, neumotórax
|
Normalmente unilateral, puede irradiar a la zona interescapular
|
Agudo, punzante
|
Inspiración profunda, tos, movimientos del tronco; se alivia al yacer sobre el lado afectado
|
Síntomas de la enfermedad primaria, habitualmente disnea, taquipnea
|
|
Neuralgia
|
Neuritis (p. ej. en herpes zóster), presión por lesiones en la columna vertebral
|
Unilateral en herpes zóster, puede ser bilateral en lesiones de la columna vertebral
|
Agudo
|
Aumenta con la palpación a lo largo del nervio, a veces al roce (alodinia)
|
Erupción en herpes zóster, hipersensibilidad a la palpación de vértebras torácicas
|
|
Reflujo gastroesofágico
|
Esofagitis
|
Retroesternal, puede irradiar a la espalda
|
Por lo general ardiente u opresivo
|
Comida copiosa, posición inclinada, decúbito
|
Dolor epigástrico, dispepsia
|
|
Rotura del esófago
|
Perforación de la pared esofágica
|
Retroesternal
|
Muy intenso, ardiente y de comienzo súbito
|
Vómitos súbitos
|
Vómitos
|
|
Colelitiasis
|
Aumento de la presión en la vesícula biliar
|
Hipocondrio derecho o epigastrio, puede irradiar al hombro derecho
|
Primero intenso y creciente, a continuación constante; desaparece lentamente; dura desde más de diez minutos hasta varias horas
|
Consumo de alimentos ricos en grasa, se alivia en decúbito, sin moverse
|
Náuseas, vómitos, anorexia
|
|
Enfermedad ulcerosa
|
Daño de la mucosa gástrica o duodenal
|
Zona epigástrica, de vez en cuando en la parte inferior del tórax
|
Sordo, más raramente agudo o ardiente
|
Ingesta de comida (úlcera gástrica) o tras permanecer en ayunas; la comida alivia los síntomas de la úlcera duodenal
|
Dispepsia
|
|
Dolor osteoarticular
|
Inflamación de las articulaciones esternocostales y esternoclaviculares, traumatismos, otros
|
Local, pared anterior del tórax
|
Agudo u opresivo
|
Movimientos del tórax, especialmente al toser
|
Hipersensibilidad a la palpación
|
|
Dolor psicógeno
|
Indeterminado
|
Pared anterior del tórax
|
Variable
|
Estrés emocional
|
Disnea, palpitaciones, inquietud
|
Datos clínicos que sugieren probabilidad alta de síndrome aórtico agudo
|
Enfermedad
Síndrome de Marfan (u otra enfermedad del tejido conectivo)
Antecedente familiar de enfermedad aórtica
Diagnóstico de valvulopatía aórtica
Diagnóstico de aneurisma de aorta torácica
Antecedente de intervención sobre la aorta (incluida la cirugía cardíaca)
|
|
Características del dolor
Dolor torácico, dorsal o abdominal con ≥1 de las siguientes características:
– inicio súbito
– elevada intensidad
– carácter punzante o lancinante
|
|
Signos
Evidencia de déficit de perfusión:
– déficit de pulso
– diferencia en la presión sistólica entre ambos miembros superiores
– déficit neurológico focal (en relación con el dolor)
Soplo diastólico en foco aórtico (de nueva aparición y en relación con el dolor)
Hipotensión o shock
|
|
La presencia de cualquier manifestación de uno de los tres grupos listados es 1 pto., de dos grupos — 2 ptos. y de tres grupos — 3 ptos. Antes de proceder a las pruebas diagnósticas, la máxima puntuación en la escala 0-3 indica la mayor probabilidad de síndrome aórtico agudo.
A partir de las guías del ACC y de la AHA 2010
|
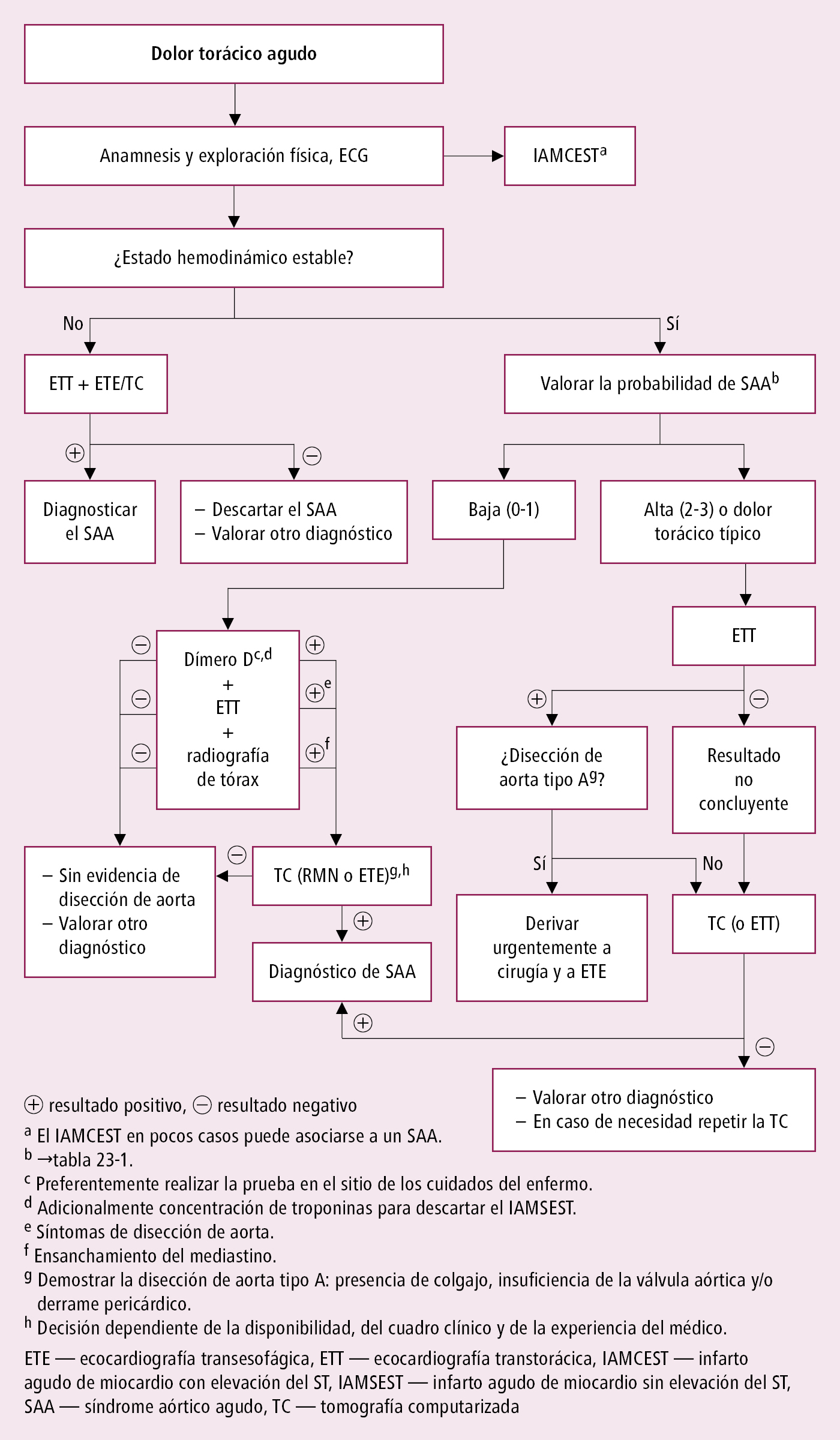
Fig. 2.23-1. Algoritmo diagnóstico en caso de sospecha del síndrome aórtico agudo (a partir de las guías de la ESC 2014, modificado)
Fármacos antihipertensivos de administración parenteral utilizados en el tratamiento de la emergencia hipertensiva
|
Fármaco
|
Dosis
|
Inicio de acción
|
Tiempo de acción
|
Efectos adversos
|
Contraindicaciones
|
Indicaciones especiales
|
|
Fármacos vasodilatadores
|
|
Nitroprusiato de sodio
|
0,3-10 μg/kg/min en infusión iv. (aumentar en 0,5 μg/kg/min cada 5 min hasta conseguir la PA deseada)
|
Inmediato
|
1-2 min
|
Intoxicación por tiocianatos y cianuros
|
Insuficiencia hepática/renal (relativa)
|
– La mayoría de los estados apremiantes
– Actuar con precaución en caso de aumento de la presión intracraneal o de azotemia
|
|
Nicardipino
|
5-15 mg/h iv. en infusión continua; dosis inicial 5 mg/h, aumentar en 2,5 mg cada 15-30 min hasta conseguir la PA deseada, luego disminuir la infusión hasta 3 mg/h
|
5-15 min
|
30-40 min
|
Taquicardia, cefalea
|
Insuficiencia hepática
|
La mayoría de los estados apremiantes, excepto en insuficiencia cardíaca aguda, tener precaución en caso de isquemia miocárdica
|
|
Clevidipino
|
2 mg/h iv., aumentar la dosis en 2 mg/h cada 2 min hasta conseguir la PA deseada
|
2-3 min
|
5-15 min
|
Cefalea, taquicardia refleja
|
|
|
|
Fenoldopam
|
0,1 μg/kg/min en infusión iv., aumentar la dosis cada 15 min hasta conseguir la PA deseada
|
5-15 min
|
30-60 min
|
|
|
– La mayoría de los estados apremiantes
– Tener precaución en caso de glaucoma
|
|
Nitroglicerina
|
5-200 μg/min en infusión iv., aumentar la infusión en 5 μg/min cada 5 min
|
1-5 min
|
3-5 min
|
Cefalea, taquicardia refleja
|
|
Isquemia del miocardio
|
|
Enalaprilato
|
0,625-1,25 mg iv.
|
5-15 min
|
4-6 h
|
|
Angioedema en la anamnesis
|
– Insuficiencia ventricular izquierda aguda
– No indicado en un infarto de miocardio reciente
|
|
Antagonistas de los receptores adrenérgicos
|
|
Labetalol
|
0,25-0,5 mg/kg iv.; 2-4 mg/min hasta conseguir la PA deseada, luego 5-20 mg/h
|
5-10 min
|
3-6 h
|
Broncoespasmo, bradicardia fetal
|
Bloqueo AV de II o III grado, insuficiencia cardíaca sistólica, asma, bradicardia
|
La mayoría de los estados apremiantes, excepto en insuficiencia cardíaca aguda
|
|
Esmolol
|
0,5-1 mg/kg iv. en bolo; infusión continua 50-300 μg/kg/min
|
1-2 min
|
10-30 min
|
Bradicardia
|
Bloqueo AV de II o III grado, insuficiencia cardíaca sistólica, asma, bradicardia
|
Disección aórtica, período perioperatorio
|
|
Metoprolol
|
15 mg iv., normalmente administrado en dosis de 5 mg repetidas cada 5 min, si hay indicaciones
|
1-2 min
|
4-8 h
|
Bradicardia
|
Bloqueo AV de II o III grado, insuficiencia cardíaca sistólica, asma, bradicardia
|
|
|
Fentolamina
|
0,5-1 mg/kg iv. en bolo o infusión continua 50-300 μg/kg/min
|
1-2 min
|
10-30 min
|
Taquicardia, dolor torácico
|
|
Exceso de catecolaminas (p. ej. feocromocitoma)
|
|
Urapidilo
|
12,5-25 mg iv. en bolo; 5-40 mg/h en infusión continua
|
3-5 min
|
4-6 h
|
|
|
La mayoría de los estados apremiantes
|
|
Clonidina
|
150-300 μg iv. durante 5-10 min
|
30 min
|
4-6 h
|
Sedación, aumento de la presión arterial de rebote
|
|
|
|
AV — auriculoventricular, PA — presión arterial
A partir de la ESC y ESH 2018, modificado
|
 Español
Español
 English
English
 українська
українська





