Etiopatogenia y cuadro clínicoArriba
La ateroesclerosis es la causa de >90 % de los casos de estenosis/obstrucción de las arterias carótidas y de la mayoría de las estenosis de las arterias vertebrales. Causas raras: antecedentes de radioterapia de cuello, vasculitis sistémica, disección y displasia fibromuscular. El curso de la estenosis de la arteria carótida o vertebral puede ser asintomático o sintomático. En la estenosis sintomática de la arteria carótida, en los últimos 6 meses se producen síntomas de isquemia cerebral transitorios o permanentes:
1) trastornos motores o sensoriales en el lado opuesto a la estenosis: paresias o parálisis, alteraciones de la sensibilidad
2) alteraciones del habla en caso de estenosis en el hemisferio dominante
3) alteraciones de la visión en el lado de la estenosis.
A veces se puede detectar soplo carotídeo (normalmente a nivel del ángulo mandibular), que se produce en caso de estenosis >50 %. Si la estenosis es >90 % o la oclusión es completa, normalmente no se ausculta soplo. La estenosis sintomática de la arteria vertebral puede ocasionar ACV del territorio posterior de la circulación cerebral o insuficiencia vertebrobasilar. Pueden ser transitorios y consisten en acúfenos, hipoacusia, alteraciones de la marcha (más frecuentemente con desviación hacia el lado de la disfunción auditiva), episodios bruscos, paroxísticos y recurrentes de pérdida de fuerza en las extremidades inferiores; vértigo subjetivo u objetivo, oscurecimiento de la visión de pocos segundos de duración o sensación de movimiento ondular de los objetos observados. La persistencia de síntomas cerebelosos, de tronco o la alteración de la visión de origen cortical sugieren una posibilidad de desarrollar uno o más focos de infarto.
DiagnósticoArriba
Para localizar y valorar el grado de estenosis y la morfología de la placa ateroesclerótica es suficiente el estudio ecográfico con Doppler-color. Las angio-RMN y angio-TC son útiles para valorar las arterias carótidas, especialmente en sus segmentos intracraneales, detectar las áreas de infarto cerebral, así como evaluar morfológicamente eventuales lesiones en las arterias carótidas. La RMN tiene mejor sensibilidad que la TC para diferenciar el ACV isquémico del hemorrágico. La arteriografía, por su riesgo de complicaciones, se utiliza como parte del proceso terapéutico o cuando otras exploraciones no han permitido establecer el grado de estenosis. Por ese motivo, habitualmente constituye una etapa del proceso terapéutico en caso de que el paciente sea candidato a implantación de stent carotídeo.
TratamientoArriba
Algoritmo de manejo de la estenosis de las arterias carótidas →fig. 2.28-1.
Tratamiento conservador
1. Control de factores de riesgo de la ateroesclerosis →Prevención de las enfermedades cardiovasculares. Estatinas (en monoterapia o combinadas con ezetimiba) en todos los enfermos con estenosis, también en los casos asintomáticos. Controlar la diabetes mellitus. Abstinencia completa del tabaco. En enfermos en preparación para tratamiento invasivo de la estenosis, el tratamiento con estatinas debe iniciarse antes de la intervención programada.
2. Tratamiento antiagregante: →tabla 2.28-1.
Tratamiento invasivo
Para decidir la modalidad de revascularización son de especial importancia la experiencia y los resultados obtenidos en el centro específico.
1. Estenosis de las arterias carótidas: resección quirúrgica de la placa ateroesclerótica estenosante (endarterectomía) o angioplastia arterial con implantación de stent. En muchos casos es posible emplear ambos métodos si el centro cumple los requisitos de calidad en número de procedimientos anuales y en tasa de complicaciones. En los demás enfermos, para elegir el método deben tenerse en cuenta las características de cada una de las intervenciones y sus potenciales beneficios y complicaciones (→fig. 2.28-1).
2. Estenosis de las arterias vertebrales: en la estenosis sintomática de la arteria vertebral (≥50 %) en la porción extracraneal se puede considerar el tratamiento endovascular (no utilizarlo de rutina) si recurren los accidentes isquémicos a pesar del tratamiento farmacológico óptimo, sobre todo en enfermos sin suficiente circulación compensatoria de la arteria vertebral del lado opuesto o con obstrucción de dicha arteria (datos limitados sobre su eficacia). En la estenosis asintomática no está indicada la revascularización independientemente del grado de estenosis. En todos los casos se requiere la evaluación de todas las arterias que suministran sangre al encéfalo, incluidas ambas arterias carótidas y la arteria vertebral contralateral.
TABLAS Y FIGURAS
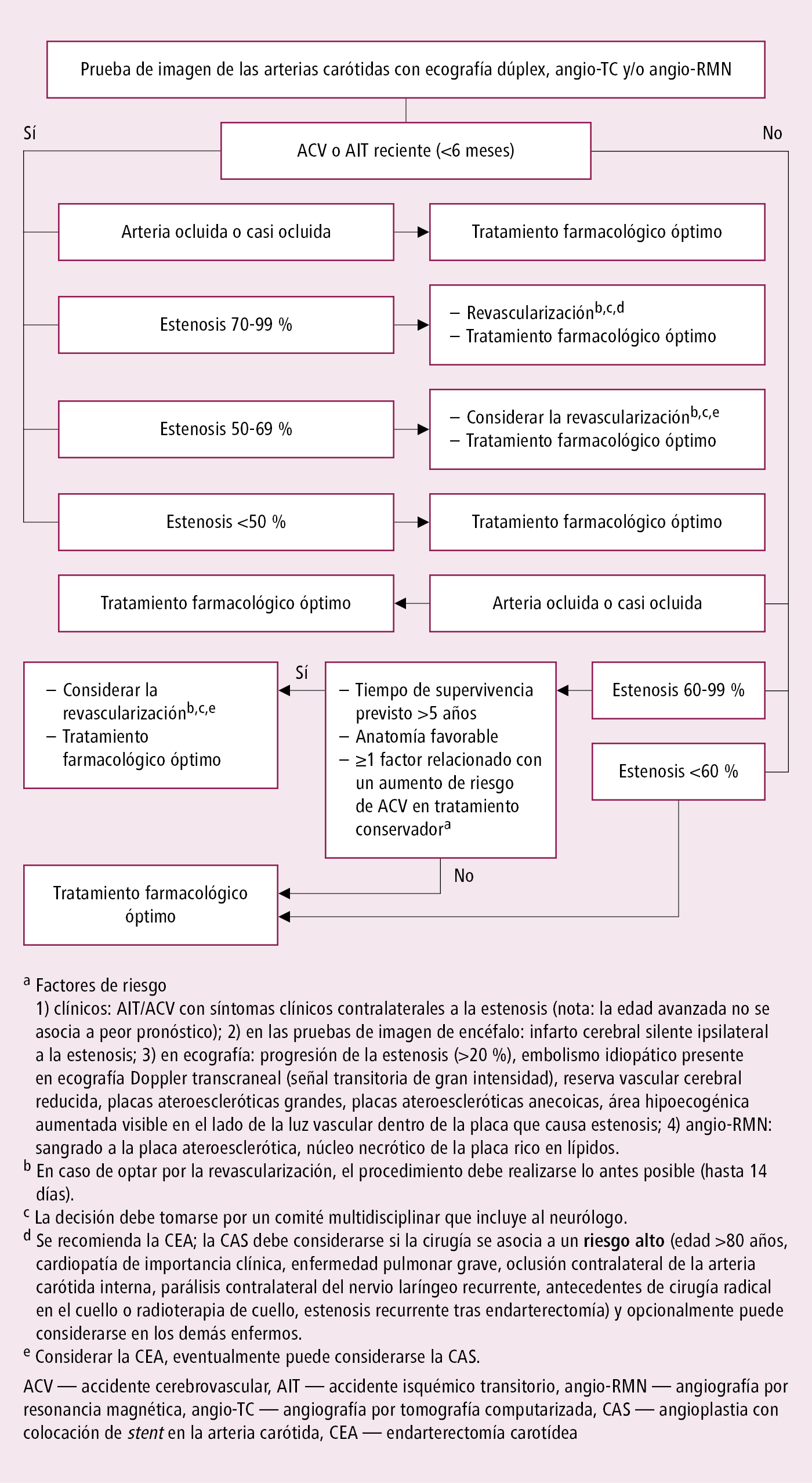
Fig. 2.28-1. Algoritmo de manejo de la estenosis de las arterias carótidas (a partir de las guías de la ESVS 2023, modificado)
Principios de tratamiento antiagregante en enfermos con estenosis carotídea
|
Situación clínica
|
Recomendaciones
|
|
Estenosis asintomática
|
|
≤50 %
|
Sin tratamiento antiagregante
|
|
>50 %, sin CEA/CAS
|
1 antiagregante de por vida (AAS 75-325 mg/d, y si no se tolera, CL 75 mg/d)a
|
|
>50 % + CEA
|
Después de CEA, AAS 75-325 mg/d
|
|
>50 % + CAS
|
Asociar CL ≥3 días antes de la intervención (en casos urgentes 300 mg de AAS antes de la intervención); después del procedimiento, TAD durante ≥4 semanas, luego 1 antiagregante (de preferencia CL 75 mg 1 × d)
|
|
Estenosis sintomática después de un AIT reciente o un leve ACV isquémico
|
|
0-49 %, sin indicaciones de CEA/CAS
|
AAS 75-325 mg/d + CL 75 mg/d durante 21 días; CL 75 mg/db,c a largo plazo
|
|
50-99 %, CEA/CAS no se consideran
|
AAS + CL durante 21 días; CL 75 mg/db,c a largo plazo
|
|
50-99 % + CEA
|
Tratamiento antiagregante en el período perioperatorio (1 fármaco o TAD según los protocolos locales, se inicia tras descartar la hemorragia intracreaneal en las pruebas de imagena; en caso de TAD: AAS y CL durante ≥3 días antes del procedimiento); después de la intervención CL 75 mg/d
|
|
50-99 % + CAS
|
Asociar CL ≥3 días antes de la intervención (en casos urgentes 300 mg antes de la intervención); después del procedimiento, TAD durante ≥4 semanas, luego 1 antiagregante (de preferencia CL 75 mg 1 × d).
|
|
a En caso de intolerancia o alergia a AAS y CL considerar la asociación de DP 200 mg 2 × d.
b En lugar de CL en monoterapia puede utilizarse AAS con dipiridamol de liberación modificada.
c En caso de intolerancia o alergia a AAS y CL utilizar dipiridamol de liberación modificada o ticagrelor en monoterapia.
AAS — ácido acetilsalicílico, AIT — accidente isquémico transitorio, CAS — angioplastia de la arteria carotídea con implante de un stent, CEA — endarterectomía carotídea, CL — clopidogrel
A partir de las guías de la ESVS (2023)
|
 Español
Español
 English
English
 українська
українська





