Evaluación del sitio del suceso
Al acercarse al sitio del suceso evaluarlo desde los siguientes puntos de vista:
1) de su propia seguridad, la de los demás socorristas, y la de las víctimas del accidente (p. ej. tráfico, incendio, peligro de explosión o electrocución, condiciones atmosféricas desfavorables, agresión, presencia de humo, riesgo de intoxicación por inhalación); en caso de necesidad, notificar a los servicios técnicos, bomberos o policía
2) de la característica del suceso; en caso de traumatismos se debe considerar su mecanismo (traumatismos directos, por frenado brusco, por caída desde altura), lo cual puede facilitar el diagnóstico de lesiones internas no evidentes
3) del número de víctimas
4) del riesgo de infección por vía hematógena (p. ej. VHB, VHC, VIH)
5) de la necesidad de obtener ayuda o equipo adicional.
Notificación a emergencias médicas
En caso de una emergencia médica a causa de enfermedad o accidente, llamar inmediatamente a una ambulancia o pedir que lo haga otra persona, para seguir prestando los primeros auxilios a la víctima. Llamar a la ambulancia. Proporcionar con calma la siguiente información al operador del servicio de emergencias:
1) lugar del suceso y la vía más fácil de llegar (importante en urbanizaciones, pueblos y en lugares no poblados)
2) quién está llamando
3) tipo de suceso (accidente, accidente en masa, enfermedad repentina)
4) número de víctimas (aunque sea aproximado) y su estado (si son capaces de desplazarse)
5) si existe algún peligro y si es necesaria la intervención de otros servicios.
No interrumpir la comunicación hasta que el operador tome las decisiones pertinentes.
PERSPECTIVA LATINOAMERICANA
El número público y gratuito de alcance nacional para el llamado a emergencias es:
1) en Argentina 107
2) en Chile 131.
Evaluación del estado del paciente
1. Evaluación inicial, es decir, un examen corto para determinar si existe amenaza para la vida, según el esquema:
A (airway) — vías respiratorias (obstrucción)
B (breathing) — respiración (insuficiencia respiratoria)
C (circulation) — circulación (hemorragia, shock, insuficiencia cardíaca)
D (disability) — disminución del nivel de conciencia (la relajación muscular puede provocar una obstrucción de las vías respiratorias a consecuencia del colapso de la epiglotis, del paladar blando y de la lengua).
Manejo:
1) Al acercarse al paciente evaluar:
a) su aspecto general
b) el color de la piel (palidez, cianosis)
c) la capacidad de desplazarse por sí mismo
d) el habla (si habla, las vías respiratorias están permeables)
e) la respiración (si respira: evaluar la frecuencia respiratoria y si lo hace con dificultad)
f) si se observa un sangrado externo.
2) En caso de dudas acerca de la respiración, inclinarse sobre el paciente y acercar el oído y la mejilla a sus labios, observando simultáneamente su tórax. Evaluar si:
a) se eleva el tórax
b) se escucha el murmullo del aire espirado
c) se percibe el aire en la mejilla. Solo una respiración visible, audible y perceptible garantiza el intercambio gaseoso. Si el enfermo no respira, asegurar la permeabilidad de las vías respiratorias →Paro cardíaco súbito. Si a pesar de hacerlo el enfermo sigue sin respirar, iniciar la reanimación cardiopulmonar.
3) Evaluar la conciencia del paciente en la siguiente escala:
A (alert) — consciente (orientado en persona, lugar y tiempo)
V (verbal response) — reacciona a la voz
P (response for pain) — reacciona al dolor
U (unresponsive) — sin ninguna respuesta.
La escala de Glasgow (→tabla 1.6-2) sirve para una evaluación posterior más detallada.
4) Si el paciente está consciente, hay que presentarse y declarar el deseo de ayudar, y si se trata de una víctima de accidente hay que decir: "por favor, no se mueva hasta que lo examine" (esto puede prevenir lesiones adicionales, p. ej. en caso de traumatismos de pelvis o de columna).
5) Evaluar el pulso en la arteria radial (llenado, frecuencia, regularidad): si es perceptible, la presión arterial probablemente es de >70 mm Hg.
Interrumpir la evaluación inicial únicamente en caso de necesidad de asegurar la permeabilidad de las vías respiratorias o de iniciar la reanimación cardiopulmonar.
2. Evaluación local y cuidado de lesiones aisladas (p. ej. detención de hemorragias →Herida y hemorragia postraumática), si no hay indicios de politraumatismo.
3. Una rápida evaluación del trauma; si el mecanismo del trauma indica la posibilidad de politraumatismo:
1) de cabeza: heridas, equimosis (perioculares, periauriculares), salida de sangre o líquido a través de nariz u oídos
2) de cuello: heridas, llenado de venas yugulares, posición de la tráquea
3) de tórax: heridas, dolor a la compresión, simetría del murmullo respiratorio
4) de abdomen: heridas, tensión de la pared abdominal, dolor a la palpación
5) de pelvis y extremidades: heridas, posición incorrecta, deformidades, dolor a la palpación y al movimiento.
4. Anamnesis según el esquema SAMPLE:
S (signs/symptoms) — síntomas referidos por el paciente o irregularidades visibles acerca de las cuales se puede preguntar
A (allergies) — alergias (a medicamentos, otras sustancias químicas, veneno de insectos)
M (medication) — medicamentos utilizados (p. ej. insulina)
P (past and present illnesses of significance) — enfermedades pasadas y presentes
L (last food and drink) — último alimento y bebida ingeridos (importante en caso de necesidad de administrar anestesia general)
E (events leading up to the patient’s presentation) — cómo llegó al presente suceso.
Posponer la anamnesis a las acciones que tienen como objetivo salvar la vida, sin retrasarla demasiado, ya que no se puede predecir el tiempo que la víctima puede conservar el nivel de conciencia que permita obtener la información. Obtener información también de personas allegadas y testigos del acontecimiento, ya que más tarde pueden estar inaccesibles.
Primeros auxilios de máxima importancia
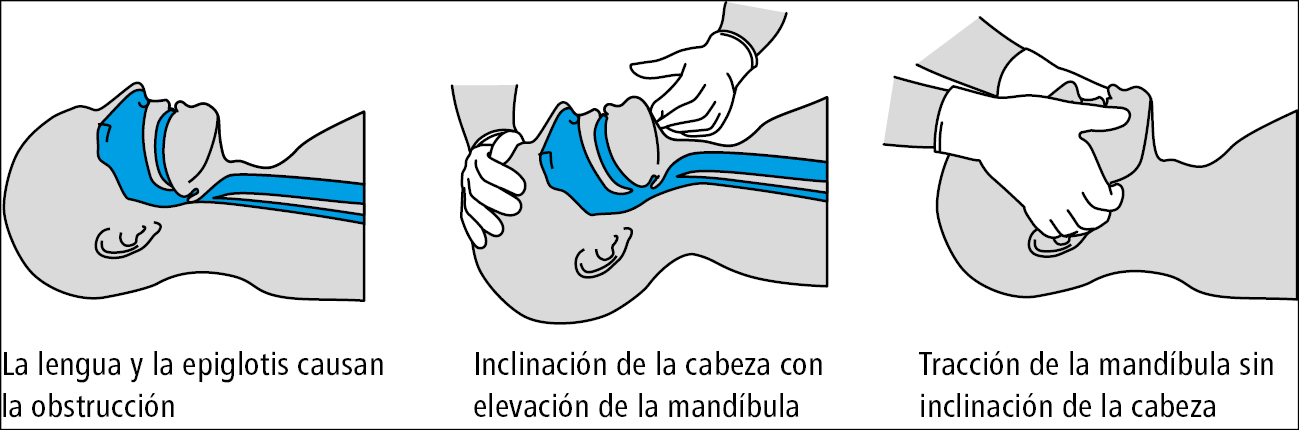
1. Permeabilizar la vía respiratoria →fig. 2.1-3.
2. Realizar asistencia respiratoria o iniciar reanimación cardiopulmonar →Paro cardíaco súbito.
3. Controlar la hemorragia asociada a heridas →Herida y hemorragia postraumática.
4. Colocar al paciente de forma adecuada (posición de seguridad en paciente inconsciente sin sospecha de traumatismos →fig. 2.1-6), o bien impedir la movilización (sobre todo si existe sospecha de traumatismo de pelvis o de columna).
5. Proteger contra temperaturas extremas (baja →Hipotermia, alta →Hipertermia).
6. Inmovilizar las extremidades que sufrieron daño →Fracturas de las extremidades o la columna vertebral, cuando el mecanismo del trauma indica la posibilidad de su lesión (siempre en pacientes inconscientes después de accidentes viales y caídas de altura).
7. Pedir ayuda y quedarse con el paciente.
TABLAS Y FIGURAS
Escala de coma de Glasgow
|
Reacción examinada
|
Nivel de alteración
|
Puntuación
|
|
Apertura de ojos
|
Espontánea
|
4
|
|
A orden verbal
|
3
|
|
En respuesta a un estímulo doloroso
|
2
|
|
Sin respuesta
|
1
|
|
Respuesta verbal
|
Correcta, el paciente está orientado
|
5
|
|
Responde, pero está desorientado
|
4
|
|
Usa palabras inapropiadas
|
3
|
|
Emite sonidos incomprensibles
|
2
|
|
Sin respuesta
|
1
|
|
Respuesta motora
|
A orden verbal
|
6
|
|
Sabe localizar el estímulo doloroso
|
5
|
|
Respuesta flexora normal (retirada en respuesta al estímulo doloroso)
|
4
|
|
Respuesta flexora anormal (postura de decorticación)
|
3
|
|
Respuesta extensora (postura de descerebración)
|
2
|
|
Sin respuesta
|
1
|
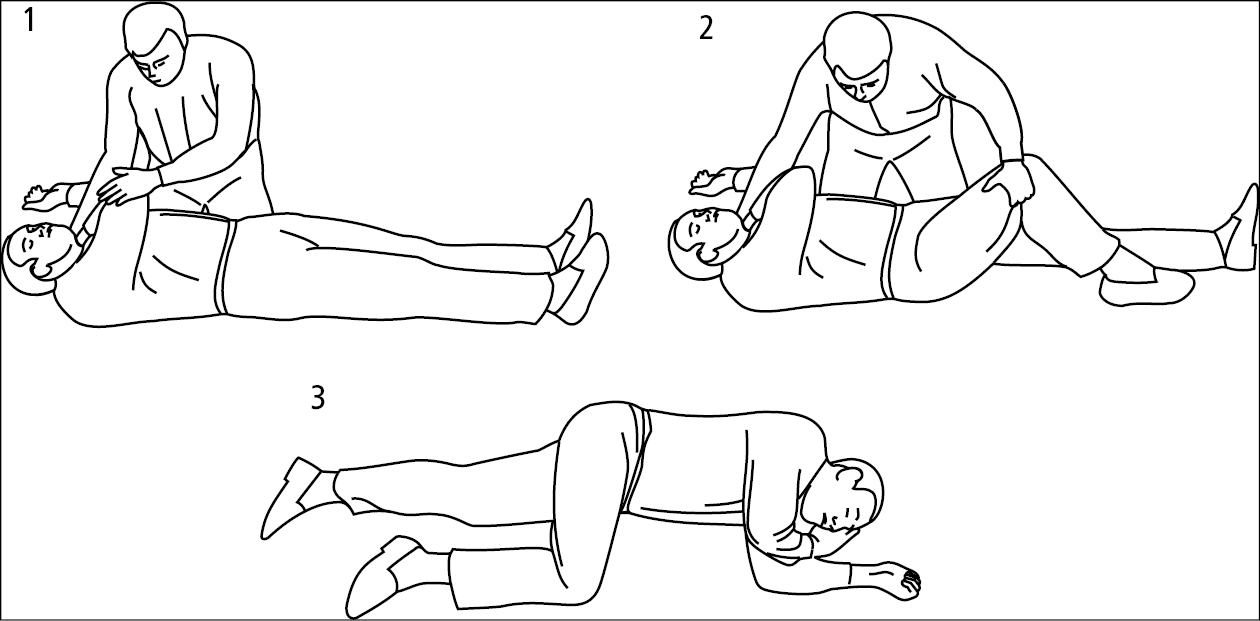
Fig. 2.1-6. Colocación del enfermo inconsciente en posición lateral de seguridad
 Español
Español
 English
English
 українська
українська