Definición y etiopatogeniaArriba
El embolismo pulmonar (EP) es una oclusión o estenosis de la arteria pulmonar o de algunas de sus ramas por material embólico que puede ser formado por: trombos (con mayor frecuencia; en general procedentes de las venas profundas de las extremidades inferiores o de la pelvis menor, menos frecuentemente de las venas de la parte superior del cuerpo, en cuyo caso el EP es una manifestación clínica de la TVP), esporádicamente líquido amniótico, aire (al introducir un catéter venoso central o al retirarlo), grasa (fracturas de huesos largos), masas neoplásicas (p. ej. cáncer de riñón o de estómago), cuerpos extraños (p. ej. material de la embolización).
Los factores de riesgo de EP son los mismos que los de la TVP →Trombosis venosa profunda; en ~1/3 de los casos no se logra detectar un factor desencadenante (EP espontáneo, idiopático o no provocado).
Consecuencias del embolismo (la gravedad depende del volumen del émbolo y de la reserva cardiovascular individual):
1) Alteraciones del equilibrio entre la ventilación y la perfusión → empeoramiento del intercambio de gases → hipoxemia (que puede empeorar adicionalmente por la existencia de shunt derecha-izquierda en presencia de un foramen oval permeable).
2) Aumento de la resistencia vascular pulmonar (por vasoconstricción secundaria a la hipoxemia) → aumento de la poscarga del ventrículo derecho → dilatación del ventrículo derecho → reducción del llenado del ventrículo izquierdo → reducción del gasto cardíaco → hipotensión/shock → empeoramiento del flujo coronario → isquemia aguda y lesión del ventrículo derecho sobrecargado. Las alteraciones del flujo coronario pueden provocar lesión miocárdica e incluso infartos transmurales con arterias coronarias normales, además, la insuficiencia progresiva e irreversible del ventrículo derecho es una de las principales causas de muerte. En enfermos con insuficiencia cardíaca, la obstrucción de tan solo unas pocas ramas arteriales pulmonares puede provocar shock, mientras que, en enfermos jóvenes previamente sanos, la oclusión de una gran parte del lecho vascular pulmonar puede provocar solo escasos síntomas. En caso de embolia en las partes periféricas de las arterias pulmonares pueden producirse infartos pulmonares hemorrágicos y focos de atelectasia. El aumento de la presión de la aurícula derecha puede provocar la apertura del foramen oval (que es anatómicamente permeable en ~1/4 de la población sana), por el que pueden pasar trombos procedentes del sistema venoso y ser causa de embolia en la circulación sistémica incluyendo al SNC (embolia paradójica). Después de la estabilización hemodinámica, los vasos se recanalizan poco a poco. Es raro que los trombos no se disuelvan a pesar del tratamiento adecuado y se organicen lentamente, lo que puede provocar hipertensión pulmonar crónica de etiología tromboembólica.
Cuadro clínico e historia naturalArriba
1. Síntomas: a menudo inicio brusco; disnea (en ~80 %) y dolor torácico (~50 %, en general de carácter pleurítico, más raramente coronario en un 10 %), tos (20 %, normalmente seca), más raramente presíncope o síncope, hemoptisis.
2. Signos: en más de la mitad de los enfermos taquipnea y taquicardia; en caso de disfunción del ventrículo derecho dilatación de las venas yugulares, aumento de intensidad del componente pulmonar del segundo tono, a veces soplo de insuficiencia tricúspide, hipotensión y signos de shock.
3. Historia natural: las manifestaciones de TVP están presentes en 1/3 de los enfermos. La mortalidad en el EP no tratado (en la práctica suele ser en casos no diagnosticados) depende de la gravedad clínica (→más adelante), y es del ~30 % en el EP de alto riesgo, del 3-15 % en el de riesgo intermedio, y <1 % en el de bajo riesgo.
DiagnósticoArriba
Exploraciones complementarias
1. Análisis de sangre: aumento del dímero D. En la mayoría de los enfermos con EP de riesgo alto o intermedio se elevan las troponinas y/o péptidos natriuréticos (BNP o NT-proBNP), lo que indica sobrecarga del ventrículo derecho. Unos niveles bajos sugieren un curso clínico leve.
2. ECG: taquicardia; pueden aparecer arritmias supraventriculares, cambios inespecíficos en el segmento ST y en la onda T (son típicas las ondas T negativas en III y V1-V2); raramente complejo S1Q3T3, dextrograma, bloqueo completo o incompleto de rama derecha del haz de His. En caso de compromiso hemodinámico, a menudo aparecen ondas T negativas en V2-V4, a veces hasta V6.
3. Radiografía de tórax: puede revelar aumento de la silueta cardíaca, derrame pleural, elevación del diafragma, dilatación de la arteria pulmonar, foco de atelectasia, condensaciones parenquimatosas; en ~1/4 es normal.
4. Angio-TC: permite una valoración precisa de las arterias pulmonares desde el tronco pulmonar hasta las arterias segmentarias. Los equipos de tomografía multicorte permiten valorar también las arterias subsegmentarias, si bien la importancia clínica de los trombos aislados en esta localización es discutible. Además, permite valorar las lesiones del parénquima pulmonar.
5. Ecocardiografía: en enfermos con EP de riesgo alto o intermedio se observa dilatación del ventrículo derecho y aplanamiento del septo interventricular. Es característica la imagen de hipocinesia de la pared libre del ventrículo derecho con contractilidad conservada del ápice y dilatación de la vena cava inferior a consecuencia de la disfunción del ventrículo derecho y elevación de las presiones en la aurícula derecha. El examen transesofágico visualiza las arterias pulmonares hasta el inicio de las arterias lobulares, lo que permite identificar el material embólico más a menudo que el examen transtorácico.
6. Ecografía de las venas profundas de las extremidades inferiores: la ecografía con compresión y/o la ecografía completa del sistema venoso de la extremidad puede revelar la trombosis.
7. Otras pruebas: la gammagrafía de perfusión pulmonar se utiliza raramente por su disponibilidad reducida y por la superioridad de la angio-TC. Igualmente se utiliza raramente la arteriografía pulmonar debido a su carácter invasivo.
Proceso diagnóstico
El enfermo con sospecha de EP precisa un diagnóstico rápido. La estrategia del proceso depende del estado del enfermo y de la disponibilidad de pruebas diagnósticas. En caso de importante sospecha clínica de EP, el tratamiento anticoagulante debe instaurarse a la vez que el proceso diagnóstico.
1. Valorar el riesgo de muerte temprana:
1) EP de alto riesgo: signos de shock o hipotensión (presión arterial sistólica sistémica <90 mm Hg o una reducción ≥40 mm Hg de >15 min de duración no provocada por arritmias, hipovolemia o sepsis)
2) EP sin inestabilidad hemodinámica (de riesgo no alto): sin signos de shock o de hipotensión:
a) EP de riesgo intermedio: signos de disfunción del ventrículo derecho (en ecocardiografía o angio-TC de arterias pulmonares) o puntuación en la escala sPESI o PESI 1 o >85 (clase III o IV), respectivamente →tabla 2.33-1, o presencia de ≥1 criterio Hestia de gravedad de EP o de enfermedades concomitantes (→más adelante):
– de riesgo intermedio-bajo: los enfermos con sobrecarga del ventrículo derecho o con parámetros bioquímicos de lesión del ventrículo derecho (elevación de troponina T o I)
– de riesgo intermedio-alto: los enfermos con sobrecarga y lesión de ventrículo derecho
b) EP de riesgo bajo: puntuación en la escala sPESI o PESI respectivamente 0 o ≤85 (clase I o II) →tabla 2.33-1; enfermos sin los anteriores signos de disfunción de ventrículo derecho y marcadores de daño miocárdico.
2. Valorar la probabilidad clínica de EP (p. ej. con la escala de Wells para EP →tabla 2.33-2 o la escala modificada de Ginebra →tabla 2.33-3) en casos de EP de riesgo no alto. En enfermos con sospecha de EP de alto riesgo la probabilidad clínica de EP suele ser alta. Nota: en enfermos con una probabilidad clínica de EP alta o intermedia, iniciar la administración de un anticoagulante parenteral ya durante el proceso diagnóstico.
3. Exploraciones complementarias en el EP de alto riesgo →fig. 2.33-1. Para confirmar el diagnóstico realizar urgentemente angio-TC o ecocardiografía a pie de cama si la TC no está disponible o el estado del paciente no permite realizarla.
4. Exploraciones complementarias en el diagnóstico de EP de riesgo no alto →fig. 2.33-2:
1) Probabilidad clínica baja o intermedia → determinar el dímero D en el suero, preferiblemente con un método de alta sensibilidad. Un resultado normal descarta el EP y permite interrumpir el proceso diagnóstico y el tratamiento. La especificidad de la determinación del dímero D disminuye con la edad, por lo que en personas de >50 años el límite superior de la normalidad se debe determinar según la fórmula: edad × 10 μg/l. En caso de elevación del dímero D realizar angio-TC. Un resultado negativo de la TC multicorte o de la TC convencional, junto con un resultado negativo de la ecografía de compresión de las venas profundas proximales descarta el diagnóstico de EP (y permite suspender de forma segura el tratamiento anticoagulante).
2) Probabilidad clínica alta (en este caso no se recomienda determinar el dímero D) → realizar angio-TC. En caso de resultado negativo de la TC convencional o multicorte, realizar otra prueba complementaria (p. ej. ecografía de compresión). En todos los enfermos con EP confirmada hay que valorar el pronóstico. En primer lugar, valorar el riesgo de muerte con la escala sPESI y en los casos con una puntuación sPESI >0, determinar la presencia de signos de disfunción ventricular derecha (basándose en la ecocardiografía, angio-TC o por el aumento de BNP/NT-proBNP), o de elevación de troponinas cardíacas (T o I).
El diagnóstico de EP en un enfermo con riesgo no alto se confirma con:
1) trombo hasta el nivel de las arterias segmentarias en TC multicorte o convencional; si los trombos se visualizan solamente en arterias subsegmentarias → considerar la continuación del proceso diagnóstico, especialmente en enfermos con probabilidad clínica baja de EP
2) TVP proximal en la ecografía de compresión; en caso de TVP distal → considerar la continuación del proceso diagnóstico.
5. Diagnóstico del EP en embarazadas: el valor de los dímeros D es reducido, ya que pueden estar elevados de manera inespecífica, especialmente en la segunda mitad del embarazo. Un nivel normal de dímeros D en las embarazadas tiene el mismo valor para descartar EP que en otros enfermos. Comenzar el proceso diagnóstico con la ecografía venosa de las extremidades inferiores (la visualización de trombos justifica el tratamiento anticoagulante sin otras pruebas), pero es necesario valorar la gravedad del EP según los síntomas y los resultados del examen ecocardiográfico y de los biomarcadores en la sangre. Las exploraciones con radiaciones ionizantes se reservan para las embarazadas con niveles elevados de dímeros D y ecografía venosa normal. La gammagrafía pulmonar de perfusión y el angio-TC se consideran seguros para el feto y se deben realizar para verificar la sospecha de EP.
Diagnóstico diferencial
Neumonía y pleuritis, asma, EPOC, neumotórax, SDRA, insuficiencia cardíaca, síndromes coronarios agudos (p. ej. en caso de cambios del ST-T en un enfermo tras síncope o con dolor torácico), neuralgia intercostal y otras causas de dolor torácico →Dolor torácico. En caso de EP de alto riesgo también shock cardiogénico, insuficiencia mitral o aórtica agudas, rotura del septo interventricular, taponamiento cardíaco, disección aórtica.
La insuficiencia cardíaca avanzada y la agudización de la EPOC son factores de riesgo de ETV y pueden coexistir con el EP.
TratamientoArriba
Tratamiento del embolismo pulmonar de riesgo alto →fig. 2.33-1
1. Empezar el tratamiento sintomático:
1) corregir la hipotensión/shock de igual manera que en la insuficiencia ventricular derecha →Insuficiencia cardíaca aguda; nota: la administración intensiva de líquidos iv. (>500 ml) puede ser perjudicial por aumentar la sobrecarga del ventrículo derecho
2) dependiendo de la presencia y del grado de la insuficiencia respiratoria, administrar oxígeno y considerar las indicaciones de ventilación mecánica; la ventilación mecánica puede provocar un mayor deterioro de la función ventricular derecha, hay que tener precaución con el uso de la presión positiva al final de la espiración (PEEP); utilizar volúmenes respiratorios bajos (~6 ml/kg) para que la presión al final de la espiración se mantenga <30 cm H2O.
2. HNF iv.: administrar inmediatamente una dosis de carga de 80 UI/kg si no existen contraindicaciones para el tratamiento anticoagulante →Principios generales del tratamiento anticoagulante.
3. Tratamiento trombolítico: utilizar si no existen contraindicaciones →Síndromes coronarios agudos (la mayoría de las contraindicaciones tienen un carácter relativo frente al riesgo vital del EP, sobre todo si no es posible realizar embolectomía inmediata). Está indicado confirmar previamente el EP con una prueba de imagen, si bien en enfermos en estado de extrema gravedad se puede decidir el tratamiento trombolítico basado solamente en un cuadro clínico sugestivo, junto con los signos de sobrecarga del ventrículo derecho en el examen ecocardiográfico. En caso de paro cardíaco, la administración inmediata de alteplasa a dosis de 50 mg iv. y masaje cardíaco pueden salvar la vida del enfermo. El tratamiento trombolítico tiene la máxima eficacia si se utiliza en las primeras 48 h tras el inicio de los síntomas del EP, pero puede ser beneficioso incluso hasta los 14 días.
Dosificación de fármacos trombolíticos:
1) estreptocinasa:
a) esquema rápido (preferible): 1,5 mill. UI iv. durante 2 h
b) esquema estándar: 250 000 UI iv. durante 30 min y después 100 000 UI/h por 12-24 h
2) urocinasa: 4400 UI/kg iv. durante los primeros 10 min, a continuación 4400 UI/kg/h durante 12 h
3) alteplasa, rtPA:
a) esquema estándar: 100 mg iv. durante 2 h
b) esquema rápido: 0,6 mg/kg (máx. 50 mg) durante 15 min.
4. Si el enfermo no ha recibido heparina antes de la administración del fármaco trombolítico → administrar HNF 80 UI/kg iv., después infusión continua de HNF 18 UI/kg/h controlando el TTPa. Si se ha administrado la dosis de carga de HNF antes del fármaco trombolítico → se puede continuar con infusión de HNF simultáneamente con la de alteplasa, o empezar una vez finalizada la administración de este último (en las guías de la ESC se recomienda suspender la infusión de HNF durante la administración de estreptocinasa o urocinasa).
5. Después del tratamiento trombolítico, durante el uso de heparina una vez estabilizado el estado del paciente → iniciar el tratamiento con AVK según las mismas indicaciones que en la TVP →Trombosis venosa profunda.
6. Si existen contraindicaciones absolutas para el tratamiento anticoagulante en enfermos con riesgo elevado de recurrencia del EP (p. ej. directamente después de una intervención neuroquirúrgica u otra cirugía mayor), o con TVP proximal que precisa una intervención urgente (p. ej. ortopédica) → considerar implantación de filtro en la vena cava inferior. El filtro se introduce por la vena femoral o yugular interna y se coloca en la vena cava inferior por debajo de la desembocadura de las venas renales. Este procedimiento puede estar indicado también en enfermos seleccionados con hipertensión pulmonar grave (para prevenir incluso pequeños episodios de EP, que en dicha situación podrían provocar riesgo vital), o después de la embolectomía pulmonar. Si el riesgo hemorrágico disminuye, iniciar inmediatamente el tratamiento anticoagulante y retirar el filtro a la mayor brevedad. No colocar filtros en enfermos anticoagulados.
7. Si existen contraindicaciones para el tratamiento trombolítico, ha sido ineficaz (se mantienen la hipotensión o el shock), o existe un trombo móvil en el ventrículo derecho o en la aurícula derecha (especialmente si pasa por el foramen oval) → considerar la embolectomía pulmonar (extracción quirúrgica de trombos de las arterias pulmonares con circulación extracorpórea). Se puede extraer el trombo con técnica endovascular (embolectomía percutánea), tratamiento de elección en la actualidad.
8. Hay cada vez más datos que confirman los beneficios de la OMEC.
Tratamiento del embolismo pulmonar de riesgo bajo
1. Enfermos con probabilidad clínica de EP alta o intermedia: iniciar tratamiento anticoagulante inmediatamente sin esperar los resultados de las pruebas diagnósticas. En todos los enfermos con sospecha de EP comenzar el tratamiento anticoagulante en el período de espera de pruebas diagnósticas si no es posible obtener los resultados en 24 h. En enfermos con trombos aislados en arterias subsegmentarias, la decisión sobre el tratamiento se debe tomar de manera individual. En el caso de enfermos sin TVP y con un riesgo bajo de recurrencia de la ETV, es preferible observar sin anticoagular.
2. Esquema de tratamiento anticoagulante: igual que en caso de TVP →Trombosis venosa profunda.
3. Considerar el alta hospitalaria precoz utilizando los criterios Hestia (respuesta positiva a ≥1 de las siguientes preguntas descarta la posibilidad de alta hospitalaria precoz y tratamiento ambulatorio):
1) ¿Está el paciente hemodinámicamente inestable? Es decir, ¿requiere ingreso en la unidad de cuidados intensivos (en opinión del médico basada entre otros en los siguientes criterios: presión arterial sistólica <100 mm Hg y frecuencia cardíaca >100/min)?
2) ¿Es necesaria la trombólisis o embolectomía?
3) ¿Hay sangrado activo o alto riesgo de sangrado (sangrado digestivo en los últimos 14 días, ACV en las últimas <4 semanas, cirugía en las últimas <2 semanas, trastornos de la hemostasia o trombocitopenia [recuento de plaquetas <75 000/μl] o presión arterial no controlada [presión sistólica >180 mm Hg o diastólica >110 mm Hg])?
4) ¿Es necesaria oxigenoterapia durante >24 h para mantener una SaO2 >90 %?
5) ¿El EP se diagnosticó durante el tratamiento anticoagulante?
6) ¿Presenta un dolor fuerte que requiere analgésicos iv. durante >24 h?
7) ¿Se requiere tratamiento hospitalario durante >24 h por motivos médicos o sociales (infección, neoplasia maligna o falta de apoyo en casa)?
8) ¿El aclaramiento de creatinina (según la fórmula de Cockcroft y Gault) es <30 ml/min?
9) ¿Presenta una insuficiencia hepática grave (según el médico)?
10) ¿La enferma está embarazada?
11) ¿Hay antecedentes documentados de trombocitopenia inducida por heparina (TIH)?
Tratamiento del embolismo pulmonar de riesgo intermedio
El tratamiento es igual que en los enfermos con el EP de riesgo bajo, pero los enfermos con riesgo intermedio-alto requieren vigilancia, de preferencia inicialmente en cuidados intensivos. En casos seleccionados de riesgo intermedio-alto sin factores de riesgo de complicaciones hemorrágicas, especialmente si se desarrolla inestabilidad hemodinámica o no se produce mejoría clínica, transcurridas unas horas de la administración de heparina → considerar tratamiento trombolítico, y en caso de contraindicación, embolectomía o intervención percutánea, según la situación clínica y las disponibilidades del centro.
Tratamiento del embolismo pulmonar en embarazadas
1. EP de riesgo no alto → igual que en la TVP; el fármaco de elección es la HBPM.
2. EP de riesgo alto → en situaciones de riesgo vital para la embarazada considerar la trombólisis, que por su parte puede provocar sangrado placentario y muerte fetal. La embolectomía pulmonar también implica un riesgo muy alto para el feto y la mujer.
Duración del tratamiento
Igual que para la TVP →Trombosis venosa profunda. Si se continúa el tratamiento con heparina, considerar sustituir la HNF por HBPM o fondaparinux.
PrevenciónArriba
1. Prevención primaria →Profilaxis primaria de la ETV.
2. Prevención de la recurrencia de la ETV →Trombosis venosa profunda.
TABLAS Y FIGURAS
Valoración del pronóstico en embolismo pulmonar
|
Factor pronóstico
|
Escala PESI (puntuación)
|
Escala sPESI (puntuación)
|
|
Edad
|
Edad en años
|
1 (si >80 años)
|
|
Sexo masculino
|
10
|
–
|
|
Neoplasia maligna
|
30
|
1
|
|
Insuficiencia cardíaca crónica
|
10
|
1
|
|
Enfermedad pulmonar crónica
|
10
|
|
Pulso ≥110/min
|
20
|
1
|
|
Presión arterial sistólica <100 mm Hg
|
30
|
1
|
|
Frecuencia respiratoria >30/min
|
20
|
–
|
|
Temperatura <36 °C
|
20
|
–
|
|
Alteración del nivel de conciencia
|
60
|
–
|
|
SaO2 <90 %
|
20
|
1
|
|
Interpretación de la escala PESIa
|
|
Puntuación
|
Riesgo
|
|
Clase I: ≤65
Clase II: 66-85
Clase III: 86-105
Clase IV: 106-125
Clase V: >125
|
Muy bajo (0-1,6 %)
Bajo (1,7-3,5 %)
Moderado (3,2-7,1 %)
Alto (4,0-11,4 %)
Muy alto (10-24,5 %)
|
|
Interpretación de la escala sPESIa
|
|
Puntuación
|
Riesgo
|
|
0
≥1
|
1,0 % (95 % IC: 0-2,1 %)
10,9 % (95% IC: 8,5-13,2 %)
|
|
a Riesgo de muerte a los 30 días según la puntuación.
PESI (Pulmonary Embolism Severity Index) — índice de la severidad del embolismo pulmonar, sPESI (simplified Pulmonary Embolism Severity Index) — escala PESI simplificada
A partir de las guías de la ESC (2014)
|
Valoración de la probabilidad clínica de EP según la escala de Wells
|
Variable
|
Versión original (total de puntos)
|
Versión simplificada (total de puntos)
|
|
Factores predisponentes
|
|
|
Antecedente de TVP o EP
|
1,5
|
1
|
|
|
Intervención quirúrgica o inmovilización en las últimas 4 semanas
|
1,5
|
1
|
|
|
Neoplasia maligna (no curada)
|
1
|
1
|
|
Síntomas: hemoptisis
|
1
|
1
|
|
Signos
|
|
|
Frecuencia cardíaca ≥100/min
|
1,5
|
1
|
|
|
Signos de TVP
|
3
|
1
|
|
Valoración clínica: otro diagnóstico menos probable que el EP
|
3
|
1
|
|
Interpretación
|
|
Probabilidad clínica (3 niveles, versión original de la escala), total de los puntos: baja 0‑1, intermedia 2‑6, alta ≥7
|
|
Probabilidad clínica (2 niveles, versión original), total de los puntos: EP poco probable 0-4, EP probable >4
|
|
Probabilidad clínica (2 niveles, versión simplificada), total de los puntos: EP poco probable 0-1, EP probable ≥2
|
|
EP — embolismo pulmonar, TVP — trombosis venosa profunda
A partir de: Wells P.S. y cols., Thromb. Haemost., 2000; 83: 416-420, modificado
|
Valoración de la probabilidad clínica de EP según la escala de Ginebra modificada
|
Variable
|
Versión original (total de puntos)
|
Versión simplificada (total de puntos)
|
|
Factores predisponentes
|
|
|
Edad >65 años
|
1
|
1
|
|
Antecedente de TVP o EP
|
3
|
1
|
|
Intervención quirúrgica o fractura en el último mes
|
2
|
1
|
|
Neoplasia maligna (no curada)
|
2
|
1
|
|
Síntomas
|
|
|
Dolor unilateral del miembro inferior
|
3
|
1
|
|
Hemoptisis
|
2
|
1
|
|
Signos
|
|
|
Frecuencia cardíaca
|
75-94/min
|
3
|
1
|
|
≥95/min
|
5
|
2
|
|
Dolor a la compresión de las venas profundas del miembro inferior y edema unilateral
|
4
|
1
|
|
Interpretación
|
|
Probabilidad clínica (3 niveles, versión original), total de los puntos: baja 0‑3, intermedia 4‑10, alta ≥11
|
|
Probabilidad clínica (3 niveles, versión simplificada), total de los puntos: baja 0‑1, intermedia 2‑4, alta ≥5
|
|
Probabilidad clínica (2 niveles, versión original), total de los puntos: EP poco probable 0-5, EP probable ≥6
|
|
Probabilidad clínica (2 niveles, versión simplificada), total de los puntos: EP poco probable 0-2, EP probable ≥3
|
|
EP — embolismo pulmonar, TVP — trombosis venosa profunda
|
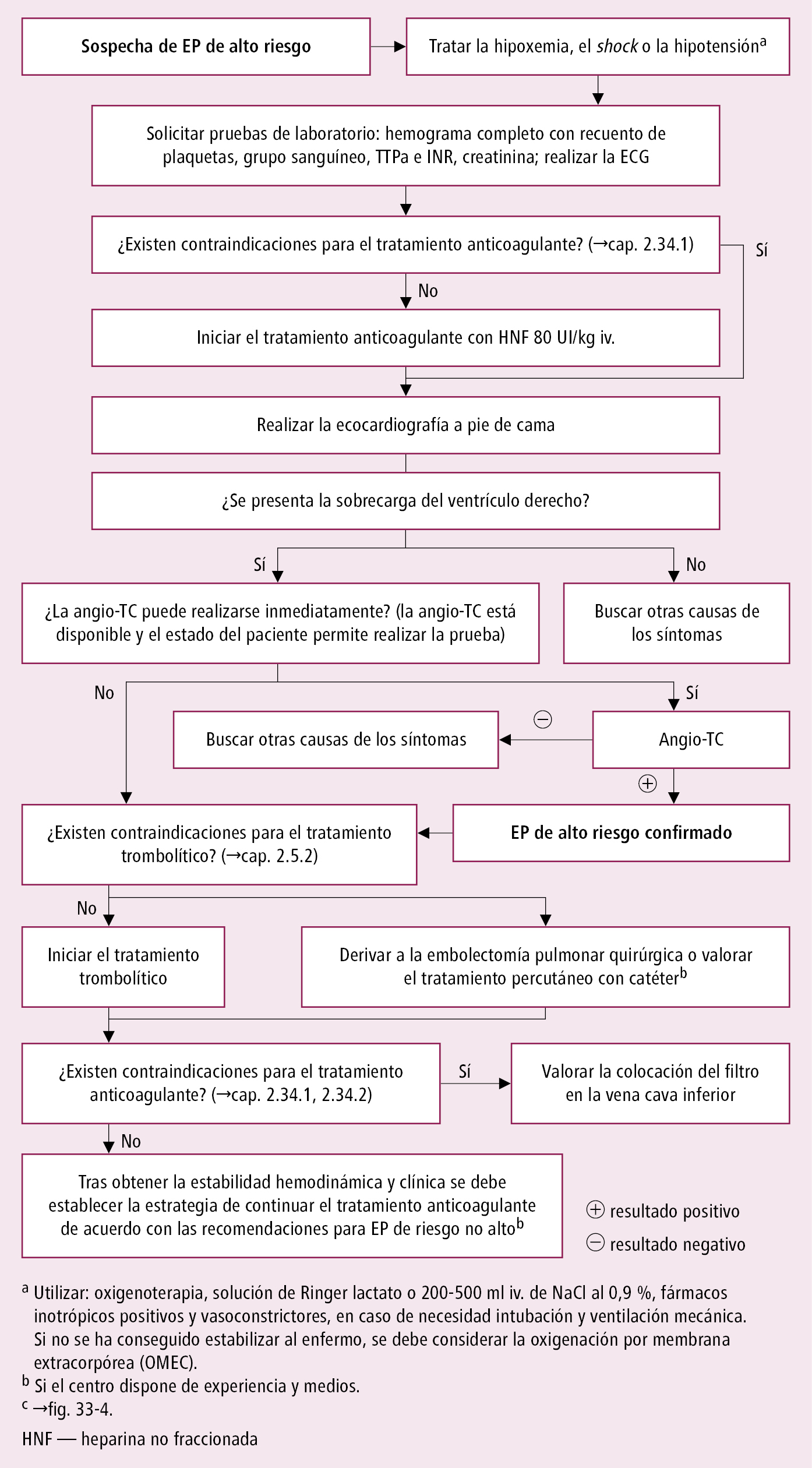
Fig. 2.33-1. Algoritmo de diagnóstico y tratamiento del embolismo pulmonar (EP) de alto riesgo (a partir de las guías de la ESC 2019, modificado)
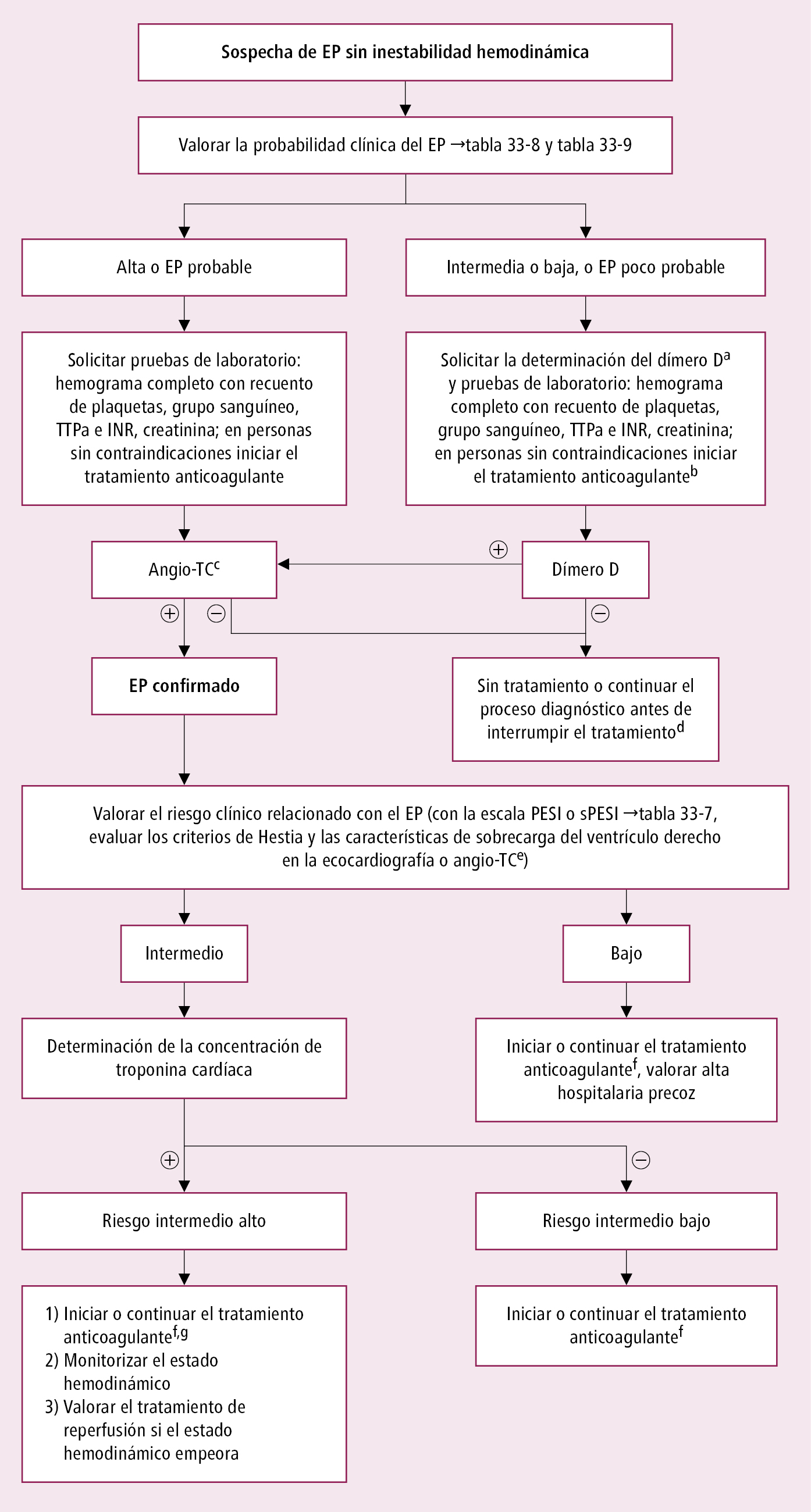
Fig. 2.33-2. Algoritmo de diagnóstico y tratamiento del embolismo pulmonar (EP) sin inestabilidad hemodinámica (a partir de las guías de la ESC 2019, modificado)
 Español
Español
 English
English
 українська
українська






