Definición y etiopatogeniaArriba
Reducción de la superficie de apertura mitral que dificulta el flujo entre la aurícula izquierda y el ventrículo izquierdo.
Clasificación etiológica:
1) Estructural: restricción de la movilidad de los velos y de las cuerdas tendinosas a consecuencia de cambios orgánicos. Causas: cardiopatía reumática (la más frecuente), calcificación del anillo mitral, endocarditis infecciosa, raramente LES, AR, síndrome carcinoide, enfermedades por almacenamiento e infiltrativas (p. ej. amiloidosis).
2) Funcional: apertura insuficiente de velos normales, de causa secundaria. Causas: flujo retrógrado de regurgitación aórtica, trombo en la aurícula izquierda, tumor (más frecuentemente mixoma de la aurícula izquierda), hipertrofia asimétrica del ventrículo izquierdo en la miocardiopatía hipertrófica.
3) Relativa: en cardiopatías que cursan con aumento del flujo transmitral, como en el defecto del septo interventricular, conducto arterioso persistente o shunt vascular en la circulación pulmonar.
Cuadro clínico e historia naturalArriba
1. Síntomas: tolerancia al esfuerzo limitada, fatiga fácil, disnea de esfuerzo, a veces tos con expectoración espumosa sanguinolenta, infecciones respiratorias recurrentes, palpitaciones, sensación de opresión en el hipocondrio derecho, raramente ronquera (por compresión del nervio recurrente laríngeo izquierdo debido al aumento de tamaño de la aurícula izquierda: síndrome de Ortner), dolor precordial (en el 15 % de los enfermos, secundario a una presión elevada en el ventrículo derecho o a enfermedad coronaria coexistente).
2. Signos: primer tono intenso y chasqueante (chasquido) de apertura de la válvula mitral, soplo diastólico decreciente de tono bajo (retumbo) con acentuación presistólica (este último con el ritmo sinusal está conservado). En caso de hipertensión pulmonar grave y dilatación del tronco pulmonar aparece insuficiencia de la válvula pulmonar (soplo de Graham-Steell). En la valvulopatía avanzada: coloración rojo-azulada de las mejillas, cianosis periférica, pulsación en el epigastrio, desplazamiento del impulso apical hacia la izquierda, signos de insuficiencia ventricular derecha →Insuficiencia cardíaca crónica.
3. Historia natural: progresión gradual. Los síntomas aparecen no antes de ~2 años tras la fiebre reumática, habitualmente después de transcurridos 15-20 años. Suelen aparecer arritmias supraventriculares, especialmente fibrilación auricular (el riesgo aumenta con la edad y con el tamaño de la aurícula izquierda), y eventos tromboembólicos (hasta 6/100 enfermos/año, siendo factores de riesgo la edad, fibrilación auricular, área de apertura mitral muy reducida y ecocontraste espontáneo en la aurícula izquierda).
DiagnósticoArriba
Se basa principalmente en la imagen ecocardiográfica.
Exploraciones complementarias
1. ECG: signos de crecimiento de la aurícula izquierda, a menudo P mitrale, arritmias auriculares frecuentes, sobre todo fibrilación auricular. En caso de hipertensión pulmonar: dextrograma, bloqueo de rama derecha incompleto (con menor frecuencia, otros signos de hipertrofia y de sobrecarga del ventrículo derecho), la P mitrale puede cambiar de forma hasta P cardiale o P pulmonale.
2. Radiografía de tórax: crecimiento de la aurícula izquierda, dilatación de las venas en los lóbulos superiores, dilatación del tronco pulmonar, edema alveolar, edema intersticial, hipertrofia del ventrículo derecho, calcificaciones en el área mitral (raramente).
3. Ecocardiografía Doppler: indicada para evaluar la morfología de la válvula (importante para decidir el método de tratamiento invasivo), detectar trombos en la aurícula izquierda (es útil el estudio transesofágico), evaluar el área de apertura mitral mediante planimetría, y clasificar el grado de estenosis →tabla 2.9-1.
4. Prueba de esfuerzo: para evaluar la capacidad funcional y el aumento de la presión en la arteria pulmonar (puede influir en la elección del manejo).
5. Cateterismo cardíaco y coronariografía: para evaluar la presión en la arteria pulmonar (en algunos de los enfermos es determinante para su manejo). La coronariografía está indicada en la estenosis mitral grave antes de la cirugía valvular y en los siguientes casos: antecedente de enfermedad cardiovascular, sospecha de isquemia miocárdica, hombres >40 años y mujeres posmenopáusicas, disfunción sistólica del ventrículo izquierdo, ≥1 factor de riesgo cardiovascular. Si la probabilidad de enfermedad coronaria es baja, considerar la realización de TC coronaria en lugar de coronariografía para evaluar las arterias coronarias.
TratamientoArriba
Principios generales
1. Estenosis leve asintomática: tratamiento farmacológico.
2. Estenosis moderada o grave (estrecha): el tratamiento dependerá sobre todo de la presencia de síntomas y de la anatomía valvular →fig. 2.9-1.
Tratamiento invasivo
1. Comisurotomía mitral percutánea (CMP): se despegan o se rompen las comisuras fusionadas mediante balón con acceso a través del septo interauricular. Debido a su alta eficacia y muy bajo riesgo de complicaciones (muerte, taponamiento cardíaco, embolismo periférico) se utiliza cada vez con mayor frecuencia en la fase temprana de la estenosis mitral. Indicaciones →fig. 2.9-1. Contraindicaciones: área valvular >1,5 cm2 (se puede considerar la CMP si se presentan síntomas que no pueden explicarse por otra causa, y si las condiciones anatómicas permiten realizar la CMP), trombo en la aurícula izquierda, insuficiencia mitral en grado superior a leve, calcificaciones grandes o calcificación de ambas comisuras, comisuras no fusionadas, coexistencia de valvulopatía aórtica grave, con una valvulopatía tricúspide compuesta grave que requiere cirugía, o coexistencia de enfermedad coronaria que precise una derivación coronaria quirúrgica. En enfermos sintomáticos con estenosis moderada o grave, no aptos para CMP, se recomienda tratamiento quirúrgico.
2. Reparación quirúrgica de la válvula:
1) valvulotomía cerrada de acceso por aurícula (utilizada rara vez)
2) valvulotomía abierta con circulación extracorpórea con control visual.
3. Recambio valvular mitral: indicado en enfermos de clase III/IV NYHA, con cambios avanzados en el aparato valvular, cuando no hay posibilidad de reparación de la válvula. La mortalidad intrahospitalaria y a largo plazo, así como la frecuencia de complicaciones es mayor que con la CMP. En caso de prótesis mecánica es imprescindible el tratamiento anticoagulante oral de por vida (valor deseado de INR →tabla 2.8-4).
Tratamiento conservador
1. Enfermos no candidatos a tratamiento invasivo o que no lo consienten: diuréticos (en caso de síntomas de congestión pulmonar), digoxina (especialmente en fibrilación auricular con respuesta ventricular rápida), e IECA (si coexiste una disfunción del ventrículo izquierdo).
2. Tratamiento anticoagulante con AVK (INR 2-3): en enfermos con fibrilación auricular, después de un evento embólico o con presencia de un trombo en la aurícula izquierda; con aurícula izquierda grande (dimensión en la proyección en modo M >50 mm o volumen >60 ml/m2); con contraste espontáneo de sangre en la aurícula izquierda.
3. Cardioversión eléctrica: episodio de fibrilación auricular con inestabilidad hemodinámica. Debe considerarse en el primer episodio si la estenosis es leve o moderada. Después de un tratamiento invasivo eficaz de la estenosis mitral, si la fibrilación auricular es de corta duración o con aurícula izquierda ligeramente dilatada. Contraindicada en la estenosis grave y con una dilatación importante de la aurícula izquierda. La cardioversión farmacológica (con mayor frecuencia amiodarona) es menos eficaz.
4. Prevención de la endocarditis infecciosa →Endocarditis infecciosa y de la recurrencia de la fiebre reumática →Fiebre reumática.
VIGILANCIAArriba
La frecuencia de las revisiones en los enfermos no tratados de manera invasiva depende de la gravedad de la enfermedad. Estenosis leve asintomática → cada 2-3 años. En enfermos asintomáticos con estenosis grave y sometidos a CMP exitosa → valoración clínica y ecocardiográfica cada año. En enfermos sintomáticos → cada 6 meses.
PronósticoArriba
>80 % de los enfermos asintomáticos sobrevive a los 10 años, y ~40 % sobrevive a los 20 años. La aparición de síntomas, incluso leves, empeora el pronóstico y el reemplazo valvular mejora el pronóstico de forma significativa. La causa de la muerte de estos enfermos es la insuficiencia cardíaca y los eventos embólicos.
TABLAS Y FIGURAS
Clasificación de la estenosis valvular mitral (a partir de las guías de ACC y AHA)
|
|
Estenosis
|
|
Leve
|
Moderada
|
Grave
|
|
GTM medio (mm Hg)
|
<5
|
5-10
|
>10
|
|
PSAP (mm Hg)
|
<30
|
30-50
|
>50
|
|
AAM (cm2)
|
>1,5
|
1-1,5
|
<1
|
|
AAM — área de apertura mitral, GTM — gradiente transmitral, PSAP — presión sistólica en la arteria pulmonar
|
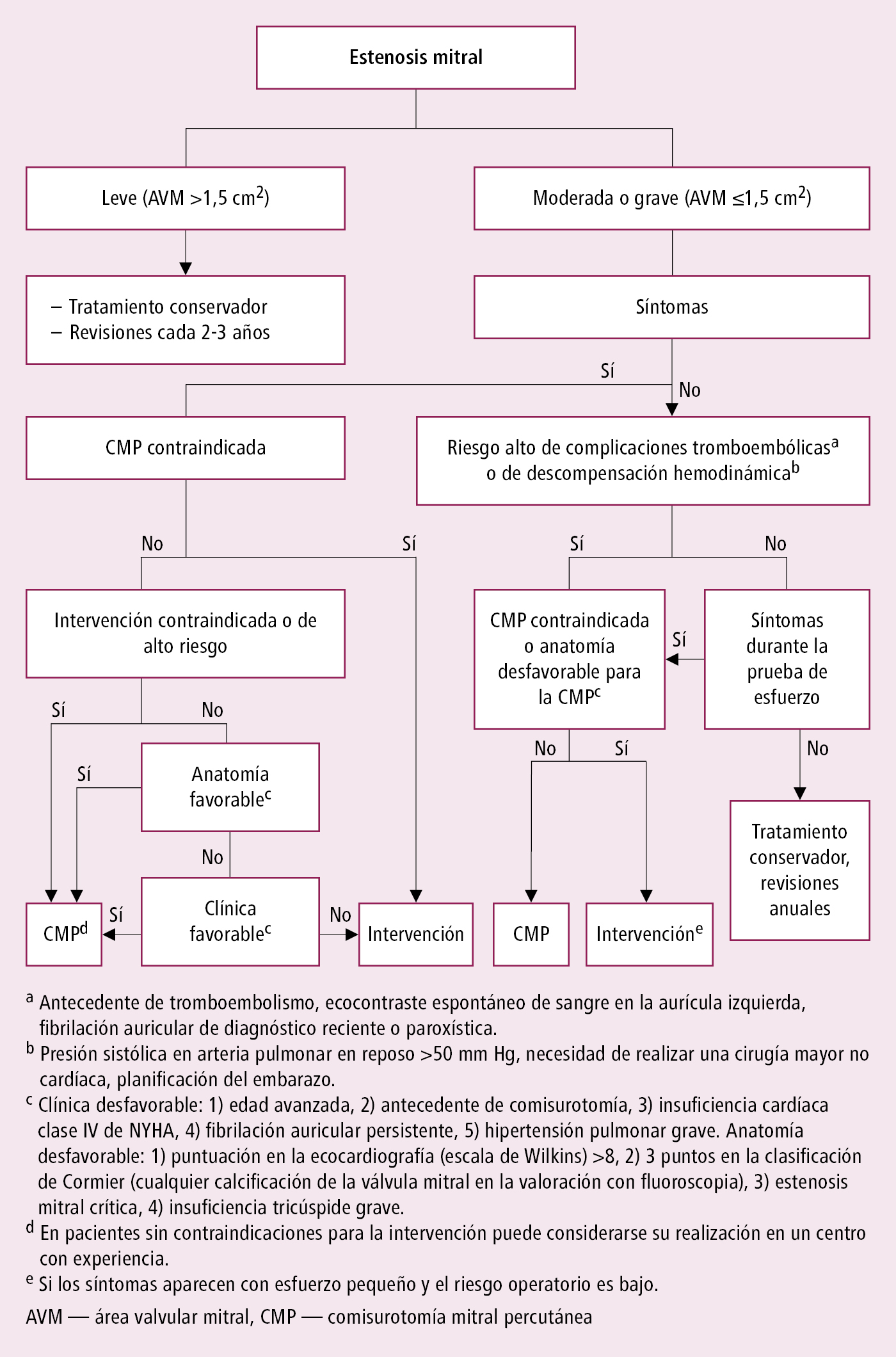
Fig. 2.9-1. Manejo de la estenosis mitral (a partir de las guías de la ESC y EACTS 2021, modificado)
Tratamiento anticoagulante en portadores de prótesis valvulares
|
Trombogenicidad de la prótesis
|
Ejemplos de las válvulas
|
Valor diana de INR según la cantidad de los factores de riesgoa
|
|
0
|
≥1
|
|
Baja
|
– Carbomedics (aórtica)
– Medtronic Hall
– ATS
– Medtronic Open-Pivot
– St. Jude Medical
– Sorin Bicarbon
|
2,5
|
3,0
|
|
Moderada
|
– Otras válvulas bivalvas
|
3,0
|
3,5
|
|
Alta
|
– Lillehei-Kaster
– Omniscience
– Starr-Edwards
– Bjork-Shiley
– Otras válvulas de disco oscilante
|
3,5
|
4,0
|
|
a Factores de riesgo: reemplazo valvular mitral o tricúspide, antecedente de episodio tromboembólico, fibrilación auricular, estenosis mitral de cualquier grado, fracción de eyección del ventrículo izquierdo <35 %.
A partir de las guías de la ESC 2021
|
 Español
Español
 English
English
 українська
українська





