DEFINICIÓN Y ETIOPATOGENIAArriba
Enfermedad ulcerosa: presencia de úlceras pépticas en el estómago o duodeno. Úlcera péptica: solución de continuidad limitada de la mucosa, con infiltración inflamatoria y necrosis coagulativa circundante, que se extiende en profundidad más allá de la capa muscular de la mucosa. Las úlceras pépticas se forman con más frecuencia en el bulbo duodenal y en el estómago, siendo menos frecuentes en el segmento inferior del esófago o el asa duodenal. Causas frecuentes: infección por Helicobacter pylori, AINE; poco frecuentes: p. ej. tratamiento en la UCI, síndrome de Zollinger-Ellison, glucocorticoides en combinación con AINE, otros fármacos (cloruro de potasio, bisfosfonatos, micofenolato de mofetilo).
La infección por H. pylori es responsable de la mayoría de las úlceras duodenales y gástricas. La supervivencia del H. pylori en el ambiente ácido gástrico es posible gracias a la ureasa producida por las bacterias que, al hidrolizar la urea, libera iones de amonio, que neutralizan el ácido clorhídrico. Inicialmente H. pylori produce una inflamación aguda en la región pilórica que evoluciona a crónica después de algunas semanas, además de una hipergastrinemia, que origina un aumento de la secreción del ácido clorhídrico, de importancia en la patogenia de la úlcera duodenal.
Los AINE, incluyendo el AAS (también a dosis cardiológicas), lesionan la mucosa del aparato digestivo disminuyendo la producción de prostaglandinas por la inhibición de la ciclooxigenasa tipo 1 (COX-1). Además, frenan la función plaquetaria, lo que favorece los sangrados. Los inhibidores selectivos de la ciclooxigenasa tipo 2 (COX-2), llamados coxibs (celecoxib, etoricoxib), ejercen un menor efecto lesivo gastroduodenal.
El riesgo de lesión mucosa por AINE puede ser elevado si hay antecedentes de enfermedad ulcerosa complicada o están presentes >2 de los 4 factores de riesgo: enfermedad ulcerosa no complicada, edad >65 años, toma de AINE a dosis altas, administración simultánea de anticoagulantes o AAS (también a dosis bajas) o glucocorticoides; puede ser moderado cuando están presentes 1-2 factores de riesgo mencionados más arriba; bajo, cuando no se presenta ninguno de los factores de riesgo.
El riesgo de complicaciones de la enfermedad ulcerosa por AINE es mayor cuando se utilizan durante >7 días (las complicaciones suelen presentarse en los primeros 3 meses de uso de AINE). Se considera que el ibuprofeno se asocia al riesgo más bajo, y el riesgo aumenta en el siguiente orden: AAS, diclofenaco, naproxeno, indometacina, piroxicam, ketoprofeno. El riesgo también se eleva cuando el uso de los inhibidores selectivos de la recaptación de serotonina (ISRS) coincide con la infección por H. pylori.
CUADRO CLÍNICO E HISTORIA NATURALArriba
El síntoma principal es dolor en el epigastrio que, en caso de úlcera gástrica, se presenta durante la comida, y en caso de úlcera duodenal, en ayunas (incluso por la noche, a las 23:00-2:00) y en las 2-3 h posteriores a las comidas. Cede después de ingerir alimentos o medicamentos que neutralizan el ácido clorhídrico. El dolor epigástrico es poco específico para la úlcera péptica. En algunos pacientes se debe a otra enfermedad, con mayor frecuencia la dispepsia funcional. Pueden asociarse náuseas y vómitos. Con frecuencia es asintomática. Posibles complicaciones →más adelante.
DIAGNÓSTICOArriba
Exploraciones complementarias
1. Endoscopia: la úlcera gástrica es una pérdida de tejido bien delimitada, redondeada, de ~1 cm de diámetro, o excavación irregular con bordes infiltrados, que se suele localizar en la incisura angular o región pilórica, y que generalmente es única. A veces pueden aparecer múltiples ulceraciones después de la toma de AINE. Es necesario el estudio histológico de ≥6 muestras tomadas sobre todo de los bordes de la ulceración (para determinar si es benigna o maligna) y la endoscopia de control para evaluar la curación de la úlcera 8-12 semanas desde el diagnóstico, con toma de numerosas (5-6) muestras de la parte no necrótica de la lesión, si esta persiste. En el duodeno la úlcera se encuentra con mayor frecuencia en la pared anterior del bulbo, y es generalmente <1 cm de diámetro. Está indicado tomar muestras solo si se sospecha una etiología distinta a la infección por H. pylori, y el control endoscópico no es necesario (se debe considerar si los síntomas no se resuelven a pesar de un tratamiento idóneo).
2. Pruebas para la detección de H. pylori.: no se debe realizar el tamizaje del H. pylori. Indicaciones de estudio para detectar la infección:
1) úlcera gástrica y/o duodenal (activa o curada), con o sin complicaciones
2) linfoma MALT de estómago
3) atrofia de la mucosa gástrica y/o metaplasia intestinal
4) familiares de 1.er grado con cáncer gástrico
5) antecedentes de resección gástrica
6) voluntad del paciente (tras una consulta médica exhaustiva)
7) dispepsia (dentro de la estrategia "examina y trata")
8) prevención de úlceras y de sus complicaciones antes de iniciar un tratamiento con AINE
9) planes de tratamiento crónico con AAS en personas con alto riesgo de cáncer gástrico y de sus complicaciones
10) tratamiento crónico con AAS a dosis bajas en personas con sangrado digestivo alto o con antecedentes de perforación del mismo
11) enfermedad por reflujo gastroesofágico que requiere tratamiento prolongado con un inhibidor de la bomba de protones (IBP)
12) anemia ferropénica no explicada
13) trombocitopenia inmune.
Antes de realizar cualquier prueba que no sea serológica, es necesario interrumpir los antibióticos y el bismuto ≥4 semanas, y los IBP 2 semanas:
1) Métodos invasivos (que requieren la realización de la endoscopia): prueba de la ureasa (la más utilizada), examen histológico de biopsia de la mucosa antral.
2) Métodos no invasivos: prueba del aliento con urea, detección de antígenos de H. pylori en heces, pruebas serológicas.
Criterios diagnósticos
El diagnóstico se basa en el estudio endoscópico.
Diagnóstico diferencial
Otras causas de dispepsia →Dispepsia, náuseas y vómitos →Náuseas y vómitos, epigastralgia →tabla 1.15-1.
TRATAMIENTOArriba
Recomendaciones generales
1. Dieta: comer con regularidad, eliminar los alimentos que provoquen o exacerben las molestias. Limitar el consumo de café y de alcohol de elevada graduación (aunque no hay pruebas que demuestren que ayude a la curación). El alcohol y la forma de alimentación no influyen en la aparición de las ulceraciones digestivas.
2. No fumar cigarrillos: el tabaco dificulta la cicatrización de la úlcera y aumenta el riesgo de recidiva.
3. Evitar los AINE o introducir tratamiento gastroprotector de forma simultánea →Prevención.
Tratamiento de la infección por H. pylori
El tratamiento está indicado en todos los casos de infección diagnosticada.
1. Esquema de elección en países con un porcentaje de cepas de H. pylori resistentes a claritromicina ≥15 %, la denominada cuádruple terapia con bismuto: durante 14 días (es posible la administración durante 10 días, si está confirmada la eficacia en la región) consistente en:
1) IBP: esomeprazol 20 mg 2 × d, lansoprazol 30 mg 2 × d, omeprazol 20 mg 2 × d, pantoprazol 40 mg 2 × d, rabeprazol 20 mg 2 × d (en personas de raza blanca, la eficacia de la erradicación puede ser mayor con esomeprazol o rabeprazol), y
2) bismuto 120 mg 4 × d (equivalentes a óxido de bismuto) y 2 antibióticos, generalmente metronidazol 500 mg 3 × d y tetraciclina 500 mg 4 × d; también está disponible un preparado que asocia en una misma cápsula bismuto (equivalente a 40 mg de óxido de bismuto), 125 mg de metronidazol y 125 mg de tetraciclina clorhidrato: 3 cápsulas 4 × d.
PERSPECTIVA CHILENA
En Chile la resistencia a la claritromicina llega a >20 %. Un estudio conducido en la Universidad de Chile demostró que el esquema de IBP (esomeprazol) a dosis elevada de 40 mg 3 × d + amoxicilina 1 g 3 × d durante 14 días demostró una eficacia del 90 %.
2. Esquema de primera línea en caso de no estar disponible el anterior, la denominada cuádruple terapia concomitante sin bismuto: administrada durante 14 días con IBP (como se indica más arriba) + amoxicilina 1 g 2 × d + claritromicina 500 mg 2 × d + metronidazol 500 mg 2 × d o tinidazol 500 mg 2 × d.
3. En países con resistencia del H. pylori a la claritromicina de ≤15 % se puede seguir usando como tratamiento de elección la terapia triple clásica (un IBP + 2 de los 3 antibióticos: claritromicina, amoxicilina y metronidazol en las dosis descritas más arriba durante 14 días; considerar duplicar la dosis del IBP para aumentar la efectividad). En el resto de los países no se deben usar esquemas con claritromicina si no se ha demostrado la sensibilidad del H. pylori.
El uso de IBP a dosis altas 2 × d aumenta la eficacia de la terapia triple (no está claro si también aplica a la terapia cuádruple). El uso de vonoprazán (IBP competitivo con el potasio) aumenta la eficacia de erradicación en los enfermos infectados por una cepa farmacorresistente de H. pylori. Algunas cepas de Lactobacillus, Bifidobacterium y Saccharomyces boulardii pueden tener un efecto beneficioso sobre el tratamiento de erradicación (probablemente limitan los efectos adversos de los fármacos).
Se debe controlar la eficacia de tratamiento de erradicación a las 4-6 semanas de su finalización. Durante ≥4 semanas previas al estudio de control el paciente no debe recibir antibióticos, y durante 14 días debe abstenerse del uso de IBP (si experimenta síntomas, debe tomar bloqueadores H2, protectores de la mucosa gástrica o bases).
Tratamiento empírico de segunda y tercera línea en caso de fracaso de erradicación →fig. 4.7-1.
Si ceden los síntomas de una enfermedad ulcerosa no complicada, no es necesario seguir administrando IBP después de finalizar el tratamiento de erradicación. Los IBP deben administrarse durante 4-8 semanas después de un sangrado de una úlcera duodenal y 8-12 semanas después del sangrado de una úlcera gástrica. Si no se pueden administrar IBP, el fármaco de segunda elección es un bloqueador H2.
Tratamiento de los pacientes no infectados por H. pylori
1. Generalmente es eficaz un IBP o un bloqueador H2 durante 1-2 meses:
1) Utilizar un IBP 1 × d por la mañana antes de desayunar. Dosificación: pantoprazol 40 mg/d, lansoprazol 30 mg/d, esomeprazol, omeprazol y rabeprazol 20 mg/d (el dexlansoprazol en la actualidad está registrado solamente para la enfermedad por reflujo gastroesofágico).
2) Bloqueadores H2: bloquean la secreción del ácido clorhídrico estimulado por la histamina. Son menos efectivos que los IBP y causan efectos secundarios con mayor frecuencia. Dosificación: famotidina 40 mg 1 × d para la noche, ranitidina 150 mg 2 × d, o 300 mg 1 × d para la noche. Para el tratamiento de mantenimiento reducir la dosis a la mitad o 1 × d.
PERSPECTIVA MEXICANA
La ranitidina ya no está disponible en México.
2. Causas de fracaso del tratamiento: uso de AINE, falso negativo del estudio para H. pylori, falta de la adhesión a las recomendaciones por parte del enfermo u otra causa de úlcera →más arriba.
Tratamiento quirúrgico
El tratamiento quirúrgico ha perdido protagonismo desde la introducción de los IBP en la terapia y erradicación del H. pylori. No elimina el riesgo de reaparición de la úlcera y se asocia a complicaciones tardías. Indicaciones: complicaciones de la enfermedad ulcerosa (perforación, sangrado, estenosis pilórica), ineficacia de la farmacoterapia óptima (falta de curación de la úlcera).
Perforación de la úlcera → realizar sutura, preferiblemente por vía laparoscópica; en caso de perforación de una úlcera gástrica, los bordes de la úlcera deben biopsiarse para estudio histopatológico. En caso de ineficacia de control endoscópico de sangrado de una úlcera (cuando no es posible realizar la angiografía con embolización): en la parte distal de estómago → en general gastrectomía periférica (antrectomía); y cuando es de localización proximal → gastrectomía en cuña. La vagotomía se realiza si el sangrado se produce a pesar del tratamiento con IBP. En caso de estenosis pilórica se puede realizar vagotomía con piloroplastia, o antrectomía o anastomosis gastroyeyunal.
COMPLICACIONESArriba
1. Hemorragia digestiva alta: se manifiesta con hematemesis (vómito con sangre fresca o en posos de café) asociado a heces con sangre o alquitranosas (melena). Tratamiento →Hemorragia digestiva.
2. Perforación: se manifiesta con un dolor agudo punzante en epigastrio, seguido rápidamente de manifestaciones de peritonitis generalizada. En más de la mitad de los casos no hay molestias dispépticas previas. Tratamiento quirúrgico.
3. Estenosis pilórica: es la consecuencia de los cambios cicatriciales permanentes, o del edema e inflamación en el área de la úlcera, en el canal pilórico o en el bulbo duodenal. Se manifiesta con retención del contenido gástrico, náuseas y vómitos abundantes. En algunos enfermos se desarrolla hipopotasemia y alcalosis. Con el tratamiento antiulceroso el estado inflamatorio y el edema ceden, y la permeabilidad pilórica puede mejorar. En caso de estenosis crónica el tratamiento es quirúrgico.
PREVENCIÓNArriba
En enfermos con riesgo alto o moderado de lesión mucosa por uso de AINE (→más arriba), en los cuales no se puede interrumpir el tratamiento o sustituir los AINE por otro medicamento menos lesivo (p. ej. paracetamol), o por un inhibidor selectivo de COX-2 (celecoxib, etoricoxib), utilizar simultáneamente un IBP (en dosis estándar 1 o 2 × d). En enfermos con alto riesgo, especialmente con antecedentes de enfermedad ulcerosa complicada con sangrado o con múltiples factores de riesgo, administrar un inhibidor de COX-2 asociado a un IBP.
El uso de las preparaciones de AAS cubiertas (que liberan el medicamento en el intestino delgado) o con buffer no disminuye el riesgo de complicaciones. No sustituir el AAS por clopidogrel con el fin de disminuir el riesgo de reaparición del sangrado de la úlcera en enfermos de alto riesgo. Esta conducta es peor que el AAS combinado con un IBP. Antes de un tratamiento planificado a largo plazo con AINE, sobre todo en personas con antecedentes de enfermedad ulcerosa, se debe realizar una prueba de detección de H. pylori y en caso de resultado positivo administrar tratamiento erradicador.
El misoprostol (dosificación 200 μg 4 × d) tiene un efecto protector y cicatrizante de las ulceraciones, pero con frecuencia produce diarrea y es menos eficaz que los IBP. No se recomiendan los bloqueadores H2 para la prevención de las lesiones del tracto digestivo causadas por AINE. Los bloqueadores H2 pueden utilizarse en enfermos que no toleran los IBP ni el misoprostol.
TABLAS Y FIGURAS
Causas frecuentes de dolor abdominal en función de su localización
|
Localización
|
Causas
|
|
Cuadrante superior derecho
|
Inflamación de la vesícula biliar o de los conductos biliares, cólico biliar, hepatitis aguda, pancreatitis, esofagitis, úlcera péptica gástrica y duodenal, enfermedad inflamatoria intestinal, obstrucción intestinal, apendicitis retrocecal, cólico nefrítico, pielonefritis, absceso infradiafragmático, inflamación del lóbulo inferior del pulmón derecho, insuficiencia cardíaca congestiva (estasis venosa hepática)
|
|
Epigastrio
|
Dispepsia funcional, enfermedad por reflujo gastroesofágico, lesiones de la mucosa gástrica y duodenal por uso de fármacos, úlcera péptica gástrica y duodenal, gastroenteritis, enfermedades del conducto biliar, hepatitis aguda, pancreatitis o pseudoquistes pancreáticos, neoplasias malignas (del estómago, páncreas, colon), isquemia intestinal, aneurisma de la aorta abdominal, infarto agudo de miocardio
|
|
Cuadrante superior izquierdo
|
Rotura, infarto o absceso esplénico, pancreatitis y pseudoquistes pancreáticos, isquemia del ángulo esplénico del colon, cólico nefrítico, pielonefritis, absceso infradiafragmático, inflamación del lóbulo inferior del pulmón izquierdo
|
|
Mesogastrio derecho e izquierdo
|
Cólico nefrítico, pielonefritis, infarto renal, enfermedad inflamatoria intestinal, obstrucción intestinal, hernia
|
|
Zona umbilical
|
Etapa temprana de apendicitis, gastroenteritis, obstrucción intestinal, enfermedad inflamatoria intestinal, isquemia intestinal, pancreatitis, aneurisma de la aorta abdominal, hernia
|
|
Cuadrante inferior derecho
|
Apendicitis, intestino delgado y grueso (obstrucción, enfermedad inflamatoria intestinal, intususcepción ileocecal), aparato urogenital (cólico nefrítico, pielonefritis, anexitis, quiste ovárico, torsión ovárica, rotura de ovario, embarazo ectópico, endometriosis), absceso (de psoas, pélvico), inflamación purulenta de la articulación sacroilíaca, hernia
|
|
Hipogastrio
|
Apendicitis, diverticulitis, obstrucción intestinal, enfermedad inflamatoria intestinal, síndrome del intestino irritable, anexitis, enfermedad inflamatoria pélvica, cólico nefrítico, cistitis, absceso pélvico, hernia
|
|
Cuadrante inferior izquierdo
|
Diverticulitis aguda, enfermedades infecciosas, enfermedad inflamatoria intestinal, intususcepción del colon sigmoide, hernia, cólico nefrítico, pielonefritis, anexitis, quiste ovárico, torsión de ovario, rotura de ovario, embarazo ectópico, endometriosis, absceso pélvico, inflamación de la articulación sacroilíaca
|
|
Dolor difuso
|
Gastroenteritis infecciosa y no infecciosa, obstrucción intestinal, síndrome del intestino irritable, peritonitis, infección del tracto urinario, enfermedades metabólicas, intoxicación por toxinas, neuropatía autonómica
|
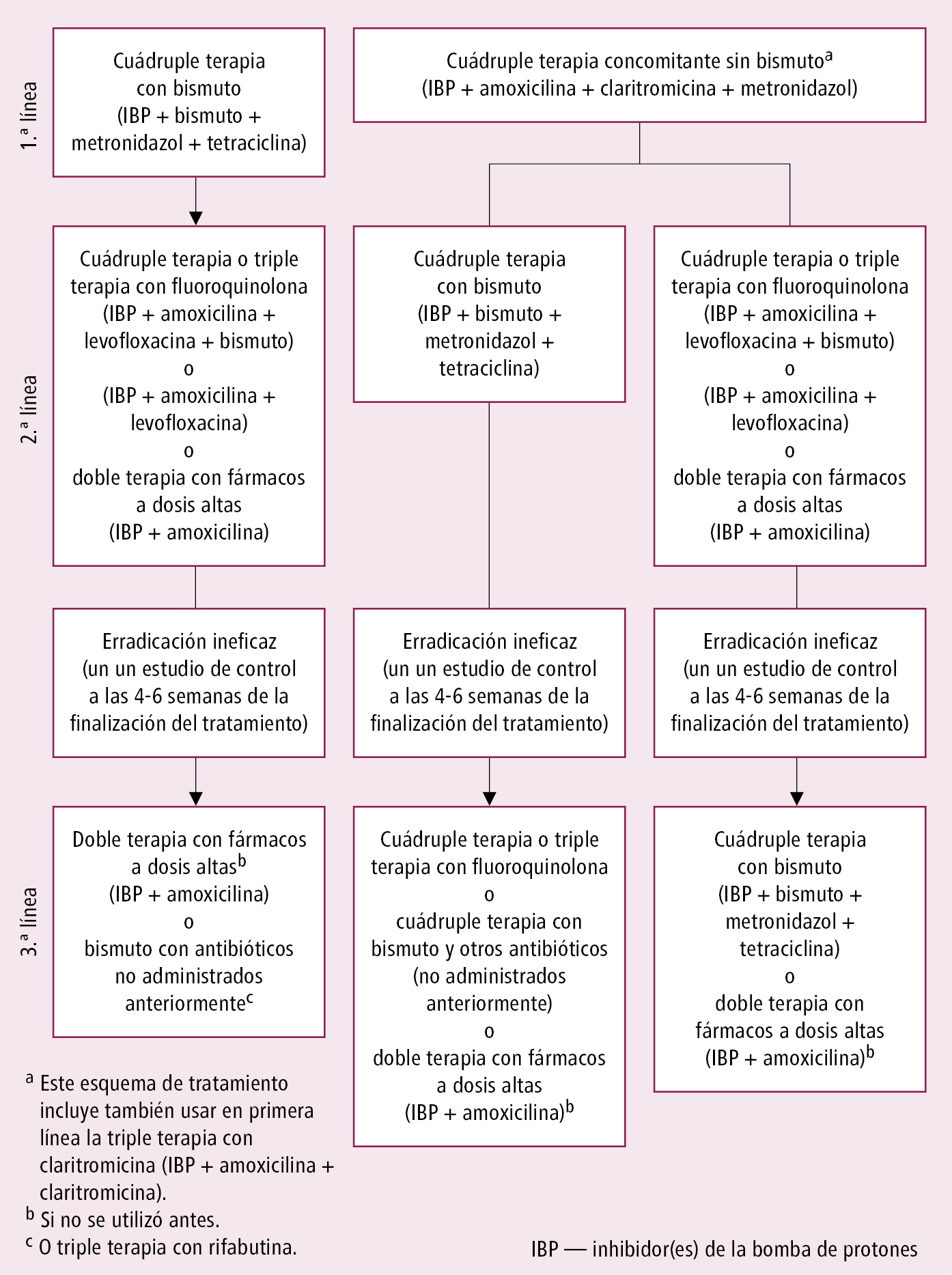
Fig. 4.7-1. Siguientes líneas de tratamiento de la infección por H. pylori en caso de ineficacia de erradicación, en función de esquema previamente utilizado, a partir del consenso de Maastricht VI/Florencia (reimpreso de: Med. Prakt., 2023; 4: 43-61)
 Español
Español
 English
English
 українська
українська





