Esquema de pruebas de control después de la COVID-19
Teniendo en cuenta la escala de la pandemia y el riesgo potencial de desarrollar complicaciones pulmonares a causa de la infección por SARS-CoV-2, es imprescindible desarrollar unos protocolos de manejo en estos pacientes. Las primeras propuestas ya se han publicado en la literatura. A continuación, presentamos unos esquemas de manejo basados en estos datos, con algunas modificaciones propias.
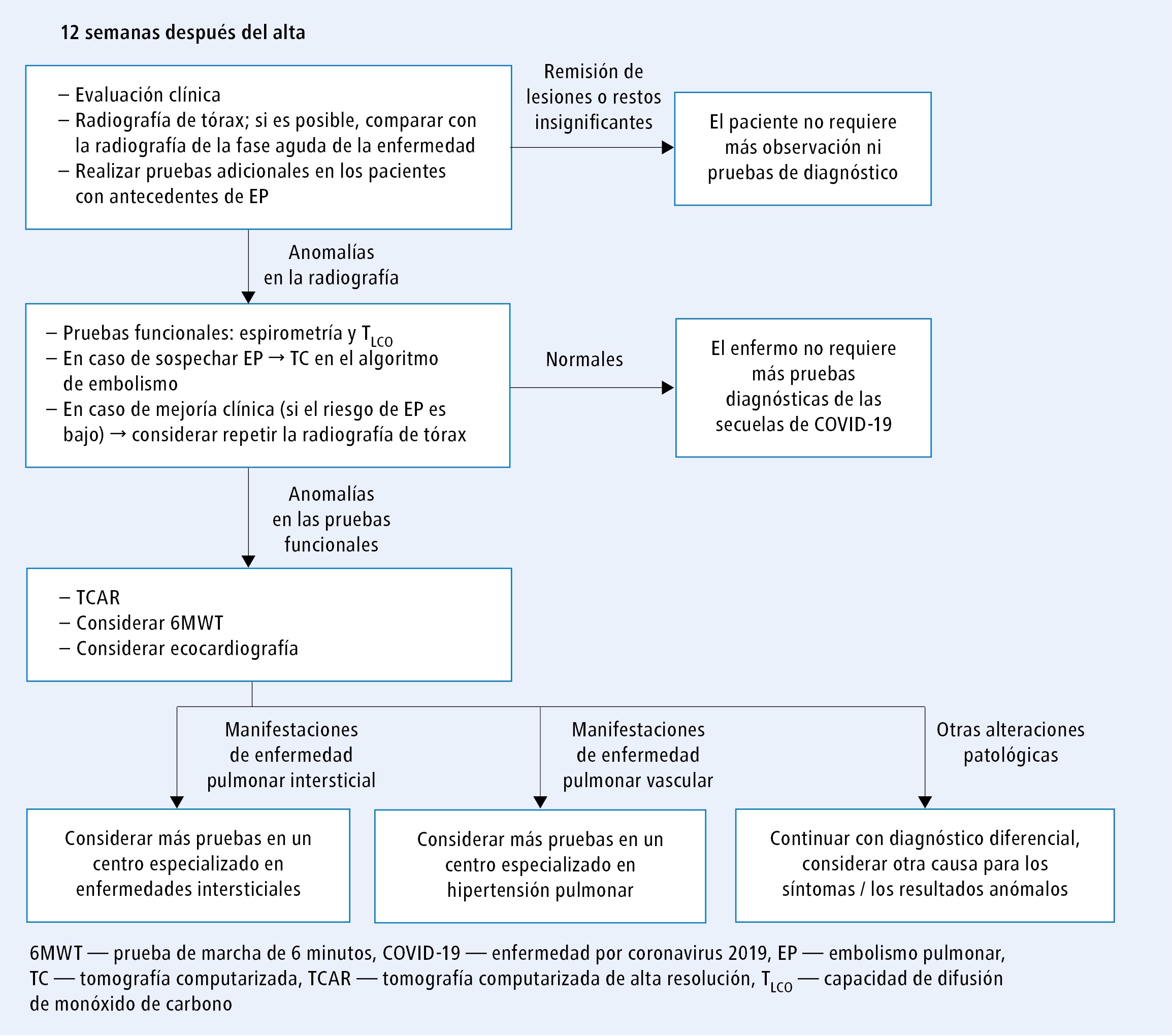
El manejo depende de la gravedad inicial de la enfermedad. En los casos leves sin lesiones pulmonares, no es necesario derivar al neumólogo para hacer pruebas de control. Si los síntomas (p. ej. disnea) persisten durante más de 6-12 semanas, se intensifican o aparecen síntomas nuevos, se recomienda programar una consulta con el médico de cabecera. Para los pacientes con neumonía que hayan sufrido una infección leve o moderada (hospitalizados pero sin oxigenoterapia), la consulta de control está indicada después de aproximadamente 3 meses (fig. 7). En estos casos, el manejo consiste en:
1) anamnesis, exploración física y radiografía de tórax
2) un manejo adicional en los pacientes con antecedentes de EP de acuerdo con las recomendaciones de manejo de la neumonía (valoración de los factores de riesgo y el tratamiento, valoración de las indicaciones para la profilaxis [nota de la editorial: véase Guías: embolismo pulmonar agudo (ESC 2019)]).
Si el paciente no presenta afecciones significativas y la radiografía no muestra anomalías (exceptuando las lesiones clínicamente no significativas, p. ej. placas de atelectasia en áreas previamente afectadas por un proceso inflamatorio), se puede concluir la observación. En caso de detectar anomalías significativas en la radiografía, se deben realizar más pruebas funcionales y de imagen. En función de los resultados, el paciente debe derivarse a un centro especializado en enfermedades pulmonares intersticiales o hipertensión pulmonar.
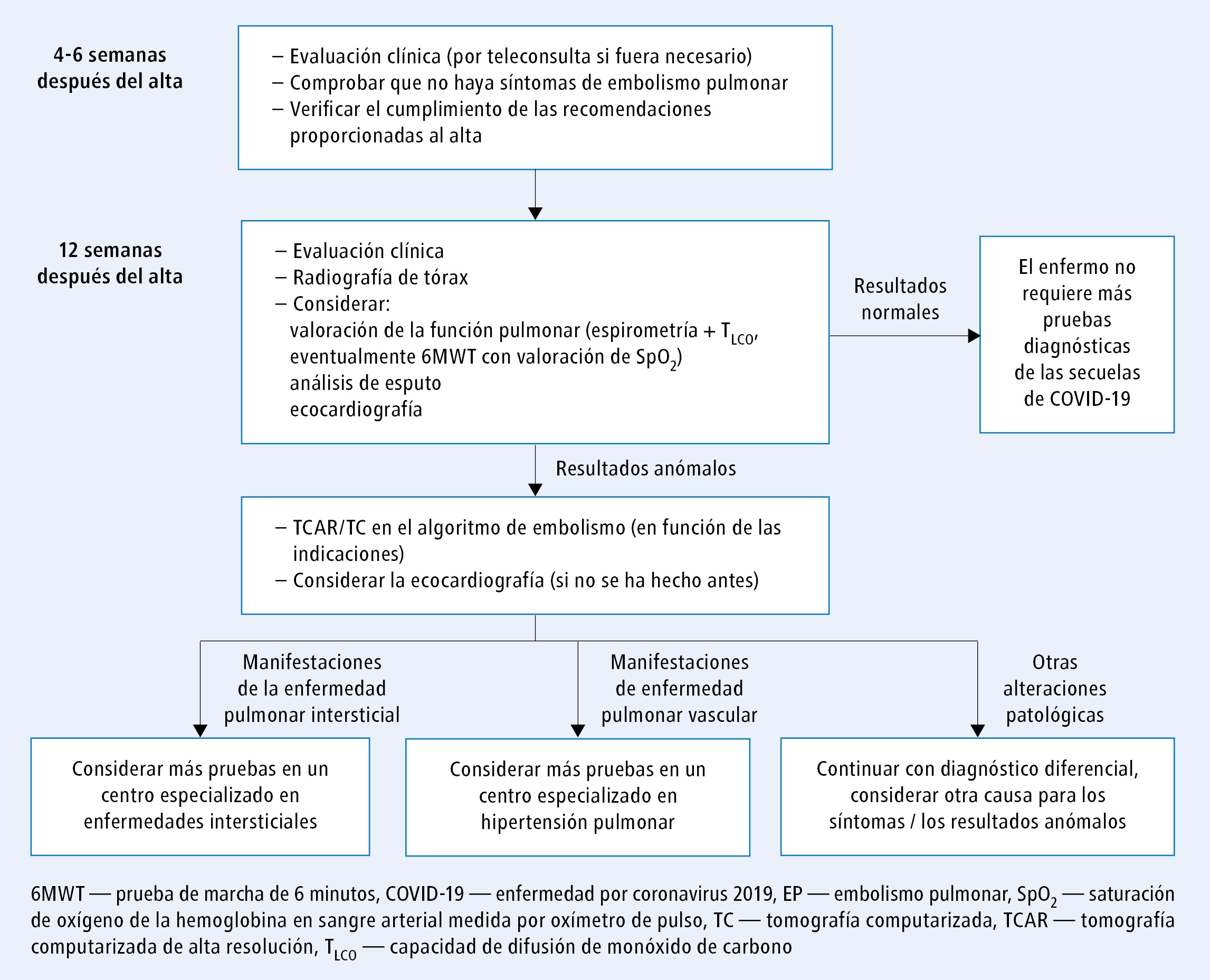
Se recomienda que los pacientes con infección grave (fig. 8) contacten con su médico por teléfono o acudan a una consulta 4-6 semanas después del alta hospitalaria. En dicha consulta, el médico deberá comprobar el estado del paciente, sus posibles nuevos síntomas (incluidos los síntomas que sugieran neumonía) y si ha cumplido con las recomendaciones después del alta. La siguiente etapa de la atención consiste en realizar una radiografía de tórax de control aproximadamente 3 meses después del alta. El manejo diagnóstico posterior depende del estado clínico y los resultados de la radiografía. Si las anomalías en la prueba de imagen persisten o se presentan síntomas, se recomienda controlar la función pulmonar y profundizar el diagnóstico. Al igual que en los pacientes con enfermedad leve o moderada, en la siguiente etapa del manejo es necesario derivar al paciente —en función de los resultados obtenidos— a un centro especializado en enfermedades pulmonares intersticiales o hipertensión pulmonar.
Cabe recordar que una enfermedad prolongada puede causar déficits de vitaminas y microelementos, y que el daño multiorgánico puede provocar diversas manifestaciones. Por lo tanto, al examinar al paciente, no podemos centrarnos únicamente en los pulmones. Algunos síntomas, como la disnea o la baja tolerancia al esfuerzo, pueden estar causados por una afectación cardíaca con miocarditis o pericarditis.
Fig. 7. Esquema de manejo de los enfermos después de una infección leve o moderada por SARS-CoV-2 (a partir de la publicación 29 de la bibliografía, modificado) Fig. 8. Esquema de manejo de los pacientes después de una infección grave por SARS-CoV-2 (a partir de la publicación 29 de la bibliografía, modificado)
Bibliografía:
1. Yang X., Yu Y., Xu J. y cols., Clinical course and outcomes of critically ill patients with SARS-CoV-2 pneumonia in Wuhan, China: a single-centered, retrospective, observational study, Lancet Respir. Med., 2020; 8: 475-481. doi: 10.1016/S2213-2600(20)30079-52. Grasselli G., Zangrillo A., Zanella A. y cols., Baseline characteristics and outcomes of 1591 patients infected with SARS-CoV-2 admitted to ICUs of the Lombardy Region, Italy, JAMA, 2020; 323: 1574-1581. doi: 10.1001/jama.2020.5394
3. Mehta P., McAuley D.F., Brown M. y cols., COVID-19: consider cytokine storm syndromes and immunosuppression, Lancet, 2020; 395: 1033-1034. doi: 10.1016/ S0140-6736(20)30628-0
4. Guan W.J., Ni Z.Y., Hu Y. y cols., Clinical characteristics of coronavirus disease 2019 in China, N. Engl. J. Med., 2020; 382: 1708-1720. doi: 10.1056/NE JMoa2 002 032
5. Cheng V.C.C., Lau S.K.P., Woo P.C.Y., Yuen K.Y., Severe acute respiratory syndrome coronavirus as an agent of emerging and reemerging infection, Clin. Microbiol. Rev., 2007; 20: 660-694. doi: 10.1128/CMR.00 023-07
6. Chan-Yeung M., Xu R.-H., SARS: epidemiology, Respirology (Carlton, Vic.), 2003; 8 (suppl. 1): S9-S14. doi: 10.1046/j.1440-1843.2003.00 518.x
7. Ramadan N., Shaib H., Middle East respiratory syndrome coronavirus (MERS-CoV): a review, Germs, 2019; 9: 35-42. doi: 10.18683/germs.2019.1155
8. Ooi G.C., Khong P.L., Müller N.L. y cols., Severe acute respiratory syndrome: temporal lung changes at thin-section CT in 30 patients, Radiology, 2004; 230: 836-844. doi: 10.1148/radiol.2 303 030 853
9. Ketai L., Paul N.S., Wong K.T., Radiology of severe acute respiratory syndrome (SARS): the emerging pathologic-radiologic correlates of an emerging disease, J. Thorac. Imaging, 2006; 21: 276-283. doi: 10.1097/01.rti.0000213581.14225.f1
10. Chang Y.C., Yu C.J., Chang S.C. y cols., Pulmonary sequelae in convalescent patients after severe acute respiratory syndrome: evaluation with thin-section CT, Radiology, 2005; 236: 1067-75. doi: 10.1148/radiol.2 363 040 958
11. Hui D.S., Joynt G.M., Wong K.T. y cols., Impact of severe acute respiratory syndrome (SARS) on pulmonary function, functional capacity and quality of life in a cohort of survivors, Thorax, 2005; 60: 401-409. doi: 10.1136/thx.2004.030 205
12. Ngai J.C., Ko F.W., Ng S.S. y cols., The long-term impact of severe acute respiratory syndrome on pulmonary function, exercise capacity and health status, Respirology (Carlton, Vic.), 2010; 15: 543-550. doi: 10.1111/j.1440–1843.2010.01 720.x
13. Hui D.S., Wong K.T., Ko F.W. y cols., The 1-year impact of severe acute respiratory syndrome on pulmonary function, exercise capacity, and quality of life in a cohort of survivors, Chest, 2005; 128: 2247-2261. doi: 10.1378/chest.128.4.2247
14. Zhang P., Li J., Liu H. y cols., Correction: Long-term bone and lung consequences associated with hospital-acquired severe acute respiratory syndrome: a 15-year follow-up from a prospective cohort study, Bone Res., 2020; 8: 34. doi: 10.1038/s41413-020-00113-1
15. Chang Y.-C., Yu C.-J., Chang S.-C. y cols., Pulmonary sequelae in convalescent patients after severe acute respiratory syndrome: evaluation with thin-section CT, Radiology, 2005; 236: 1067-1075. doi: 10.1148/radiol.2363040958
16. Wu X., Dong D., Ma D., Thin-section computed tomography manifestations during convalescence and long-term follow-up of patients with severe acute respiratory syndrome (SARS), Med. Sci. Monit., 2016; 22: 2793-2799. doi: 10.12659/msm.896985
17. Das K.M., Lee E.Y., Singh R. i wsp.: Follow-up chest radiographic findings in patients with MERS-CoV after recovery. Indian J. Radiol. Imaging, 2017; 27: 342–349. doi: 10.4103/ ijri.IJRI_469_16
18. Wang Y., Dong C., Hu Y. y cols., Temporal changes of CT findings in 90 patients with COVID-19 pneumonia: a longitudinal study, Radiology, 2020; 296: E55-E64. doi: 10.1148/ radiol.2020200843
19. Mo X., Jian W., Su Z. y cols., Abnormal pulmonary function in COVID-19 patients at time of hospital discharge, Eur. Respir. J., 2020; 55: 2001217. doi: 10.1183/13993003.01217-2020
20. Livingston E., Bucher K., Coronavirus disease 2019 (COVID-19) in Italy, JAMA, 2020; 323: 1335. doi: 10.1001/jama.2020.4344
21. Torres-Castro R., Vasconcello-Castillo L., Alsina-Restoy X. y cols., Respiratory function in patients post-infection by COVID-19: a systematic review and meta-analysis, Pulmonology, 2020. doi: 10.1016/j.pulmoe.2020.10.013
22. Cheung O.Y., Chan J.W., Ng C.K., Koo C.K., The spectrum of pathological changes in severe acute respiratory syndrome (SARS), Histopathology, 2004; 45: 119-124. doi: 10.1111/j.1365–2559.2004.01926.x
23. Hamad G.A., Cheung W., Crooks M.G., Morice A.H., Eosinophils in COPD: how many swallows make a summer?, Eur. Respir. J., 2018; 51. doi: 10.1183/13993003.02177-2017
24. Zhao X., Nicholls J.M., Chen Y-G., Severe acute respiratory syndrome-associated coronavirus nucleocapsid protein interacts with smad3 and modulates transforming growth factor-β signaling, J. Biol. Chem., 2007; 283: 3272-3280. doi: 10.1074/jbc.m708033200
25. Zuo W., Zhao X., Chen Y.-G., SARS coronavirus and lung fibrosis. Molecular biology of the SARS-coronavirus, Berlin Heidelberg, Springer, 2009: 247-258
26. Chang C.-K., Hou M.-H., Chang C.-F. y cols., The SARS coronavirus nucleocapsid protein – forms and functions, Antiviral Res., 2014; 103: 39-50. doi: 10.1016/j.antiviral.2013.12.009
27. Zuo W., Zhao X., Chen Y.-G., SARS coronavirus and lung fibrosis. Molecular biology of the SARS-coronavirus, Berlin Heidelberg, Springer, 2009: 247-258. doi: 10.1007/978-3-642-03 683-5_15
28. Malik Y.A., Properties of coronavirus and SARS-CoV-2, Malays J. Pathol., 2020; 42: 3-11
29. George P.M., Barratt S.L., Condliffe R. y cols., Respiratory follow-up of patients with COVID-19 pneumonia, Thorax, 2020; 75: 1009-1016. doi: 10.1136/thoraxjnl-2020-215 314
30. Guo T., Fan Y., Chen M. y cols., Cardiovascular implications of fatal outcomes of patients with coronavirus disease 2019 (COVID-19), JAMA Cardiol., 2020; 5: 811–818. doi: 10.1001/ jamacardio.2020.1017
31. Akhmerov A., Marbán E., COVID-19 and the heart, Circulation Res., 2020; 126: 1443-1455. doi: 10.1161/circresaha.120.317 055
32. Ai T., Yang Z., Hou H. y cols., Correlation of chest CT and RT-PCR testing in coronavirus disease 2019 (COVID-19) in China: a report of 1014 cases, Radiology, 2020; Feb 26: 200 642
33. Han X., Fan Y., Alwalid O. y cols., Six-month follow-up chest CT findings after severe COVID-19 pneumonia, Radiology, 2021; 299: E177-E186. doi.org/10.1148/radiol.2 021 203 153
34. Wu X., Liu X., Zhou Y., 3-month, 6-month, 9-month, and 12-month respiratory outcomes in patients following COVID-19-related hospitalisation: a prospective study, Lancet Respir. Med., 2021. doi: 10.1016/S2213-2600(21)00 174-0
 Español
Español
 English
English
 українська
українська