Definición y etiopatogeniaArriba
La anemia por déficit de hierro es provocada por la alteración en la síntesis del grupo hemo, debido a déficit de hierro, que se caracteriza por la presencia de hematíes de pequeño tamaño con cantidad disminuida de hemoglobina. Es la forma más frecuente de anemia (60-80 %).
Causas de déficit de hierro:
1) Pérdida crónica de sangre (es la causa principal): sangrados digestivos (incluido por el uso de AAS y otros AINE, cáncer de colon, cáncer de estómago, cáncer de esófago, enfermedad ulcerosa gástrica y duodenal, enfermedades inflamatorias intestinales [EII], esofagitis, varices esofágicas, angiodisplasia, teniasis, esquistosomiasis, anquilostomiasis, pólipos del intestino grueso →Hemorragia digestiva), genitales (menstruaciones abundantes, leiomiomas, entre otros), de vías urinarias (hematuria), respiratorios (hemorragia alveolar difusa, epistaxis recurrentes, hemoptisis recurrente), traumatismos (incluidas las intervenciones quirúrgicas), donación repetida de sangre, hemodiálisis crónica, trastornos de la coagulación, p. ej. por uso de anticoagulantes (pueden provocar sangrados, pero a menudo debido a otra patología de la mucosa que requiere diagnóstico).
2) Aumento de la demanda con reposición insuficiente: adolescencia, embarazo (2.o y 3.er trimestre) y lactancia, intensificación de la eritropoyesis durante el tratamiento del déficit de vitamina B12 o el uso de estimulantes de la eritropoyesis.
3) Absorción deficiente en el tubo digestivo: antecedente de gastrectomía, estado después de cirugía bariátrica, gastritis provocada por H. pylori (→Gastritis por H. pylori), gastritis autoinmune (~20 años antes de desarrollar déficit de vitamina B12), enfermedad celíaca, enfermedad de Crohn, enteropatía por AINE, antecedentes de resección o cirugía derivativa del intestino delgado, consumo excesivo de té, café, fosfatos, oxalatos, fitatos y calcio, trastornos genéticos raros.
4) Dieta deficiente en hierro (caquexia, desnutrición, dieta vegetariana o vegana no equilibrada).
5) Hemoglobinuria paroxística nocturna.
La anemia por déficit de hierro en mujeres premenopáusicas se debe principalmente a menstruaciones abundantes y/o prolongadas (así como el embarazo y el aporte insuficiente de hierro con la dieta), mientras que en hombres y en mujeres posmenopáusicas, a la pérdida de sangre crónica por el tracto digestivo. A menudo, la etiología de la anemia por déficit de hierro es multifactorial. En 1-10 % de los casos, sobre todo en personas de edad avanzada, se observa una patología importante tanto en tracto digestivo alto como en el bajo.
Cuadro clínicoArriba
1. Síntomas generales de anemia →Anemias. La astenia también puede presentarse en personas con déficit de hierro que no presenten anemia.
2. Manifestaciones de déficit de hierro prolongado (en muchos enfermos no se objetivan): pica (antojo irresistible de comer hielo, tierra, arcilla, tiza, almidón), dolor y ardor de la lengua, lengua depapilada, queilitis angular, sequedad de la piel, probablemente propensión a la caída de pelo, coiloniquia (concavidad de las uñas), síndrome de piernas inquietas.
3. Manifestaciones de la enfermedad de base (p. ej. del cáncer colorrectal). La ausencia de sangre visible en las heces no descarta la presencia de sangrado digestivo, que puede ser oculto y/o transitorio.
DiagnósticoArriba
Exploraciones complementarias
1. Hemograma de sangre periférica →tabla 16.1-1 y →tabla 16.1-2; anemia hipocrómica (disminución de HCM y CHCM), microcítica (disminución de VCM), pudiendo ser normocítica y normocrómica en incluso el 40 % de los enfermos, sobre todo en la etapa temprana o cuando coexiste con otra enfermedad o deficiencia; recuento de reticulocitos normal o disminuido, aumento de RDW (amplitud de distribución eritrocitaria; a menudo se observa antes que la reducción del VCM). En el frotis de sangre periférica se ven eritrocitos hipocrómicos y de diferentes tamaños (anisocitosis), incluidos los microcíticos, y con diferentes formas (poiquilocitosis), leucopenia (en ~10 % de los enfermos, por lo general asociada a gran ferropenia). El recuento de plaquetas es normal o está aumentado.
2. Índices de metabolismo férrico →tabla 16.1-1 y →tabla 16.1-2. La disminución de la ferritina sérica (<30-45 ng/ml) es el mejor índice de déficit de hierro, siempre y cuando no se comporte como reactante de fase aguda. En caso de inflamación, ERC, hepatopatía o neoplasia maligna, para diagnosticar el déficit absoluto de hierro se propone el valor de corte de 70-100 µg/l. Los niveles de ferritina >150 μg/l indican que el déficit absoluto de hierro es poco probable. Entre otros indicadores (que se determinan en caso de sospecha de déficit de hierro a pesar de la ferritina normal [p. ej. en inflamación activa]), es relevante la disminución de la saturación de transferrina (TSAT) (<16-20 %).
Criterios diagnósticos
Anemia por déficit de hierro: anemia (con mayor frecuencia microcítica e hipocrómica) con índices del metabolismo férrico alterados, sobre todo con una concentración de ferritina reducida <30 ng/ml (algunos proponen <45 ng/ml, o incluso <70-100 ng/ml en personas con enfermedades crónicas). En estados en los cuales es difícil o incluso imposible evaluar los depósitos de hierro a partir de los niveles de ferritina (→más arriba), este tipo de anemia se diagnostica sobre la base de la disminución de la TSAT, y eventualmente de los valores anómalos de índices eritrocitarios avanzados (disminución del contenido de Hb en los reticulocitos [Retic-Hb <29 pg] y aumento del porcentaje de eritrocitos hipocrómicos [%HRC >5-6 %]) o de una buena respuesta al tratamiento con hierro (aumento en la concentración de Hb en ≥1 g/dl después de 2 semanas de tratamiento de anemia).
Déficit de hierro funcional (a diferencia del absoluto): disminución de la disponibilidad de hierro para la eritropoyesis (TSAT <20 %) a pesar de la presencia de depósitos tisulares de hierro (concentración de ferritina sérica ≥100 ng/ml y <500-800 ng/ml); puede presentarse en anemias desarrolladas en el curso de una enfermedad neoplásica, ERC, enfermedades inflamatorias e insuficiencia cardíaca crónica.
Algoritmo diagnóstico de anemia por déficit de hierro →fig. 16.1-1.
Diagnóstico diferencial
→tabla 16.1-1 y →tabla 16.1-2.
Procedimiento diagnóstico
Algoritmo de procedimiento diagnóstico en anemia por déficit de hierro →fig. 16.1-2.
1. Exploraciones complementarias para determinar la causa de la anemia por déficit de hierro realizadas en primer lugar:
1) Tamizaje serológico de la enfermedad celíaca (→Enfermedad celíaca): en todos los enfermos.
2) Endoscopia digestiva alta y baja: indicaciones →fig. 16.1-2. La endoscopia digestiva alta con toma de muestras para estudio histológico también debe realizarse en personas con serología positiva para la enfermedad celíaca y en aquellas con el resultado negativo de esta prueba y alta probabilidad de esta enfermedad →Enfermedad celíaca. Se puede desistir de realizar la colonoscopia solo en caso de diagnosticar una neoplasia digestiva alta. La presencia de ≥1 causa de anemia por déficit de hierro en la anamnesis (p. ej. tipo de dieta, fármacos utilizados) no quita la obligación de realizar el diagnóstico del tracto digestivo, sobre todo en enfermos de grupos etarios más avanzados.
3) Pruebas de imagen del tracto digestivo. Si no es posible realizar la colonoscopia: colonografía por TC, eventualmente TC con contraste sin preparación previa del intestino.
4) Análisis de orina: en todos los enfermos con el fin de descartar hematuria microscópica.
5) No se recomienda el estudio de sangre oculta en heces, tampoco mediante la técnica inmunoquímica (FIT), puesto que su resultado no influye en la decisión sobre la realización de las pruebas endoscópicas anteriormente mencionadas. Es un error renunciar a la exploración endoscópica tras obtener un resultado negativo de esta prueba, ya que el sangrado puede ser intermitente.
2. Exploraciones complementarias útiles para establecer la causa de anemia por déficit de hierro en enfermos seleccionados: si no se ha podido determinar la causa de anemia mediante la endoscopia digestiva alta y baja, y la respuesta a la suplementación de hierro es insuficiente o la anemia por déficit de hierro recurre:
1) Pruebas no invasivas para detectar Helicobacter pylori (y tratamiento de erradicación, si el resultado es positivo).
2) Pruebas de imagen de intestino delgado: capsuloendoscopia (de preferencia), enterografía por TC o por RMN (si no se puede realizar la capsuloendoscopia), enteroscopia (según el resultado de la capsuloendoscopia). Considerar la repetición de la gastroscopia antes de explorar el intestino delgado, si la calidad de la gastroscopia anterior fue insuficiente o ha transcurrido mucho tiempo desde este examen. Si la capsuloendoscopia no muestra lesiones, considerar profundizar el diagnóstico del tracto digestivo solo si la anemia por déficit de hierro persiste a pesar de la suplementación de hierro o si el sangrado cambia de oculto a manifiesto.
3) Pruebas de imagen del tracto urinario.
TratamientoArriba
El tratamiento consiste en suprimir la causa del déficit de hierro, reponerlo (debe suplementarse también en algunos enfermos con déficit de hierro funcional) y normalizar la concentración de Hb. En caso de necesidad, transfundir concentrados de hematíes. Algoritmo de tratamiento de la anemia por déficit de hierro →fig. 16.1-3.
1. La mayoría de los enfermos: recomendar un preparado oral de hierro a una dosis equivalente a 50-100 mg/d de hierro elemental (idealmente en 1 comprimido, unas dosis más bajas [incluso de 30 mg] también pueden ser eficaces), sulfato ferroso (II), gluconato ferroso (II), fumarato ferroso (II), complejo de hidróxido de hierro (III) polimaltosado o proteinsuccinilato férrico (III). Se deben tomar en ayunas o entre comidas, ya que los lácteos ricos en calcio y el contenido en fosfatos y fitatos de alimentos como la gacha, nueces o guisantes, o el contenido en taninos del té negro, el café o el cacao, reducen la absorción de hierro. También deben evitarse en lo posible los IBP. No se debe realizar un test de absorción de hierro oral para determinar la vía de administración de hierro. Las preparaciones orales de hierro pueden causar estreñimiento, por lo que se suele suspenderlas antes de preparar al paciente para la colonoscopia. La eficacia del tratamiento se demuestra por el aumento de la concentración de Hb en 1-2 g/dl después de 1-2 semanas desde el inicio de la terapia. Después de 2-4 semanas de tratamiento se debe valorar la respuesta hematológica y una eventual intolerancia a hierro oral. Continuar con un tratamiento eficaz y bien tolerado, vigilando al enfermo (p. ej. cada 4 semanas) hasta que los niveles de Hb se normalicen. Seguir con el tratamiento con hierro VO durante ~3 meses tras normalizar los niveles de Hb para reponer adecuadamente los depósitos en el organismo. En pacientes con enfermedades crónicas, pérdida crónica de sangre, malabsorción o enfermedad inflamatoria intestinal, el período de suplementación obligada es probablemente más largo.
En personas con intolerancia a hierro VO, o en las cuales los niveles de Hb no mejoran tras 2-4 semanas de tratamiento, resulta más eficaz cambiar a terapia iv. (→más adelante) que continuar con la administración oral. En casos de anemia leve (Hb ≥10 g/dl) e intolerancia a hierro VO, pueden utilizarse de manera alternativa sales de hierro tradicionales (p. ej. sulfato, gluconato) administradas cada 2 días o maltol férrico. Si los niveles de Hb no aumentan en ≥1 g/dl tras 4 semanas de tratamiento con hierro VO administrado cada 2 días o tras 6 semanas de tratamiento con maltol férrico, se debe administrar hierro iv. La resistencia al tratamiento con hierro iv. puede deberse a un sangrado persistente, diagnóstico erróneo, trastornos de la absorción, falta de adhesión a las recomendaciones del médico, enfermedad sistémica, enfermedad de la médula ósea, hemólisis, o a una coexistencia con el déficit de vitamina B12 o de ácido fólico.
Contraindicaciones: estados con sobrecarga de hierro, otras anemias sin déficit de hierro concomitante.
Efectos adversos: dolor abdominal, náuseas, estreñimiento, diarrea, entre otros. Se pueden disminuir al reducir la dosis hasta <50 mg/d, o administrar hierro cada 2 días o junto con la comida.
2. Enfermos con intolerancia a hierro oral o ineficacia del mismo, pérdida grande de hierro (p. ej. debido a un sangrado digestivo), necesidad de reponer rápidamente los depósitos de hierro en el organismo y/o de corregir la anemia (p. ej. pacientes en hemodiálisis o quimioterapia que reciben estimulantes de la eritropoyesis, antes de una cirugía programada), malabsorción, EII, enfermedad inflamatoria crónica, ERC (en diálisis o sin diálisis en caso de intolerancia a hierro oral o ineficacia del mismo), insuficiencia cardíaca crónica, problema para recibir fármacos VO, o aquellos que no se adhieren a las recomendaciones del médico: utilizar hierro iv. Determinar la cantidad de hierro administrada durante el tratamiento, siguiendo la fórmula:
peso (kg) × 2,4 × [concentración de Hb (g/dl) deseada – concentración de Hb (g/dl) actual] + reservas tisulares (habitualmente 500 mg)
Los depósitos totales de este elemento pueden reponerse con 1 o 2 infusiones (de 15-40 min) de carboximaltosa férrica o de derisomaltosa férrica. La suplementación con hierro sacarosa requiere infusiones múltiples, puesto que la dosis máxima por una infusión es de 200 mg. Los antihistamínicos no deben administrarse de manera rutinaria antes de la administración de hierro iv. En pacientes con asma o alergia a >1 fármaco puede emplearse la premedicación (metilprednisolona 125 mg iv. y H2-bloqueante). Comenzar la infusión de una preparación tradicional a la mitad de la velocidad recomendada (en enfermos con factores de riesgo de reacciones de hipersensibilidad, al 10 % de la recomendada), y en caso de ausencia de reacciones adversas a los 15 min, incrementarla hasta la dosis recomendada. Debido al riesgo de reacciones de hipersensibilidad graves, el hierro iv. debe ser administrado por personal cualificado, y en un sitio con disponibilidad inmediata de un equipo de resucitación. Hay que observar al enfermo durante ≥30 min después de la administración del hierro iv. El hemograma de control se realiza a las 4-8 semanas de la administración de hierro iv. (en este período los niveles de Hb deben normalizarse).
Contraindicaciones: las mismas que en la administración VO, más antecedentes de reacción grave de hipersensibilidad al hierro iv., 1.er trimestre de embarazo y bacteriemia. Se recomienda tener precaución al utilizar hierro iv. durante una infección.
Efectos adversos de la administración de hierro iv.:
1) Las reacciones de hipersensibilidad son raras, pero pueden suponer un riesgo para la vida (incluido el shock anafiláctico). Son menos frecuentes en caso de preparaciones modernas (carboximaltosa y derisomaltosa) que de preparaciones tradicionales (sacarosa y dextrán). Ante la aparición de una reacción de hipersensibilidad, se debe suspender la infusión inmediatamente. Se puede reanudar la infusión a la mitad de la velocidad, después de ≥15 min, y solamente en los enfermos con reacciones leves y autolimitadas.
2) Hipofosfatemia (sobre todo en caso de utilizar complejo con carboximaltosa): vigilar los niveles séricos de fosfatos en personas con factores de riesgo de hipofosfatemia y en aquellas que reciben infusiones de esta preparación a dosis altas durante largos períodos de tiempo o de forma múltiple.
3) Otros: dolor y edema en el sitio de inyección (rara vez flebitis), artralgias, cefalea, sabor metálico en la boca, sensación de calor o fiebre, náuseas, presíncope/síncope.
No se recomienda administrar hierro IM.
VigilanciaArriba
Tras la finalización de la suplementación de hierro, se debe vigilar periódicamente el hemograma: después de 3, 6, 12 y 24 meses, o cada 3 meses durante 12 meses, y luego cada 6 meses durante 2-3 años. La realización de otras pruebas está justificada ante la presencia de cualquier manifestación sugerente de una enfermedad activa no diagnosticada, como pérdida de peso progresiva, una diarrea crónica sin explicación, la elevación persistente de marcadores inflamatorios, o una anemia por déficit de hierro persistente o recidivante. No se recomienda la vigilancia de manera rutinaria de la ferritina sérica.
Las recidivas de anemia por déficit de hierro se observan en un 12-25 % de las personas sin lesiones en la endoscopia digestiva alta y baja, y con respuesta completa al tratamiento con hierro. El manejo debe ser igual que en el primer episodio. El diagnóstico puede incluir una nueva endoscopia digestiva alta y baja, sobre todo si la calidad de las exploraciones anteriores fue insuficiente o si los resultados han perdido la actualidad (>2 años). Independientemente de los resultados de los análisis de orina, se debe considerar la realización de pruebas de imagen del sistema urinario. Si se desconoce la causa de una anemia por déficit de hierro recurrente o esta es irreversible, la suplementación de hierro a largo plazo puede ser la estrategia correcta.
PrevenciónArriba
En enfermos tras cirugías del estómago y/o intestino delgado (resección, cirugía de derivación, incluida la cirugía bariátrica) se recomienda la suplementación profiláctica de hierro VO a dosis de 18-60 mg/d, según el requerimiento. Sin embargo, a pesar de la prevención con frecuencia es necesario tratar a estos enfermos con hierro iv., ya que la misma cirugía impide la correcta utilización del hierro VO. No es necesaria la utilización de hierro VO de rutina en caso de seguir una dieta vegetariana o vegana.
Situaciones especialesArriba
Embarazo
La OMS (2016) recomienda la suplementación preventiva de hierro VO a dosis de 30-60 mg/d en todas las embarazadas. En el tratamiento de anemia en embarazadas se utilizan las dosis de hierro VO de 40-80 mg/d, aunque la administración de hierro cada 2 días es igual de eficaz que la administración diaria y conlleva menor riesgo de efectos adversos. No se debe administrar hierro iv. en el 1.er trimestre de embarazo. No obstante, en el 2.º y el 3.º se puede hacer en casos justificados. Si en una embarazada es necesaria la exploración del tracto digestivo antes del parto, se considera que la gastroscopia y la enterografía por RMN (después del 1.er trimestre) son exploraciones seguras. La colonoscopia puede considerarse solo en casos urgentes.
Déficit de hierro sin anemia
El déficit de hierro sin anemia (DHSA; déficit de hierro oculto →tabla 16.1-3) se diagnostica en caso de niveles disminuidos de ferritina sérica y una concentración de Hb normal. No se recomiendan pruebas invasivas en personas con DHSA, a no ser que haya indicaciones adicionales. Sin embargo, el umbral para profundizar el diagnóstico debe ser bajo en hombres, mujeres posmenopáusicas y en personas con manifestaciones gastrointestinales o antecedentes familiares de enfermedades del tracto digestivo. Es razonable proponer el tratamiento sintomático de DHSA (cansancio, empeoramiento del estado mental y de las funciones cognitivas). Se sugiere la realización de controles periódicos del hemograma.
TABLAS Y FIGURAS
Diagnóstico diferencial de las anemias hipocrómicas
|
Parámetro
|
Anemia por déficit de hierro
|
Anemia en enfermedades crónicas
|
Talasemia β
|
Anemias sideroblásticas
|
|
Grado de anemia
|
Cualquiera
|
Raras veces Hb <9 g/dl
|
Cualquiera
|
Cualquiera
|
|
VCM
|
↓ o N
|
N o ↓
|
↓↓
|
N, ↓ o ↑
|
|
HCM
|
↓ o N
|
N o ↓
|
↓
|
N o ↑
|
|
Ferritina sérica
|
↓
|
↑ o, con menor frecuencia, N
|
N o ↑
|
↑
|
|
TIBC
|
↑
|
↓
|
N o ↓
|
N
|
|
TSAT
|
↓
|
N o ↓
|
↑
|
↑
|
|
Hierro sérico
|
↓↓
|
↓ o, con menor frecuencia, N
|
N o ↑
|
↑
|
|
Hierro en la médula ósea
|
↓ o ausente
|
Presente
|
Presente
|
Presente
|
|
↓ disminuido, ↑ aumentado, Hb — concentración de hemoglobina, HCM — hemoglobina corpuscular media, N — normal, TIBC — capacidad total de fijación de hierro, TSAT — saturación de la transferrina, VCM — volumen promedio de los eritrocitos
|
Diagnóstico diferencial de las anemias en enfermedades crónicas con la anemia por déficit de hierro
|
Característica
|
Anemia
|
|
en enfermedades crónicas
|
por déficit de hierro
|
|
Gravedad de la anemia
|
Hb en general ≥9 g/dl
|
Variada
|
|
Síntomas dependientes de la anemia
|
Pocos
|
Pueden ser graves
|
|
Enfermedad crónica concomitante
|
Sí
|
Posible
|
|
Eritrocitos
|
En general normocrómicos y normocíticos. En anemia grave y prolongada o al asociarse con déficit de hierro pueden ser microcíticos e hipocrómicos
|
Microcíticos, hipocrómicos
|
|
Leucocitos y plaquetas
|
Puede presentarse leucocitosis y trombocitosis (en el curso de la enfermedad de base)
|
A veces trombocitosis
|
|
VCM
|
N o ↓
|
↓ o N
|
|
HCM y CHCM
|
N o ↓
|
↓
|
|
Hb en reticulocitos
|
N
|
↓
|
|
Hierro sérico
|
↓
|
↓↓
|
|
TIBC
|
↓
|
↑
|
|
Transferrina sérica
|
↓
|
↑
|
|
TSAT
|
N o ↓
|
↓
|
|
Ferritina sérica
|
↑ o, raras veces, N
|
↓a
|
|
Receptor soluble de la transferrina sérica
|
N
|
↑
|
|
Reservas de hierro en médula ósea
|
N o ↑
|
↓ o ausente
|
|
a Sin estado inflamatorio concomitante.
↑ aumentado, ↓ disminuido, N — normal, CHCM — concentración de hemoglobina corpuscular media, HCM — hemoglobina corpuscular media, TIBC — capacidad total de fijación de hierro, TSAT — saturación de la transferrina, VCM — volumen promedio de los eritrocitos
|
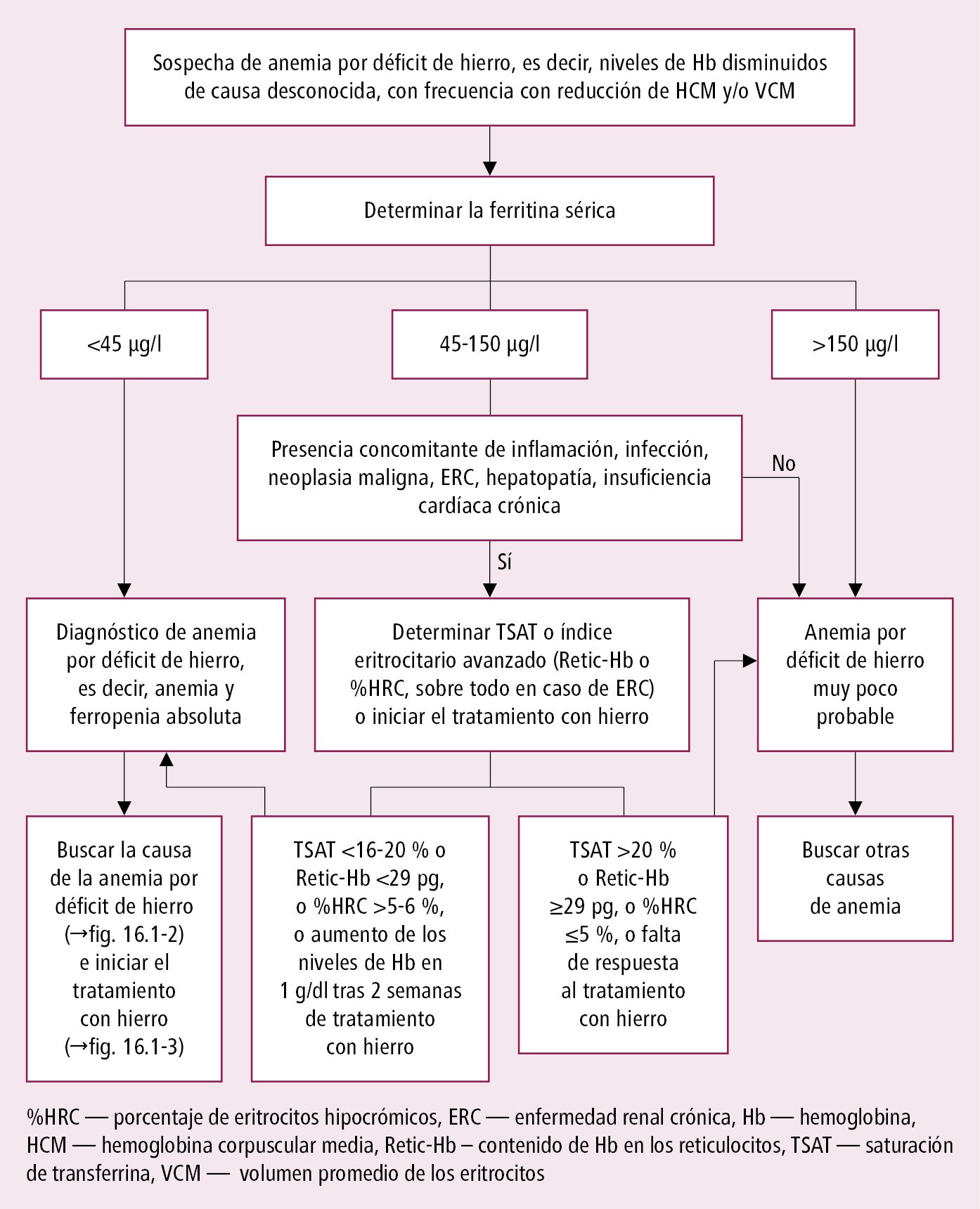
Fig. 16.1-1. Algoritmo diagnóstico de anemia por déficit de hierro; a partir de las guías de la BSG 2021, modificado

Fig. 16.1-2. Algoritmo de manejo diagnóstico en anemia por déficit de hierro; a partir de las guías de la BSG 2021, modificado
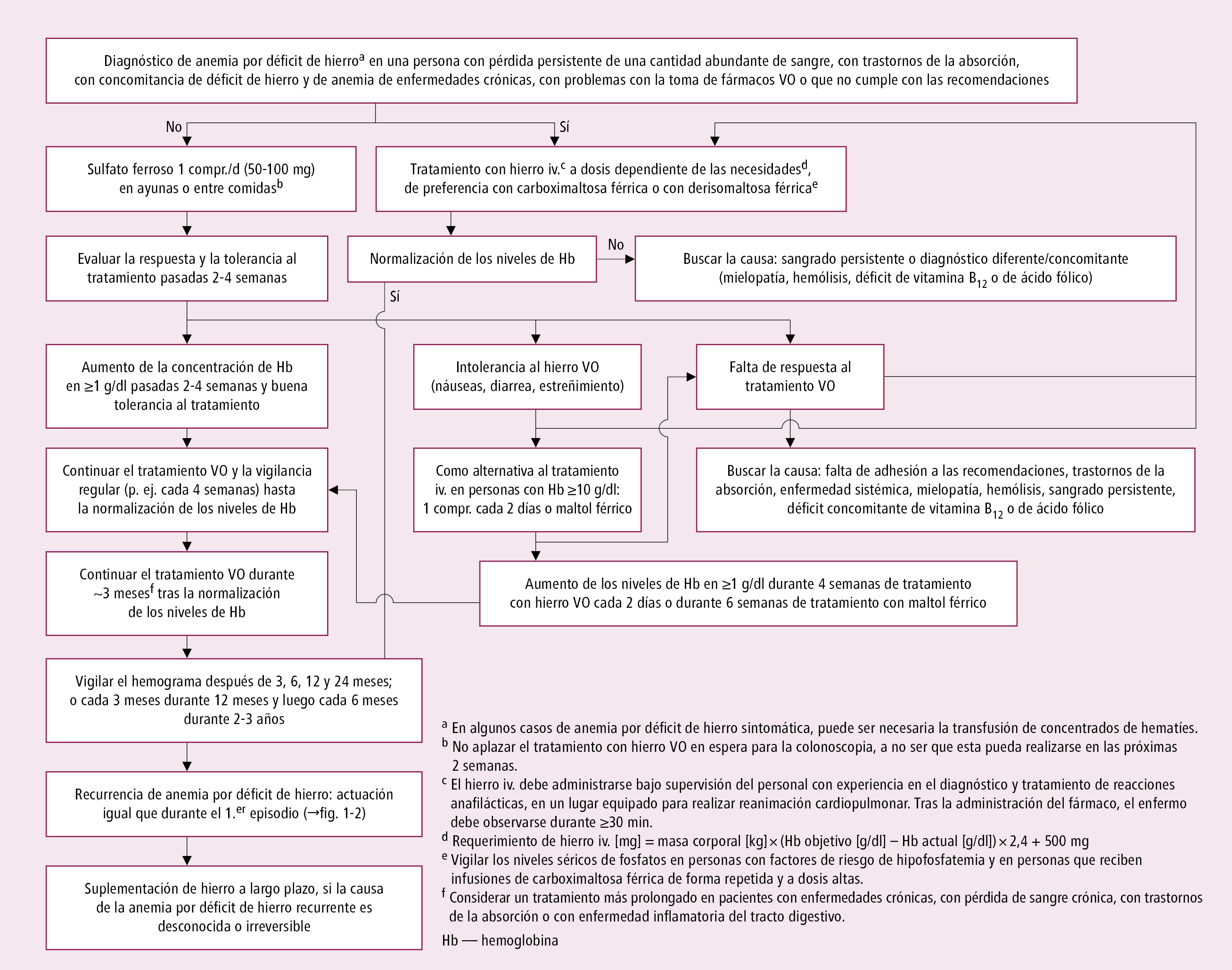
Fig. 16.1-3. Algoritmo de tratamiento de anemia por déficit de hierro; a partir de las guías de la BSG 2021, modificado
Concentración de hemoglobina y parámetros del metabolismo férrico según el nivel de ferropenia
|
Ferropenia
|
Hb (g/dl)
|
VCM (fl)
|
Concentración sérica
|
Hierro en la médula ósea
|
|
Ferritinaa
|
TIBC
|
Saturación de transferrina
|
sTfR
|
|
Latente
|
N
|
N o ↓
|
N o ↓
|
N o ↑
|
N o ↓
|
N
|
↓
|
|
Manifiesta (con anemia)
|
↓
|
↓
|
↓
|
↑
|
↓
|
↑
|
↓ o ausente
|
|
a Siempre que no haya reacción de fase aguda.
A veces se observa una ferropenia prelatente, es decir la presencia de un déficit solo en las reservas de hierro.
↓ reducción, ↑ incremento, N — valores normales
Hb — hemoglobina, VCM — volumen corpuscular medio, sTfR — receptor soluble de la transferrina, TIBC — capacidad total de fijación de hierro
|
 Español
Español
 English
English
 українська
українська







