Actualizaciones rápidas en medicina interna (Internal Medicine Rapid Refreshers) es una serie de vídeos concisos pero repletos de información, cuyo objetivo es repasar el conocimiento sobre problemas médicos clave que los médicos generales tengan que afrontar en su práctica diaria. Este vídeo repasa los aspectos importantes de la evaluación y manejo de la fibrilación auricular (FA).
Índice
- Información general
- Evaluación y manejo
- Evaluación y manejo: ¿se trata de una FA?
- Evaluación y manejo: estable o inestable
- Evaluación y manejo: control de la frecuencia o el ritmo cardíaco
- Evaluación y manejo: identificación de la etiología
- Evaluación y manejo: anticoagulación
- Credits and resources
Infografía
Haga click para ver la imagen completa.
La presente infografía es cortesía de The Intern at Work (theinternatwork.com).
Enlaces útiles
- Capítulo sobre la fibrilación auricular del manual MIBE
- Capítulo sobre la fibrilación auricular del manual McMaster Textbook of Internal Medicine [en inglés]
- Pódcast sobre la fibrilación auricular de The Intern at Work [en inglés]
- Actualización del 2018 de las guías relativas al manejo de la fibrilación auricular de la Canadian Cardiovascular Society [en inglés]
- Algoritmo de actuación en la taquicardia con pulso de ACLS.com [en inglés]
Introducción
Soy Heather Bannerman, médica residente del último curso de la Universidad McMaster. En este vídeo realizaremos un abordaje práctico de la fibrilación auricular (FA). Esta actualización rápida se dirige a médicos que reanudan el ejercicio de la medicina interna general. No tiene como fin servir de asesoramiento médico a la población general.
Información general
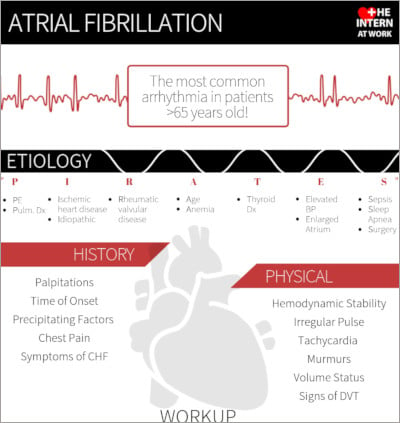
La fibrilación auricular (FA, también denominada FibA) es la arritmia más frecuente entre adultos >65 años. La FA puede clasificarse en valvular o no valvular. La FA valvular ocurre ante la presencia de válvulas cardíacas mecánicas, estenosis mitral reumática o estenosis mitral no reumática moderada o grave. Es importante distinguir entre los dos tipos porque esto tiene impacto en el tratamiento.
Evaluación y manejo
Algunas preguntas a considerar en la evaluación y manejo de la FA:
- ¿se trata de una FA?
- ¿el estado clínico del paciente es estable o inestable?
- ¿debemos intentar el control de la frecuencia o del ritmo cardíaco?
- ¿cuál es la etiología subyacente o el factor desencadenante?
- ¿qué anticoagulantes deben utilizarse?
1. ¿Se trata de una FA? En el caso de una FA, el electrocardiograma (ECG) revelará un ritmo irregularmente irregular y la ausencia de ondas P. Durante la anamnesis, pregunte al paciente por signos y síntomas, incluidas las palpitaciones, la molestia en el pecho, el síncope, así como síntomas de insuficiencia cardíaca congestiva (ICC). Pregunte por el momento de la aparición de estos síntomas y si el paciente tiene algún antecedente de FA. Durante la exploración física, busque irregularidad en el pulso, ausculte un S1 variable y soplos, realice una evaluación del estado del volumen, y busque signos de trombosis venosa profunda (TVP), puesto que el embolismo pulmonar (EP) puede ser un factor desencadenante de una nueva FA.
2. Estable o inestable: la cuestión de si el estado del paciente es estable o inestable es muy importante. Los signos de inestabilidad incluyen: hipotensión, estado mental agudamente alterado, signos de shock, molestia en el pecho de carácter isquémico o insuficiencia cardíaca aguda. Estos pacientes requerirán una cardioversión eléctrica inmediata. La necesidad de realizar una cardioversión de emergencia normalmente requiere la presencia y asistencia de otros profesionales, como el médico de urgencias, el cardiólogo y un equipo de respuesta rápida. Dichos pacientes necesitarán estar en una cama con monitorización cardíaca. Asegúrese de tener dos vías intravenosas (iv.) y un monitor de oxígeno, así como de monitorizar con frecuencia la presión sanguínea. Solicite asistencia de un médico experimentado (médicos de urgencias, anestesiólogos) para realizar la sedación.
3. Control de la frecuencia o el ritmo cardíaco: tal y como se ha mencionado anteriormente, todos los pacientes cuyo estado es inestable deben someterse a la cardioversión eléctrica. En pacientes estables, puede utilizar el control de la frecuencia o el ritmo cardíaco, ya que se ha demostrado que ambos son igualmente eficaces a largo plazo. Recuerde que todos estos pacientes deben tener un monitor cardíaco conectado.
El control del ritmo se refiere a la reconversión del ritmo subyacente al ritmo sinusal (normal). Las personas que pueden beneficiarse más del control del ritmo cardíaco son los pacientes más jóvenes y aquellos que se mantienen sintomáticos a pesar de realizarles un control de la frecuencia. El control del ritmo puede lograrse con métodos eléctricos o farmacológicos.
Al planificar una cardioversión eléctrica o farmacológica, necesitará someter al paciente a un tratamiento anticoagulante durante ≥3 semanas antes de realizar la cardioversión (y durante ≥4 semanas después) en los siguientes casos:
- FA valvular (de cualquier duración)
- fibrilación auricular no valvular (FANV) de <12 horas de duración con un ACV/ataque isquémico transitorio (AIT) reciente
- FANV de 12 a 48 horas de duración y ≥2 puntos en la escala CHADS2
- FANV de >48 horas de duración.
El agente farmacológico más ampliamente usado para la cardioversión en el ámbito hospitalario es la amiodarona. Se administra en dosis única de 150 mg iv. durante 10 minutos. La dosis puede repetirse 1 vez. Si no se observa ningún efecto importante, puede administrarse una infusión iv. de 900 mg durante 24 horas. Para otras opciones, consulte al cardiólogo, pues existen otros agentes eficaces, como la procainamida (15 mg/kg en infusión iv. lenta), la propafenona o la flecainida (300 mg VO).
El control de la frecuencia se refiere a una estrategia de tratamiento de disminución de la frecuencia cardíaca en la FA para permitir un llenado del corazón óptimo. El objetivo en cuanto al control de la frecuencia cardíaca es mantener <110/min sin la presencia de síntomas. Sus opciones para el control de la frecuencia incluyen: β-bloqueantes, calcioantagonistas o digoxina.
Dependiendo de la urgencia de disminuir la frecuencia cardíaca, puede utilizar agentes de administración iv. o VO. Recuerde que los β-bloqueantes y los calcioantagonistas también disminuirán la presión sanguínea. Las dosis de agentes habituales para el control de la frecuencia se presentan más adelante en la tabla.
| Tabla. Fibrilación auricular: agentes habituales para el control de la frecuencia | |
|---|---|
| Metoprolol | — 2,55 mg iv. durante 2 min; puede repetirse cada 5 min (máx. 15 mg) — 12,5-100 mg VO, 2 veces al día |
| Diltiazem | — 0,25 mg/kg iv. (máx. 20 mg) durante 10 min; repetir a 0,35 mg/kg (máx. 30 mg) — 120-480 mg VO, 1 vez al día en formulación de acción prolongada (puede dividirse en 4 dosis al día en formulación de acción corta) |
| Digoxina | 0,5 mg iv. en una dosis de carga, seguida de 0,25 mg iv. cada 6 h 2 × d |
| VO, por vía oral, 4 veces al día | |
Tenga cuidado al usar estos agentes bloqueantes del nodo auriculoventricular (AV) en pacientes con FA y complejo QRS ancho. Esto se debe a que en los pacientes con síndromes de preexcitación (p. ej. síndrome de Wolff-Parkinson-White [WPW] y con FA se producirá un complejo ancho y el uso de este tipo de agentes bloqueantes del nodo AV puede causar una vía accesoria de conducción de frecuencia de 400-600/min. Revise ECG antiguos. Si el paciente tiene antecedentes del bloqueo de la rama izquierda o derecha, es posible que tenga el complejo ancho debido al bloqueo, en cuyo caso no debe preocuparse. Si los ECG antiguos revelan solapamiento de la rama ascendente del complejo QRS (onda delta), el paciente puede tener un síndrome WPW subyacente. Si no está seguro, siempre solicite ayuda.
4. Identifique la etiología subyacente o el factor desencadenante: al examinar a un paciente con FA, considere la etiología subyacente. Un acrónimo útil es “PIRATES”:
- P = pulmonar, enfermedad
- I = isquemia, idiopática
- R = reumática, enfermedad valvular
- A = anemia, edad (age)
- T = tiroidea, enfermedad
- E = elevación de la presión sanguínea, ensanchamiento de la aurícula, etanol (± drogas)
- S = sepsis, apnea del sueño, cirugía (surgery)
No se olvide de los errores de medicación o interrupción de la medicación, lo que puede ocurrir después de la operación.
Las exploraciones que debe solicitar para dilucidar la etiología subyacente incluyen: hemograma completo, electrólitos (análisis básico y ampliado), creatinina y hormona estimulante de la tiroides (TSH). Busque cualquier cambio isquémico en el ECG e incluya el nivel de troponina en los estudios iniciales. La radiografía de tórax a menudo resulta útil, especialmente si el paciente tiene síntomas respiratorios que puedan sugerir una infección o una ICC. En su diagnóstico diferencial tenga en cuenta el EP, y busque signos y síntomas de la TVP.
5. Anticoagulación: utilice el algoritmo de actuación CHADS-65 (proveniente de la Canadian Cardiovascular Society; enlace más arriba) para el proceso de toma de decisiones relativas al tratamiento anticoagulante en la FA. Esto consiste en una edad ≥65 años, un ACV o AIT previo, hipertensión, insuficiencia cardíaca o diabetes mellitus. Los pacientes con una puntuación ≥1 o ≥65 años deben someterse a anticoagulación oral para prevenir el ACV.
En la mayoría de los pacientes, en el tratamiento de primera línea se utiliza un anticoagulante oral de acción directa (ACOD), como el apixabán, rivaroxabán, dabigatrán o edoxabán. Sin embargo, en el caso de la FA valvular está indicada únicamente la warfarina. Las dosis de los ACOD se presentan más adelante en la tabla.
| Tabla. Fibrilación auricular: dosis de los anticoagulantes orales de acción directa | |
|---|---|
| Apixabán | — 5 mg VO, 2 veces al día — 2,5 mg VO, 2 veces al día si se cumplen 2/3 criterios: edad >80 años, peso corporal <60 kg, Cr >133 µmol/l |
| Rivaroxabán | — 20 mg VO, 1 vez al día — 15 mg VO, 1 vez al día si CrCl 30-49 ml/min |
| Dabigatrán | — 150 mg VO, 2 veces al día — 110 mg VO, 2 veces al día si: edad >75 o CrCl 30-49 ml/min |
| Edoxabán | — 60 mg VO, 1 vez al día — 30 mg VO, 1 vez al día si: CrCl 30-50 ml/min, peso corporal <60 kg o uso de los inhibidores potentes de la P-gp |
| CrCl — aclaramiento de creatinina; P-gp — glicoproteína P; VO — por vía oral | |
Créditos y recursos
Gracias por ver esta actualización rápida sobre la FA. Quisiera agradecer al doctor Syamkumar Divakaramenon (División de Cardiología; asesor para la elaboración de este vídeo) y al doctor Roman Jaeschke (Divisiones de Cuidados Intensivos y Medicina Interna; editor de este vídeo).
En la parte superior del texto se muestran los enlaces a los recursos utilizados, los cuales incluyen las guías de la Canadian Cardiovascular Society, el podcast sobre la FA de la página web The Intern at Work, el capítulo sobre la FA del manual McMaster Textbook of Internal Medicine y un algoritmo de actuación procedente de ACLS.com.
 Español
Español
 English
English
 українська
українська