Acidosis láctica →Acidosis láctica y coma
ACV →Accidente cerebrovascular
Aneurisma de aorta, rotura →Aneurisma de aorta
Angioedema →Angioedema
Asma, exacerbación →Asma
Bradicardia →fig. 2.7-1
Cetoacidosis →Cetoacidosis y cetoacidosis diabética
CID →Coagulacion intravascular diseminada
Cólico biliar →Litiasis de la vesícula biliar
Cólico renal →Litiasis renal
Coma mixedematoso →Hipotiroidismo
Coma láctico →Acidosis láctica y coma lactacidérmico
Crisis suprarrenal →Insuficiencia corticosuprarrenal aguda (crisis suprarrenal)
Crisis tirotóxica →Hipertiroidismo
Disección de aorta →fig. 2.23-1
Edema cerebral →Accidente cerebrovascular
Edema pulmonar →fig.
Embolismo pulmonar →fig. 2.33-1
Epilepsia, crisis →Convulsiones
Estertores de muerte →Disnea
Fibrilación auricular →Fibrilacion auricular (FA)
Flutter auricular →Flutter auricular (FLA)
Hemorragia digestiva →Hemorragia digestiva
Hipercalcemia, crisis hipercalcémica →Hipercalcemia
Hipertensión, estados de urgencia →tabla 2.20-2
Hipoglucemia →Hipoglucemia inducida por fármacos
Insuficiencia cardíaca, aguda →Insuficiencia cardíaca aguda
Insuficiencia corticosuprarrenal, aguda →Insuficiencia corticosuprarrenal aguda (crisis suprarrenal)
Insuficiencia hepática, aguda →Insuficiencia hepática aguda
Insuficiencia renal, aguda →Lesión renal aguda
Insuficiencia respiratoria, aguda →Insuficiencia respiratoria aguda
Intoxicaciones →Intoxicaciones
Isquemia aguda de las extremidades inferiores →Isquemia aguda de las extremidades inferiores
Migraña, ataque →Cefaleas
Neumotórax →Neumótorax
Pancreatitis, aguda →Pancreatitis aguda
Pánico respiratorio →Disnea
Paro cardíaco súbito →Paro cardíaco súbito
Sangrado tras el tratamiento anticoagulante →Heparinas
Sepsis →Sepsis y shock séptico
Shock anafiláctico →Anafilaxia
Shock cardiogénico →Shock cardiogénico
Shock hipovolémico →Shock
Shock séptico →Sepsis y shock séptico
Síncope →Síncope
Síndrome hiperglucémico hiperosmolar →Síndrome hiperglucémico hiperosmolar
Síndromes aorticos, agudos →Síndromes aórticos agudos
Síndromes coronarios, agudos →Síndromes coronarios agudos (SCA)
Taponamiento cardíaco →Taponamiento cardíaco
Taquicardia →fig. 2.6-6
Tetania (hipocalcemia sintomática) →Hipocalcemia
Trastornos mentales, agudos →Evaluación del estado mental
Trombosis venosa profunda →Trombosis venosa profunda (TVP)
Primeros auxilios en traumatismos y otras situaciones de emergencia →Primeros auxilios en traumatismos y otras situaciones de emergencia
Reanimación cardiopulmonar →Paro cardíaco súbito
TABLAS Y FIGURAS
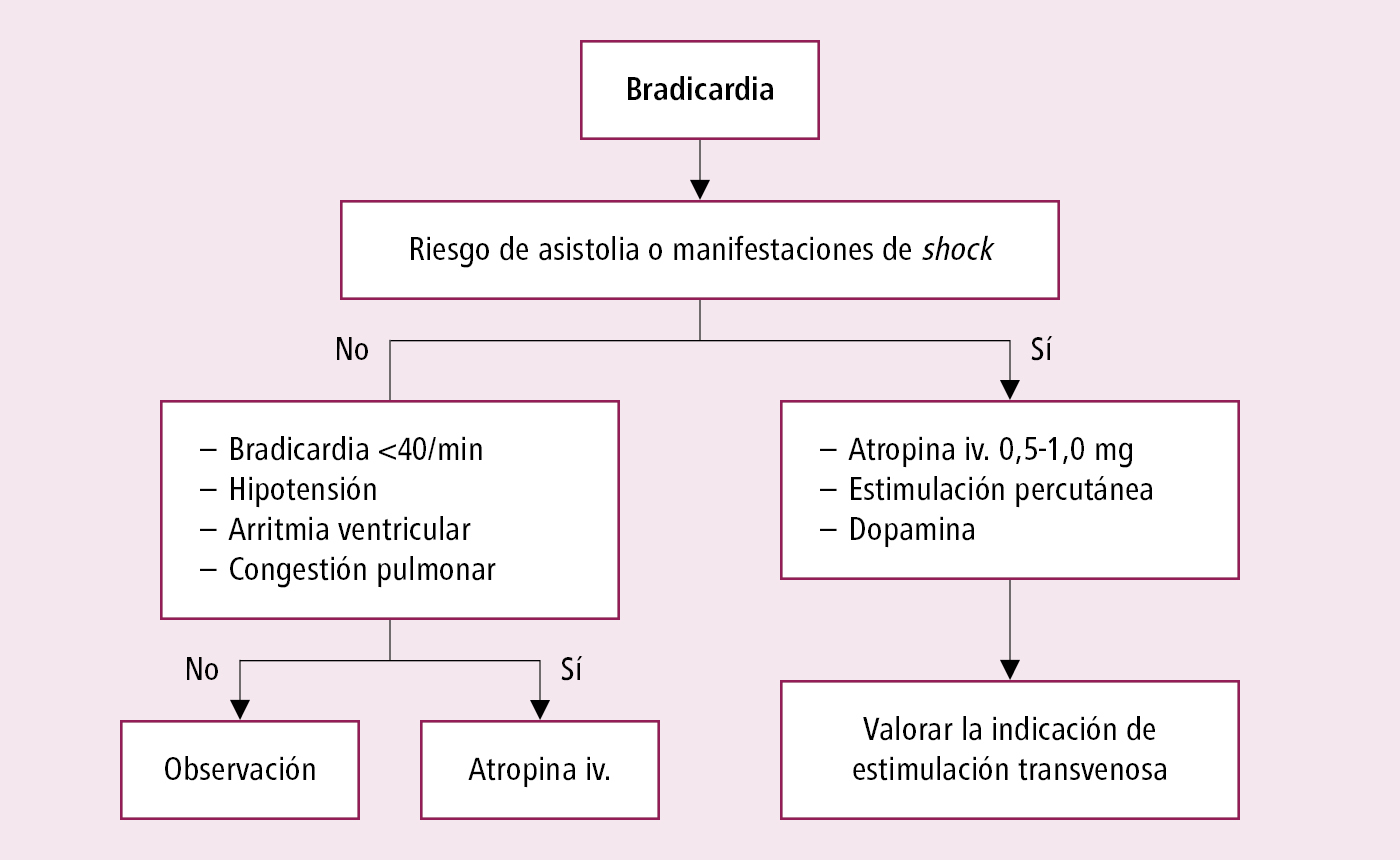
Fig. 2.7-1. Manejo de los enfermos con bradicardia
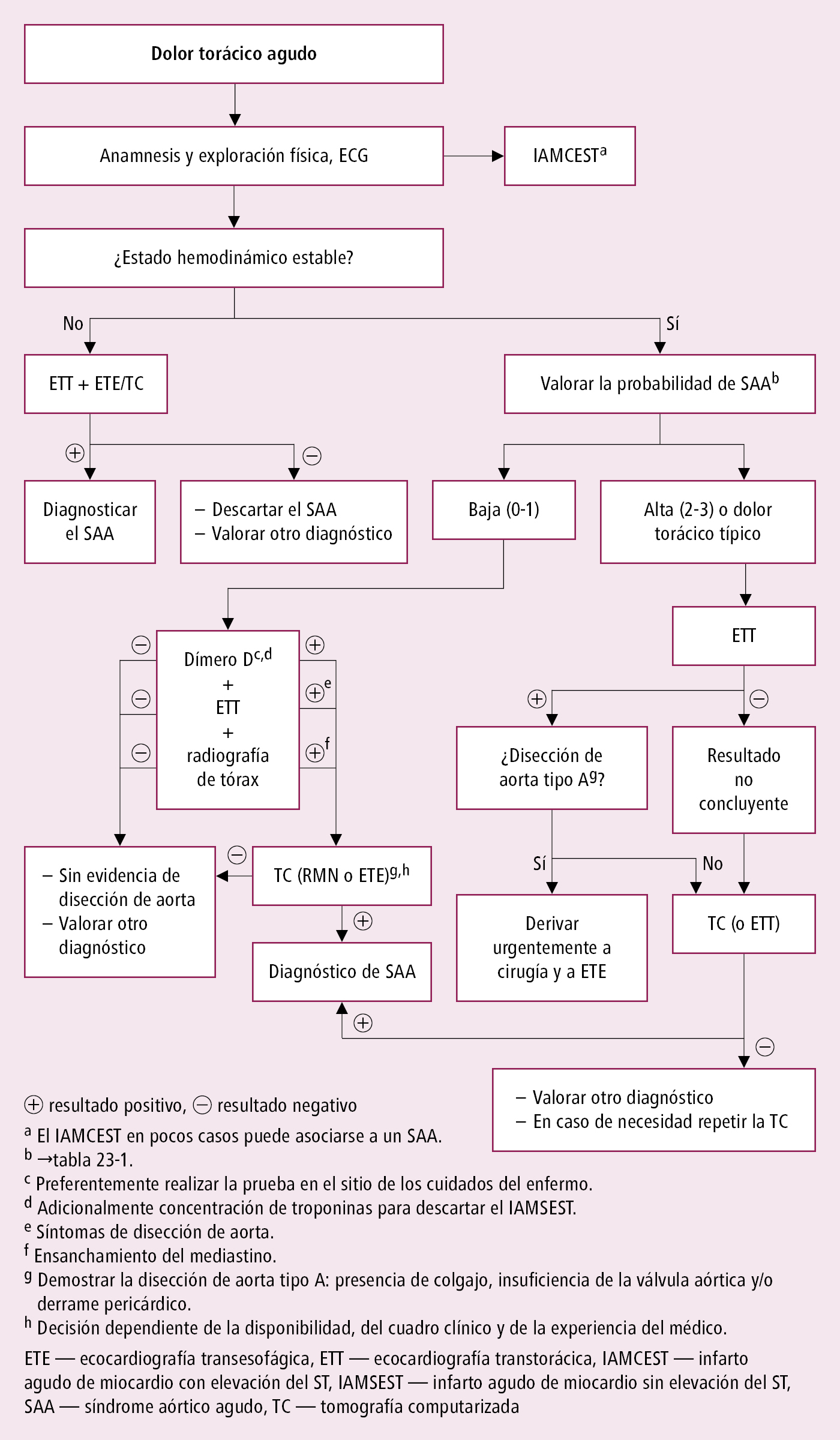
Fig. 2.23-1. Algoritmo diagnóstico en caso de sospecha del síndrome aórtico agudo (a partir de las guías de la ESC 2014, modificado)
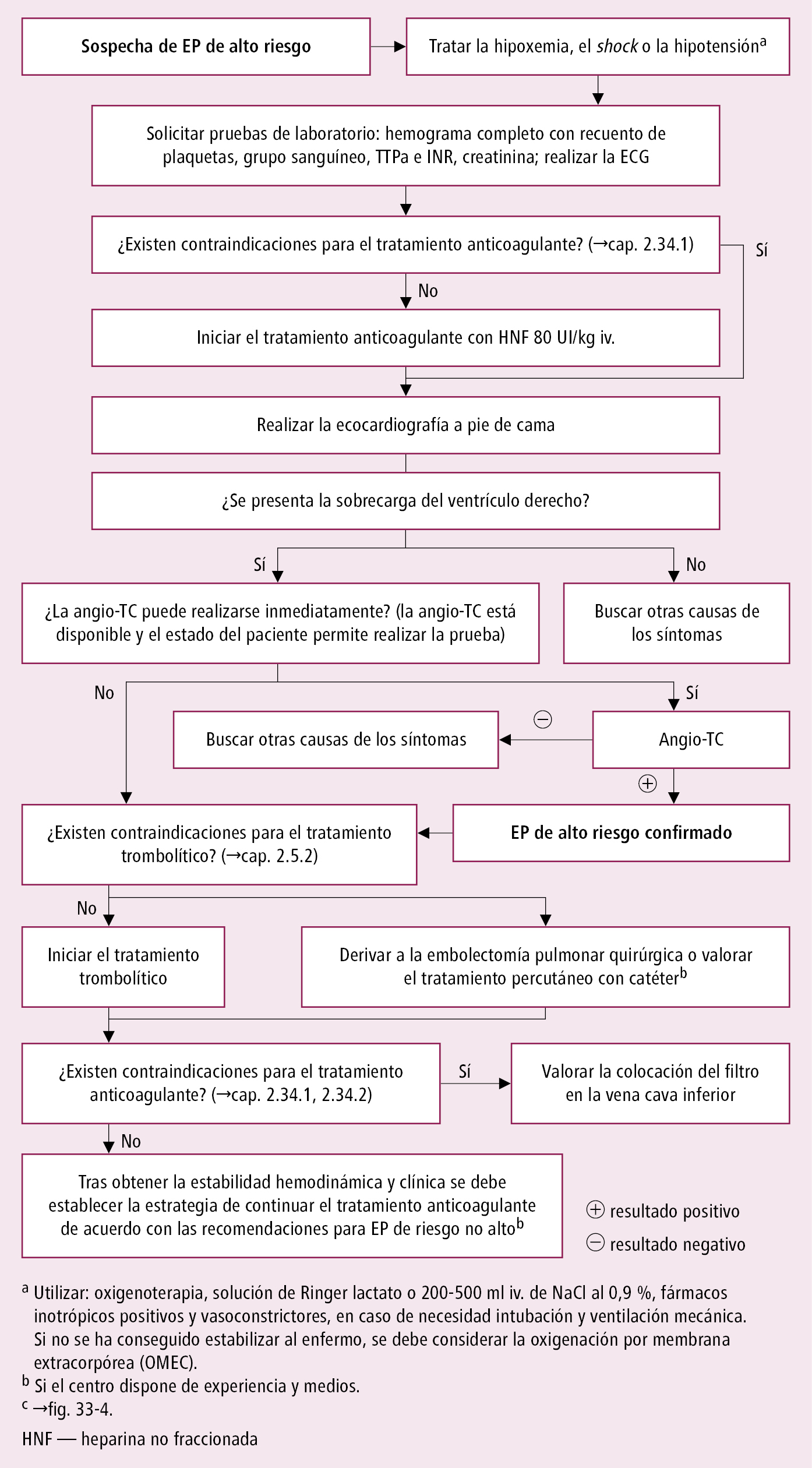
Fig. 2.33-1. Algoritmo de diagnóstico y tratamiento del embolismo pulmonar (EP) de alto riesgo (a partir de las guías de la ESC 2019, modificado)
Urgencias y emergencias asociadas a la hipertensión arterial (HTA)
|
|
Urgencias
|
Emergencias
|
|
Definición
|
Aumento importante de la presión arterial sin complicaciones orgánicas progresivas
|
– Presión arterial >180/120 mm Hg
– Complicaciones orgánicas (inevitables o progresivas) que exigen una reducción de la presión para evitar consecuencias graves
|
|
Ejemplos
|
Presión arterial alta con cefalea intensa, epistaxis, inquietud significativa
|
HTA maligna con o sin insuficiencia renal aguda
|
Encefalopatía hipertensiva
|
Síndrome coronario agudo
|
Edema pulmonar cardiogénico
|
Disección aórtica aguda
|
Eclampsia/preeclampsia grave/HELLP
|
|
Tiempo transcurrido hasta la disminución de la PA y valor deseado de la PA
|
|
– Muchas horas
– Disminución de la PAM en un 20-25 %
|
Disminución inmediata de la PAM en un 20-25 %
|
Disminución inmediata de la PAS <140 mm Hg
|
Disminución inmediata de la PAS <140 mm Hg
|
Disminución inmediata de la PAS <120 mm Hg y disminución de la frecuencia cardíaca <60/min
|
Disminución inmediata de la PAS <160 mm Hg y de la PAD <105 mm Hg
|
|
Tratamiento de elección
|
– Fármaco antihipertensivo de acción corta VO a demanda (captopril, labetalol, clonidina)
– Modificación del tratamiento crónico
|
– Labetalol
– Nicardipino
|
– Labetalol
– Nicardipino
|
– Nitroglicerina
– Labetalol
|
Nitroprusiato de sodio o nitroglicerina (con un diurético de asa)
|
Esmolol y nitroprusiato de sodio o nitroglicerina o nicardipino
|
Labetalol o nicardipino y sulfato de magnesio
|
|
Tratamiento alternativo
|
|
– Nitroprusiato de sodio
– Urapidilo
|
Nitroprusiato de sodio
|
Urapidilo
|
Urapidilo (con un diurético de asa)
|
Labetalol o metoprolol
|
Considerar la resolución del embarazo
|
|
Lugar de tratamiento
|
– Unidad de observación en un servicio de urgencias
– Unas horas de observación
– Visita de control en unos días
|
– Hospitalización en la unidad de cuidados intensivos
– Monitorización continua de la PA
|
|
HELLP — hemólisis, aumento de la actividad sérica de las enzimas hepáticas, trombocitopenia, PA — presión arterial, PAD — presión arterial diastólica, PAM — presión arterial media, PAS — presión arterial sistólica
A partir de la ESC y ESH 2018, modificado
|
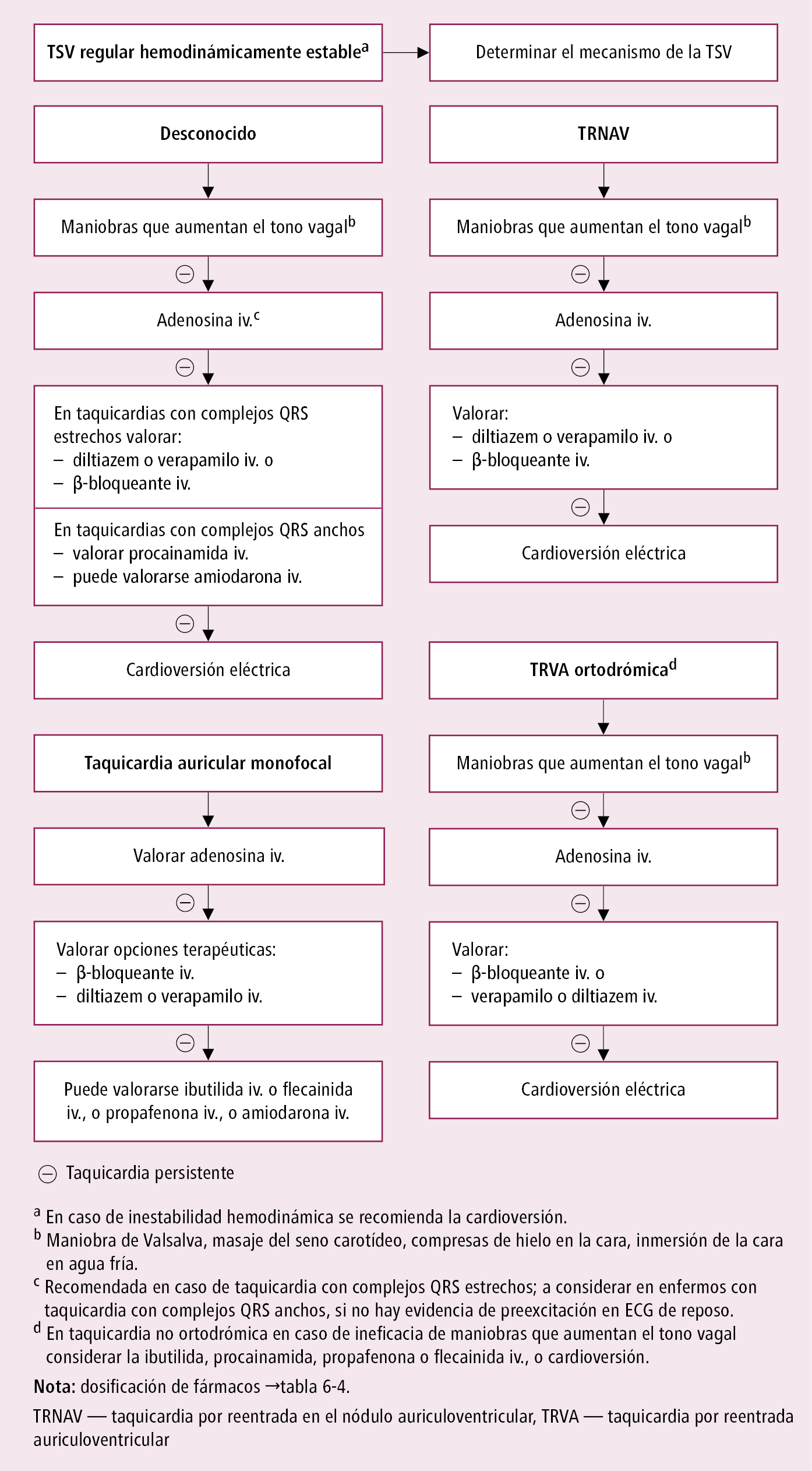
Fig. 2.6-6. Tratamiento de emergencia de la taquicardia supraventricular (TVS) regular hemodinámicamente estable (a partir de las guías ESC 2019, modificado)
 Español
Español
 English
English
 українська
українська








